O actualizare a ghidului naţional privind tratamentul infecţiei cu C. difficile este necesară, pentru a include mai multe opţiuni de tratament și pentru a permite o terapie personalizată.
Clostridioides difficile (C. difficile, cunoscut până nu demult sub denumirea de Clostridium difficile) este un bacil Gram pozitiv care poate cauza diaree asociată consumului de antibiotice. Prevalenţa infecţiei este tipic crescută în special la pacienţii spitalizaţi și la rezidenţii centrelor de plasament. Infecţia se transmite prin spori, aceștia având transmisibilitate crescută (prin mecanism fecal-oral) și fiind greu de eradicat (1). Bacteria este multiplu-rezistentă la antibiotice, colonizarea având loc preponderent după un tratament antibiotic pentru o altă patologie (1).
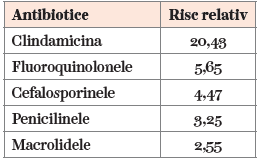
Corelat cu consumul excesiv de antibiotice, se explică faptul că, la momentul actual, datele din literatura de specialitate citează o frecvenţă de 30-50% a infecţiilor cu C. difficile dobândite în comunitate (2,3). În tabelul 1 figurează riscul relativ de infecţie după antibioticele mai comune.
Tratamentul antibiotic cauzează o distrugere la nivelul florei intestinale, care facilitează infecţia și duce la modificările fiziopatologice generatoare de simptome. În formele non-severe și severe, simptomele întâlnite sunt febra înaltă, durerea abdominală și diareea cu miros caracteristic. Formele fulminante pot duce la ileus, sepsis și megacolon toxic (4).
Diagnosticul specific al infecţiei cu C. difficile include testele rapide pentru toxine, izolarea pe culturi, detectarea toxinelor A și B sau a antigenului glutamat dehidrogenazei C. difficile prin metode imunoenzimatice, cât și PCR pentru toxine. Dacă un test de detecţie rapidă este pozitiv, ghidul românesc de prevenţie, detecţie și tratament al infecţiei cu C. difficile nu recomandă efectuarea altor teste de detecţie (6).
Ca urmare a faptului că analiza genetică are o mare importanţă în diferenţierea bacteriilor, s-a demonstrat că subunitatea rARN 16S a C. difficile este diferită de subunităţile similare ale bacteriilor din acest gen. Astfel, în 2016, s-a propus introducerea genului Clostridioides, în acest fel păstrându-se și prescurtarea C. difficile. La momentul actual singura specie care mai este inclusă în acest gen este Clostridioides magenotii, a cărei secvenţă genetică are o similaritate de 94,7% cu C. difficile (5).
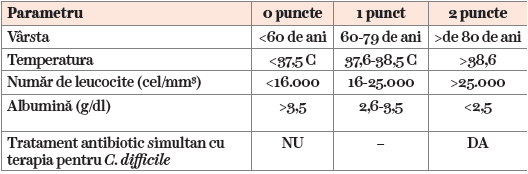
Pentru cuantificarea severităţii infecţiei cu C. difficile se folosește scorul Atlas (Tabel 2). În funcţie de parametrii măsuraţi, prin scorul Atlas sunt calculate și rata de curabilitate, și mortalitatea pentru episodul de infecţie curent (6).
Din punctul de vedere al tratamentului, cel mai recent ghid românesc de diagnostic, tratament și prevenţie a infecţiei cu C. difficile, redactat în 2016, recomandă metronidazolul și vancomicina în cadrul primului episod de infecţie. În formele de severitate redusă sau medie, de primă intenţie este indicat metronidazolul, vancomicina fiind rezervată formelor de severitate crescută sau care prezintă ileus sau megacolon toxic de la debut. Prima recidivă are aceleași opţiuni de tratament ca la episodul iniţial, în timp ce a doua recidivă beneficiază de tratament prelungit cu vancomicină oral, cu durată între 38 și 98 de zile, individualizat în funcţie de pacient (6).
Fidaxomicina reprezintă cel mai nou tratament antibiotic în infecţia cu C. difficile, fiind aprobată de FDA în 2011. Principalul beneficiu demonstrat este reducerea ratelor de recidivă faţă de tratamentul standard, dacă ribotipul nu este 027. Ghidul românesc indică o frecvenţă a acestui ribotip în România de 65-80% și, din această cauză, la acel moment, fidaxomicina nu a fost inclusă în tratamentul infecţiei cu C. difficile. Alţi factori care au indicat excluderea acestui antibiotic din ghid au fost inaccesibilitatea determinării ribotipului în majoritatea unităţilor sanitare din ţară, precum și costul acestui tratament, de zece ori mai scump decât o cură de tratament cu vancomicină și de 100 de ori mai scump decât o cură de tratament cu metronidazol (6,7).
Cu toate acestea, noi studii nu exclud posibilitatea folosirii fidaxomicinei în infecţiile cu C. difficile ribotipul 027, indicând necesitatea unor metaanalize care să indice dacă beneficiile acestui tratament le depășesc pe cele ale tratamentului standard, în cadrul acestui subtip (8).
Din punctul de vedere al transplantului de microbiotă fecaloidă (FMT), ultimul ghid românesc în acest sens, publicat în martie 2021, recomandă ca acest tratament să fie luat în considerare la pacienţii cu infecţie refractară sau recurentă cu C. difficile, tratamentul fiind individualizat de la caz la caz. De asemenea, nu se indică FMT ca terapie iniţială sau pentru alte boli gastrointestinale (9).
În iunie 2021, Societatea Americană de Gastroenterologie a publicat cel mai recent ghid de tratament al infecţiei cu C. difficile. Acesta recomandă metronidazolul în formele nonsevere și vancomicina în formele severe la pacienţii cu un prim episod de infecţie cu C. difficile (10). O noutate este adăugarea fidaxomicinei ca primă linie de tratament la primul episod de infecţie. Aceasta a fost demonstrată ca fiind noninferioară faţă de tratamentul cu vancomicină, ratele de vindecare fiind aproximativ similare (82,1% vs. 88,6%). Ratele de recurenţă au fost în schimb semnificativ mai mici la pacienţii trataţi cu fidaxomicină (13% vs. 26,6%, p=0,02). Aceste antibiotice sunt de primă intenţie și la pacienţii imunodeprimaţi (7,10).
De asemenea, acest ghid recomandă ca FMT să fie rezervat pacienţilor cu forme severe și fulminante, refractare la tratamentul antibiotic și în special pacienţilor care nu sunt candidaţi pentru tratamentul chirurgical.
Bezlotoxumab (BEZ) este un anticorp monoclonal care se leagă de toxina B, prevenind distrugerea mucoasei colonice. Costurile mari ale acestui tratament și non-superioritatea faţă de tratamentele standard au făcut ca BEZ să fie luat în considerare doar în cazul pacienţilor cu risc mare de recurenţă, aceasta fiind singura recomandare conform celui mai recent ghid (10).
Pe 24 iunie 2021, Societatea Americană de Boli Infecţioase a publicat noul ghid al societăţii pentru tratamentul infecţiei cu C. difficile. O schimbare majoră propusă în acest ghid este utilizarea fidaxomicinei ca tratament de primă intenţie în primul episod de infecţie sau în tratamentul recurenţelor, fiind preferată faţă de vancomicină. Acest ghid consideră faptul că tratamentul cu fidaxomicină are o cost-eficienţă mai bună dacă ne referim la prevenirea recurenţei pe termen lung.
În concluzie, având în vedere ultimele ghiduri ale societăţilor americane, este necesară actualizarea ghidului naţional pentru a include mai multe opţiuni de tratament. Alegerea antibioticului în infecţia cu C. difficile se face individualizat, fiind necesar ca medicul curant să aleagă cea mai bună opţiune pentru pacient, atât pe termen lung, cât și pe termen scurt.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe