„Durerea
este ceea ce pacientul spune că doare“ (1). „Durerea este: o experienţă
senzorială şi emoţională dezagreabilă asociată cu leziuni tisulare reale sau
posibile; întotdeauna subiectivă; o senzaţie resimţită de una sau mai multe părţi
ale corpului şi care, datorită acestui fapt, constituie o experienţă emoţională“
(2). „Întotdeauna subiectivă, durerea este de natură multidimensională şi are o
componenţă senzitiv-senzorială, cognitivă, emoţională şi comportamentală“ (3).
Durerea
asociată cancerului este un tip particular de durere, incluzând mecanisme
nociceptive, neuropate şi psihogene care, împreună, formează aşa-numita „durere
totală“ (4).
Răspunsul
pacientului la durere depinde de: tipul şi gradul leziunii, tipul durerii
(somatic, visceral etc.), atitudinea pacientului faţă de durere, personalitate,
nivel de inteligenţă, grad de cultură, anturaj. Semnalul nervos de leziune
tisulară este integrat emoţional, perceput după experienţa personală şi
modificat după factorii sociali (5).
Componenta
senzorială
este direct legată de mecanismul fiziopatologic şi îi conferă durerii
caracterele cantitative (intensitate) şi calitative.
Componenta
afectivă
este determinată nu numai de cauza propriu-zisă a durerii, ci şi de context.
Este răspunzătoare de reacţiile de anxietate, depresie, angoase.
Componenta
cognitivă
rezultă din totalitatea proceselor mentale care influenţează percepţia durerii
(interpretarea şi atribuirea de valoare durerii, anticipări, referinţe la
experienţe dureroase anterioare, personale sau observate, decizii asupra
comportamentului adoptat) (Groppa S., Belîi A.).
Componenta
comportamentală reprezintă ansamblul de manifestări verbale şi
nonverbale ce pot fi observate la o persoană care suferă (mimică, postură,
acuze subiective); este un indiciu care indică importanţa durerii pentru
pacient; familia, cultura, standardele sociale îl pot modifica, întreţine sau
diminua (Groppa S., Belîi A.).
Puncte
critice în anamneza bolnavului incurabil
*
Cunoaşteţi ce înseamnă resuscitare cardio-respiratorie? Dacă aţi avea o boală
incurabilă, aţi dori să fiţi resuscitat într-o situaţie critică?
*
Dacă aţi fi incapabil să vă hrăniţi pe cale naturală, aţi accepta să fiţi menţinut
în viaţă pe cale artificială?
*
Dacă ar fi să alegeţi, ce ar fi mai important pentru dv. într-o astfel de situaţie?
Să fiţi menţinut în viaţă cu orice preţ sau să trăiţi mai puţin, dar cu o
calitate a vieţii satisfăcătoare?
*
Aţi avut contact până acum cu persoane care sufereau de boli incurabile?
*
Care sunt cele mai puternice temeri ale dv. legate de moarte?
*
Cum vă imaginaţi cea mai bună moarte pentru dv.?
Suport social
* Dacă aţi fi mult prea bolnav pentru a vă
îngriji singur, cine ar avea grijă de dv.?
* Cine ar fi persoana căreia i-aţi încredinţa
responsabilitatea de a lua decizii în locul dv., dacă aţi fi pus în
imposibilitatea de a face acest lucru, în urma unei boli incurabile?
* Există lucruri pe care le-aţi face neaparat
înainte de a muri?
* Ce părere aveţi despre moartea la spital în
comparaţie cu cea de acasă?
(după
Feldman şi Christensen, 1997)
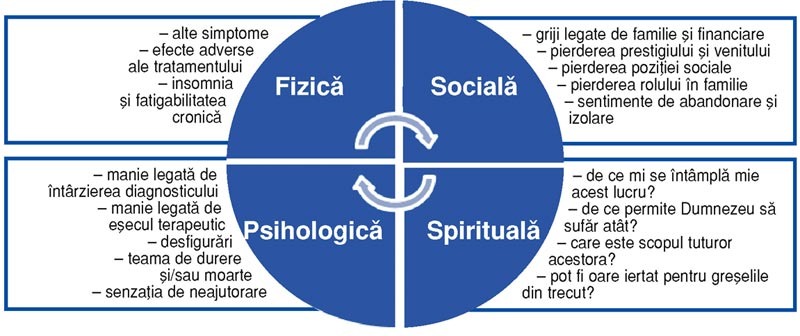
Durerea fizică poate să apară
oricând pe parcursul bolii. De obicei, bolnavii neoplazici se confruntă cu mai
multe tipuri de durere. Poate fi produsă de boală, investigaţii (de ex.
biopsii) sau tratament. Factorii psihologici, precum depresia şi anxietatea,
dar şi tipul de personalitate, pot influenţa percepţia durerii şi intensitatea
acesteia.
Cauze
de durere:
•
Expansiunea tumorală şi compresia organelor vecine;
•
Infiltrarea tumorală a plexurilor nervoase – durere neuropată;
•
Diseminarea metastatică la nivel osos;
•
Distensia organelor cavitare, distensia capsulei organelor parenchimatoase,
inflamaţia mucoaselor, ischemia activează nociceptorii – durere viscerală;
•
Scăderea rapidă în greutate şi hipercatabolismul muscular – dureri musculare;
•
Reacţii adverse la tratament;
•
Plexopatii postradice, polineuropatia periferică după chimioterapie,
hiperalgezia indusă de opioide – durere neuropată;
•
Sindroame dureroase postmastectomie, amputaţie şi toracotomie.
Evaluarea pacientului trebuie să fie completă
şi să cuprindă toate aspectele: fizice, psihologice, sociale şi spirituale; se
începe cu istoricul afecţiunilor pacientului, un examen fizic complet, analize
de laborator, investigaţii imagistice (CT, IRM).
Deoarece durerea are o componentă subiectivă,
doar pacientul poate relata cât de tare doare. Severitatea durerii se determină
folosind scala analog vizuală, o scală verbală, numerică. Este important ca
pacientul să descrie durerea cu propriile sale cuvinte (arsură, junghi,
usturime).
Problemele
psihologice
ale bolnavilor incurabili încep uneori cu mult înainte de prezentarea la medic,
uneori generând comportamente cu risc (consum excesiv de alcool, droguri, fumat
etc).
Fazele prin care poate trece, fără un suport
psihologic adecvat, un bolnav incurabil sunt negarea, revolta, resemnarea,
panica, cu posibilă oscilaţie între ele. Medicul are sarcina de a găsi cea mai
bună soluţie pentru comunicarea diagnosticului; aflarea adevărului poate fi
temporizată până când sunt create condiţiile necesare. Un program
psihoterapeutic este imperios necesar în perioada următoare, în echipă cu
psihiatrul/psihologul.
Trebuie
acordată o atenţie deosebită convingerilor personale ale pacientului legate de
moarte sau incurabilitate, temerilor majore conexe. Câteva întrebări-cheie ale
unei anamneze la un astfel de bolnav sunt cuprinse în tabel (6).
Toate
aceste întrebări se pot pune doar la momentul oportun, cu moderaţia necesară. Trebuie avut în vedere profilul psihologic
al pacientului şi factorii care influenţează modul de percepţie a informaţiilor.
Latura
psihologică a asistenţei acestor bolnavi include strategii şi demersuri
complexe. Un model de asistenţă psihologică a bolnavului incurabil aduce în
prim-plan două idei:
• Suportul familial, extins pe tot
parcursul bolii; suportul exagerat determină dependenţa, sentimentul invalidităţii,
lipsa de speranţă; cel absent induce depresie şi neputinţă. Familia trebuie să
fie un aliat pe tot parcursul terapiei. Sunt indicate întrevederi regulate ale
membrilor familiei şi pacientului cu psihoterapeutul. Dacă se produce decesul,
psihoterapia poate continua cu membrii familiei până la reechilibrarea stării
lor psihologice;
• Controlul simptomelor importante, cu
rezonanţă psihologică negativă, încă în stadiul de diagnostic. Este recunoscut
faptul că durerea cronică este nocivă şi conduce la stres fizic şi emoţional
(7).
Educaţie
şi dezvoltare
Protocoale clinice pentru îngrijiri
paliative: o nouă ediţie este disponibilă în format tipărit,
contra unei donaţii de 40 de lei, la sediul Centrului de studii pentru medicină
paliativă (Braşov, str. Piatra Mare nr. 101); mai multe informaţii la tel.:
0268.513.598.
Cursurile
online de îngrijiri paliative sunt recomandate medicilor care doresc să
aprofundeze subiecte ca managementul durerii, comunicarea unui diagnostic de
boală gravă, starea terminală în îngrijiri paliative. În prezent sunt
disponibile zece cursuri, din care patru creditate EMC de Colegiul Medicilor
din România. Absolvenţii primesc diplome eliberate de Hospice „Casa Speranţei“.
Înscrierile se fac online: www.studiipaliative.ro
Începând cu decembrie 2014, o nouă serie de
profesionişti din serviciile de paliaţie vor putea aplica pentru Cursul de leadership al European Palliative
Care Academy (EUPCA) 2015–2017. Programul este structurat pe parcursul a
cinci săptămâni (din septembrie 2015 până în mai 2017). Detalii: www.eupca.eu
Tinerii profesionişti din sănătate implicaţi
în cercetare în îngrijiri paliative pot aplica, până la 30 noiembrie 2014,
pentru Early Researcher Award 2015.
Detalii:www.eapc-2015.org/Early_Researcher_Award.html
Durerea
cronică poate fi secundară depresiei, poate precede depresia, poate fi
echivalentă depresiei; depresia poate întări plângerile dureroase ale
subiectului (8). S-a demonstrat faptul că depresia şi durerea cronică au la bază
tulburări ale sistemului serotoninergic. Există studii care demonstrează că cel
puţin în unele depresii, se observă o scădere a activităţii serotoninergice
(9–11). Ca argument suplimentar, durerea cronică poate fi diminuată prin
tratamentul cu inhibitori ai recaptării serotoninei (de exemplu, unele
antidepresive). Depresia poate fi o cauză majoră de amplificare a durerii.
Factorii psihologici şi comportamentali menţin şi cresc severitatea şi
intratabilitatea unei afecţiuni deja constituite prin modalitatea în care
acestea sunt percepute de bolnav (12). Atunci când apare depresia, creşte
durerea pacienţilor cu boli oncologice, artrite, neuropatie, boli cardiace,
insuficienţă renală cronică şi dializă. Indiferent dacă depresia este primară
sau secundară acestor afecţiuni, ea amplifică durerea şi morbiditatea (13, 14).
Şi în aceste cazuri, antidepresivele s-au dovedit eficace.
Problemele
spirituale
sunt o sursă importantă de suferinţă şi pot cauza sau agrava durerea fizică şi
problemele psihologice; aceste probleme sunt legate de trecut, prezent şi
viitor (15). Trecutul este marcat de
întrebări legate de valoarea şi scopul vieţii în sine, a valorii relaţiilor şi
a împlinirilor anterioare, cu amintiri dureroase şi aspiraţii neîmplinite. Prezentul este dominat de sentimentul
distrugerii integrităţii personale, al schimbărilor fizice, psihologice şi
sociale, al dependenţei crescute, al schimbării asupra percepţiei sensului vieţii
şi al suferinţei. Viitorul presupune
separarea iminentă de lume, lipsa speranţei şi a sensului, preocupări legate de
moarte.
Problemele
spirituale se comportă adeseori ca probleme fizice sau psihologice. Durerea
care nu răspunde la tratamentul convenţional trebuie să atragă atenţia asupra
unei posibile suferinţe spirituale. Pentru cei religioşi, problemele spirituale
se rezolvă prin credinţa în Dumnezeu. Indiferent dacă persoana este credincioasă
sau nu, esenţa spiritualităţii poate să fie dragostea, în numele căreia
persoana devine conştientă de unitatea şi interdependenţa între umanitate şi
toată creaţia ei (16).
Spiritualitatea
reprezintă forţa de viaţă care ne conduce, ne controlează intuiţiile, valorile
morale, filozofia noastră, este deci esenţa corpului uman (17). Este partea
care ne ajută să dăm sens vieţii. Acceptarea, lupta, iertarea, pacea şi
dragostea sunt elementele definitorii ale spiritualităţii. Nu se poate pune
semn de egalitate între religie şi spiritualitate. Religia este o componentă a
spiritualităţii.
A.
Kellehear a elaborat un model al nevoilor spirituale, care cuprinde: nevoi
morale (pace şi reconciliere, analiză morală şi socială, iertare), la care se
adaugă nevoile situaţionale (scopul vieţii, menirea şi afirmarea, prezenţa
socială, speranţa) şi nevoile religioase (iertarea divină, ritualuri, literatură
şi discuţii religioase sau despre Dumnezeu, viaţă eternă etc.) (18).
Îngrijirea
spirituală trebuie individualizată. Unii bolnavi nu doresc intervenţia
preotului, a medicului sau a altei persoane din familie sau anturaj. Alţii vor
avea nevoie de un confesor, o persoană care să îi asculte. Rolul preotului este
esenţial aici.
Bolnavii
care cred în Dumnezeu şi au un trecut religios sunt cei care şi-au pus întrebări
despre viaţă şi suflet. Şi aceştia pot fi totuşi vulnerabili la aflarea unui
diagnostic de boală terminală. Intervenţia preotului terapeut este determinantă
în evoluţia psihologică a bolnavului; este important ca şi familia să împărtăşească
aceleaşi convingeri religioase. Religia
pacientului şi a familiei trebuie respectată, indiferent de convingerile
personale. Bolnavul trebuie ajutat să se împace cu sine, cu lumea şi cu
Dumnezeu. Rolul preotului este acela de a îndruma persoana în suferinţă, în
limita voinţei şi a dorinţei de participare a acesteia, respectându-i credinţa şi
libertatea de alegere. Familia şi bolnavul trebuie să fie consultaţi cu privire
la aspectele legate de practica credinţei, rugăciune, post şi orice practici
dorite sau neacceptate de bolnav. În îngrijirea paliativă, religiozitatea unei
persoane va influenţa şi va fi influenţată de toate stările pe care acesta le
trăieşte în procesul de apropiere a morţii (19).
Factorii
sociali
nu trebuie minimalizaţi. Aceştia sunt sursă de durere şi tulburare psihoemoţională:
teama de a-şi pierde locul de muncă, poziţia, suportul social, teama de
izolare, îngrijorare pentru viitorul familiei, afaceri nerezolvate (financiare,
profesionale).
Asistenţa
socială are un rol important în evaluarea psihosocială a pacientului,
consilierea pacientului şi a familiei şi acordarea sprijinului spiritual:
solicită preotul sau pastorul la cererea pacientului, întocmeşte ancheta socială,
facilitează accesul la resurse de sprijin, vizitează şi consiliază familia îndoliată (20).
Metode de
diminuare a durerii. Durerea din boala neoplazică este tratabilă
şi tratamentul farmacologic este principala metodă. 70–90% din cazurile de
durere neoplazică pot fi controlate cu medicaţie orală (21). O diminuare a
durerii se obţine la circa 75% din pacienţii care primesc analgezie optimă. Se
folosesc de primă intenţie analgezicele opioide sau nonopioide, medicaţie
adjuvantă conform scalei OMS. Este recomandată administrarea pe cale orală, la
ore fixe (şi nu la nevoie).
Tehnicile
intervenţionale sunt mai potrivite pacienţilor care nu tolerează efectele
secundare ale medicaţiei sistemice. Analgezia intraspinală (epidurală/intratecală),
blocuri ale nervilor, proceduri neurolitice, stimularea măduvei spinării,
stimularea nervilor periferici sunt câteva exemple de tehnici intervenţionale
folosite.
Intervenţiile
psihosociale
sunt valoroase pentru managementul durerii din cancer. Statisticile arată o legătură
puternică între durerea din cancer şi factorii psihologici (starea de dispoziţie,
stresul, depresia şi anxietatea). Încrederea pacienţilor în capacitatea lor de
a controla durerea a fost corelată cu o scădere a durerii şi o stare psihologică
de bine. Pacienţii care îşi exagerează durerea experimentează niveluri mai
crescute de durere şi un nivel de stres mai mare (16).
Terapia
cognitiv-comportamentală implică mai mulţi paşi: primul pas este
educarea durerii; durerea este descrisă ca o experienţă complexă, senzorială şi
emoţională, influenţată de gândurile, sentimentele şi comportamentul
pacientului. Pacienţii pot înţelege că răspunsul lor la durere le influenţează
experienţa dureroasă. Al doilea pas este pregătirea pacientului pentru a face
faţă uneia sau mai multor situaţii. Al treilea pas este experimentarea acasă a
celor învăţate (16).
Imageria şi
hipnoza
bazate pe terapia cognitiv-comportamentală: imageria ghidată implică orientarea
atenţiei spre o scenă plăcută, care distrage atenţia, şi participarea la senzaţiile
care ar putea apărea în această scenă. Când pacienţii îşi dezvoltă această abilitate,
sunt încurajaţi să o folosească pentru a-şi distrage atenţia de la durere. În
hipnoza bazată pe terapia cognitiv-comportamentală, terapeutul oferă sugestii
specifice pentru a-l ajuta pe pacient să se relaxeze şi să controleze durerea.
Când pacienţii reuşesc să utilizeze terapia sugestivă pentru controlul
durerii, ei sunt învăţaţi autohipnoza.
Terapia
cognitiv-comportamentală comprehensivă subliniază importanţa învăţării unor
tehnici pentru a face faţă durerii: relaxarea, ritmul de activitate, imageria,
rezolvarea problemelor şi abilităţile de comunicare. Pacienţii ajung să stăpânească
tehnicile şi se pot baza pe ele pentru controlarea durerii.
Într-un studiu pe 174 de pacienţi cu
cancer, care prezentau dureri din cauza metastazelor osoase, evaluarea durerii
plus o scurtă terapie cognitiv-comportamentală au determinat o scădere
semnificativă în scala de evaluare a durerii medii. Se apreciază că intervenţiile psihosociale ocupă un loc important în managementul durerii în cancer.
În prezent, terapia cognitiv-comportamentală este utilizată pe scară largă în
practica medicală.