Bronhoscopia este extrem de utilă pentru diagnosticul pozitiv şi stadializarea neoplasmului bronhopulmonar. Despre istoricul, situaţia actuală în ţara noastră, precum şi aspectele practice ale efectuării acestei proceduri discută dnele prof. asoc. dr. Ruxandra Ulmeanu şi dr. Oana Deleanu.
După cum se ştie, principalul factor de risc pentru apariţia cancerului pulmonar este fumatul. Acest tip de neoplasm este pe primul loc în statisticile de mortalitate, constituind o problemă majoră de sănătate publică în întreaga lume.
Bronhoscopia este extrem de utilă pentru diagnosticul pozitiv şi stadializarea neoplasmului bronhopulmonar. Despre istoricul, situaţia actuală în ţara noastră, precum şi aspectele practice ale efectuării acestei proceduri discută dnele prof. asoc. dr. Ruxandra Ulmeanu şi dr. Oana Deleanu.
Cancerul pulmonar domină tabloul actual al malignităţii, în întreaga lume; este situat pe un tragic prim loc în statisticile de mortalitate, oriunde pe glob, şi constituie o problemă majoră de sănătate publică, antrenând costuri mari pentru tratamentul paliativ (1–4).
Analiza activităţii rutiniere din serviciile de bronhologie cu mare experienţă din România şi din lume arată că ponderea cea mai importantă a patologiei este reprezentată de cancerul pulmonar (fig. 1) (5).
Bronhoscopia şi examenul CT de torace şi abdomen superior sunt obligatorii pentru stadializarea neoplasmului pulmonar, pentru toţi pacienţii (examenul CT de abdomen superior evaluează glandele suprarenale). La momentul intervenţiei chirurgicale, vechimea tomografiei computerizate trebuie să nu depăşească patru săptămâni.
Pentru majoritatea pacienţilor nu sunt necesare de rutină alte investigaţii în vederea stadializării, dar pot deveni necesare la anumiţi pacienţi, în funcţie de rezultatele clinice de evaluare, biochimie, bronhoscopie şi CT (1).
Neoplasmul brohopulmonar este o boală silenţioasă, diagnosticată foarte târziu – 75% din cazuri în stadii inoperabile (1, 6). Aceste cifre sunt superpozabile şi pacienţilor din România cu neoplasm pulmonar (fig. 2).
Factorul de risc dominant pentru apariţia neoplasmului pulmonar este fumatul. Incidenţa cancerului bronhopulmonar creşte exponenţial cu durata fumatului (fig. 3).
Supravieţuirea la cinci ani a pacienţilor diagnosticaţi cu cancer pulmonar este extrem de redusă. Pentru cei cu neoplasm bronhopulmonar în stadii avansate, rata de supravieţuire la cinci ani este de numai 17–18%, în vreme ce pentru pacienţii cu metastaze nu există supravieţuire la cinci ani de la diagnostic (5).
Profilul pacientului din România, cu cancer pulmonar, este următorul (5, 7, 8): l fumători cronici (85%) l preponderent bărbaţi, dar afecţiunea este în creştere la femei l 50% din pacienţi au vârsta cuprinsă între 45 şi 65 de ani (fig. 4) l educaţie medicală precară (în general, se adresează medicului în stadii avansate ale bolii) l mai puţin de 5% sunt descoperiţi întâmplător, la controale de rutină l la momentul diagnosticului, numai 20–25% sunt operabili (adică boala nu este foarte avansată) l fără tratament, majoritatea decedează în primul an de la diagnosticare.
Bronhoscopia
Bronhoscopia este o procedură care stabileşte – de cele mai multe ori – cu certitudine şi în timp foarte scurt diagnosticul, fiind extrem de utilă pentru diagnosticul pozitiv şi stadializarea neoplasmului bronhopulmonar (9, 10).
În România, sunt necesare creşterea accesului populaţiei la bronhoscopie, a numărului de medici calificaţi pentru efectuarea bronhoscopiilor, dar şi dotarea materială a laboratoarelor de bronhoscopie existente, pe lângă crearea altora noi (este nevoie de cel puţin un laborator de bronhologie în fiecare judeţ) (8, 11–13). Există o serie de deficienţe privind accesul populaţiei noastre la investigaţia bronhoscopică, legate de numărul insuficient de medici pneumologi cu pregătire în domeniu, de numărul insuficient de laboratoare de bronhoscopie (există încă judeţe fără laborator de bronhologie) şi de numărul insuficient de laboratoare de anatomie patologică necesare pentru a prelucra biopsiile prelevate prin bronhoscopie. Aceste deficienţe sunt, în principal, consecinţa insuficienţei resurselor financiare. (8) Din cei aproximativ 900 de pneumologi români, cca 25% au pregătire în bronhologie (endoscopie bronşică), iar din aceştia numai jumătate au posibilitatea de a lucra propriu-zis în cabinete de bronhologie (fig. 5) (8, 11).
Centrele de referinţă pentru bronhologie din România (Timişoara, Iaşi, Cluj-Napoca, Târgu Mureş, Craiova, Constanţa) au înregistrat, în ultimii zece ani, o creştere exponenţială a numărului de bronhoscopii efectuate – peste 2.000/an, în fiecare centru. În cel mai mare serviciu de bronhologie din România, la Institutului de Pneumologie „Marius Nasta“ Bucureşti, numărul de bronhoscopii efectuate în anul 1990 a fost de cca 2.000, în vreme ce în 2010 s-a atins recordul de 11.000 (fig. 6) (2, 8, 12).
Apariţia şi dezvoltarea unor metode de diagnostic şi tratament pentru bolile respiratorii, precum: tomografia computerizată, imagistica prin rezonanţă magnetică, tehnicile de imunohistochimie, chirurgia toracică de rezecţie-anastomoză a căilor aeriene, au amplificat şi mai mult indicaţiile pentru bronhoscopie. În prezent, performanţa diagnostică în cancerul pulmonar, în centrele de referinţă din România, prin bronhoscopie, este foarte bună (fig. 7).
În serviciul de bronhologie al Institutului de Pneumologie „Marius Nasta“ Bucureşti, confirmarea histologică după biopsia bronşică a crescut de la 28% în anii 1993–1994 (Mangiulea şi colab.), la 73% în anul 1998 (Crişan şi colab.), ajungând la 82% în 2006 (Ulmeanu şi colab.) (fig. 8) (13–18).
Scurt istoric
Primele bronhoscopii rigide au fost efectuate în a doua jumătate a secolului al XIX-lea, pentru extragerea corpilor străini intrabronşici. În 1896, Gustav Killian (fig. 9) a efectuat primele bronhoscopii la pacienţii cu traheostomie şi a reuşit să depăşească bifurcaţia traheală cu un esofagoscop modificat, pe care l-a numit „bronhoscop“. Killian a menţionat, pe parcursul acestor prime bronhoscopii, că „vizualizarea era oprită când diametrul bronhoscopului era mai mare decât cel al bronşiilor“. (5, 7)
Bronhoscopia rigidă avea să fie practicată uzual începând cu anul 1904; atunci a fost pus la punct primul bronhoscop rigid prevăzut cu sursă de lumină şi cu posibilitatea de aspirare a secreţiilor bronşice.
Bronhoscopia vizualizează direct, macroscopic, arborele traheobronşic, aducând astfel un aport informaţional imediat şi esenţial pentru formularea diagnosticului pozitiv (19, 20). În acelaşi timp, excluzând mediastinoscopia, toracotomia sau toracoscopia, bronhoscopia este investigaţia esenţială pentru un diagnostic susţinut, confirmat histologic, pentru cancerul pulmonar.
După introducerea ei în 1964, de către Shigeto Ikeda (1925–2001), fibrobronhoscopia a devenit cea mai utilă investigaţie de evaluare a pacienţilor suspectaţi de cancer pulmonar (5, 7). Instrument flexibil, ce nu necesită prezenţa medicului anestezist (pentru investigaţie este suficientă o simplă anestezie locală), fibrobronhoscopul are avantajul absenţei senzaţiilor dureroase şi al extinderii accesului endoscopic în teritorii altfel neabordabile (bronşii apicale, subsegmentare etc.). Fibrobronhoscopia a devenit, astfel, o investigaţie de rutină în pneumologie (fig. 10) (21).
Aspecte practice
Un element esenţial pentru desfăşurarea optimă a examinării bronhoscopice îl constituie complianţa pacientului (22). Medicul trebuie să explice în cuvinte simple şi cu noţiuni accesibile pacientului paşii care trebuie urmaţi în efectuarea anesteziei şi a bronhoscopiei propriu-zise.
Cu pacientul trebuie vorbit în permanenţă. El trebuie avertizat asupra senzaţiilor care pot apărea pe parcursul examinării (corp străin laringian, abolirea temporară a deglutiţiei, tuse etc.).
Pacientul poate fi angoasat deoarece în timpul bronhoscopiei nu poate vorbi; de aceea, majoritatea bolnavilor apreciază foarte mult medicul examinator ce explică derularea gesturilor şi constatărilor endoscopice, devenind astfel mult mai cooperanţi.
Rezultatele bronhoscopiei
Principalele modificări endoscopice evocatoare pentru neoplasmul bronhopulmonar pot fi sintetizate astfel (5, 7):
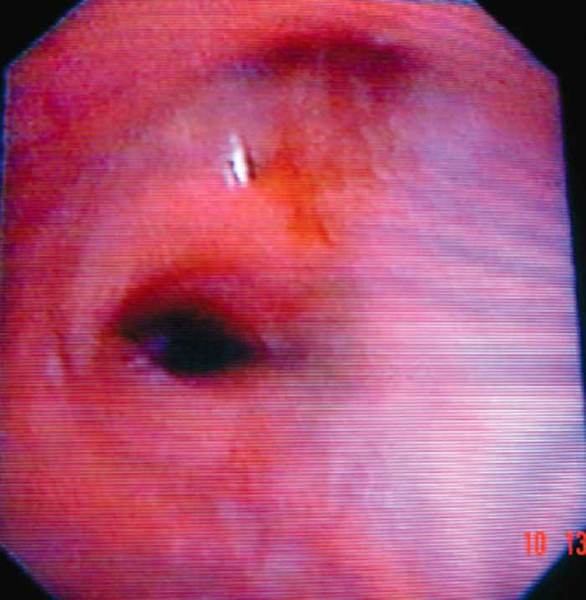
• Tumoră – tumora endobronşică poate fi polipoidă, nodulară sau necrozată (fig. 11–13);
• Infiltraţie – mucoasa bronşică este neregulată, palidă, cu relief cartilaginos şters (fig. 14);
• Obstrucţia lumenului bronşic – este urmarea modificărilor date de tumoră şi/sau infiltraţia neoplazică a mucoasei bronşice (fig. 15);
• Stenoza bronşică – apare în urma modificărilor date de infiltraţie şi/sau compresia extrinsecă (fig. 16);
• Compresia extrinsecă – apare ca urmare a modificărilor date de adenopatii şi/sau tumoră (fig. 17).
Concluzii
Bronhoscopia este o investigaţie esenţială pentru diagnosticul neoplasmului pulmonar şi trebuie efectuată cât mai precoce, în cazul suspiciunii acestei afecţiuni.
Bronhoscopia joacă un rol esenţial în depistarea cancerului pulmonar în stadii precoce şi astfel trebuie indicată de medicul specialist la populaţia cu risc: fumători, pacienţi cu BPOC, cazuri de expunere profesională.
Bibliografie
1. o’Connell F, Armstrong J, Breathnach O, Carney D, Eakin R, Grogan L, McDonnell T, McManus K. Guidelines for clinical management of lung cancer. Irish Medical Journal 2004;97(2):Supplement
2. Alberts WM; American College of Chest Physicians. Diagnosis and management of lung cancer executive summary: ACCP evidence-based clinical practice guidelines (2nd Edition). Chest. 2007 Sep;132(3 Suppl):1S-19S
3. Smith RA, Cokkinides V, von Eschenbach AC, Levin B, Cohen C, Runowicz CD, Sener S, Saslow D, Eyre HJ; American Cancer Society. American Cancer Society guidelines for the early detection of cancer. CA Cancer J Clin. 2002 Jan-Feb;52(1):8-22
4. McWilliams A, Lam B, Sutedja T. Early proximal lung cancer diagnosis and treatment. Eur Respir J. 2009 Mar;33(3):656-65
5. Ulmeanu R. Aportul bronhoscopiei şi al tomografiei computerizate în diagnosticul cancerului pulmonar. Teză de doctorat. UMF din Craiova, 2006
6. Oken MM, Creech RH, Tormey DC, Horton J, Davis TE, McFadden ET, Carbone PP. Toxicity and response criteria of the Eastern Cooperative Oncology Group. Am J Clin Oncol. 1982 Dec;5(6):649-55
7. Ulmeanu R, Tofolean D, Leonte D, Cordoş I, Halic E. Cancerul bronhopulmonar. In: Actualităţi în endoscopia toracică diagnostică şi terapeutică (editors: Ulmeanu R, Mihălţan FD, Cordoş I, Ulmeanu DI). Ed. Universitară Carol Davila, Bucureşti, 2009
8. Ulmeanu R, Halic E. Situaţia bronhologiei în România – între realitate şi cerinţe. A V-a Conferinţă Naţională de Bronhologie. Timişoara, 2009
9. Havelock T, Teoh R, Laws D, Gleeson F; BTS Pleural Disease Guideline Group. Pleural procedures and thoracic ultrasound: British Thoracic Society Pleural Disease Guideline 2010. Thorax. 2010 Aug;65 Suppl 2:ii61-76
10. Buckley O, Benfayed W, Geoghegan T, Persaud T, Jeffers M, Khosa F, Torreggiani WC. Thoracocentesis for potential malignancy: does volume matter? Hong Kong J Radiol. 2008;11:72-75
11. Didilescu C. Resurse, disponibilităţi şi utilizare în bronhologia actuală. Prima Conferinţă de Bronhologie. Olăneşti, 2002
12. Didilescu C. Aspecte ale managementului investigaţiei bronhologice în România. A III-a Conferinţă Naţională de Bronhologie. Constanţa, 2005
13. Ulmeanu R. Pioneri şi dascăli în bronhologia românească. Prima Conferinţă Naţională de Bronhologie. Olăneşti, 2002
14. Mangiulea V. Investigaţia bronhologică în cancerul pulmonar. Pneumoftiziologia. 1988;16:161-9
15. Crişan E. Aportul tehnicilor de endoscopie bronşică în prezentarea diagnosticului, stadializarea şi urmărirea postterapeutică a cancerului pulmonar. Teză de doctorat. UMF din Craiova, 2004
16. Mangiulea V, Crişan E, Ulmeanu R. Aport bronhologic la diagnosticul şi terapia neoplasmului bronhopulmonar. Lucrare de cercetare. Institutul de Pneumologie „Marius Nasta“ Bucureşti, 1996
17. Ulmeanu R, Cipruţ T, Crişan E, Galbenu P, Mihălţan FD, Macri A, Stoica R, Coman B, Galie N, Posea R, Paleru C, Alexe M, Nicolae S, Mihali M, Prisăcaru L. Fibrobronhoscopia şi tomografia computerizată – repere esenţiale şi complementare în stadializarea corectă a neoplasmului bronhopulmonar. Al XVI-lea Congres Naţional de Pneumologie. Poiana Braşov, 1999
18. Ulmeanu R, Crişan E. Actualităţi în bronhoscopia cu viză diagnostică şi terapeutică. Pneumoftiziologia. 1998;47:59-61
19. Lim E, Baldwin D, Beckles M, Duffy J, Entwisle J, Faivre-Finn C, Kerr K, Macfie A, McGuigan J, Padley S, Popat S, Screaton N, Snee M, Waller D, Warburton C, Win T; British Thoracic Society; Society for Cardiothoracic Surgery in Great Britain and Ireland. Guidelines on the radical management of patients with lung cancer. Thorax. 2010 Oct;65 Suppl 3:iii1-27
20. Rivera MP, Mehta AC; American College of Chest Physicians. Initial diagnosis of lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition). Chest. 2007 Sep;132(3 Suppl):131S-148S
21. Ulmeanu DI, Ulmeanu R, Petreanu C, Strâmbu V. Intubaţia dificilă asistată endoscopic. In: Actualităţi în endoscopia toracică diagnostică şi terapeutică (editors: Ulmeanu R, Mihălţan FD, Cordoş I, Ulmeanu DI). Ed. Universitară Carol Davila, Bucureşti, 2009
22. British Thoracic Society; Society of Cardiothoracic Surgeons of Great Britain and Ireland Working Party. BTS guidelines: guidelines on the selection of patients with lung cancer for surgery. Thorax. 2001 Feb;56(2):89-10
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe