Temperatura normală a corpului este considerată a fi 36,6°C ± 0,38°C și reprezintă o balanţă dinamică între producerea de căldură și controlul pierderii căldurii, ce asigură o constantă a temperaturii centrale (1). La extremităţi, temperatura este dependentă de temperatura exterioară și de mecanismele reglării termice. Menţinerea unei temperaturi centrale constante și a unui gradient între centru și periferie este reglată de hipotalamus prin cele două procese: termogeneza și termoliza (6). La o temperatură ambiantă cuprinsă la bărbaţi între 28°C și 30°C, iar la femei, între 27°C și 33°C, corpul neîmbrăcat își poate menţine temperatura fără efort (1, 6). Reglarea temperaturii este realizată de centrii hipotalamici, care integrează procese fizice și chimice de producere sau scădere a temperaturii (1, 6). 
În timpul intervenţiilor chirurgicale, pacientul poate pierde căldura, prin intermediul mai multor factori: temperatura ambientală, poziţia pe masa de operaţie, metodele de preparare operatorie a tegumentelor, tipul de chirurgie (clasică sau laparoscopică), perfuzii cu lichide reci, fluide de irigare la temperatură scăzută, efectele anesteziei) (1, 16, 17, 18). Pierderea căldurii crește prin deschiderea cavităţilor seroase, toracice sau abdominale (1). La hipotermie contribuie și alţi factori, cum ar fi: sexul (femeile pierd mai puţină căldură decât bărbaţii), vârsta (vârstnicii sunt predispuși la o pierdere mai mare a căldurii), existenţa afecţiunilor asociate (cașexia, bolile endocrine, bolile vasculare periferice), constituţia fizică sau stările fiziologice, precum sarcina (2, 6).
Căldura corpului nu este uniform distribuită. Mai degrabă, căldura este în mod obișnuit concentrată în regiunea centrală, în principal în zona capului și a trunchiului, în timp ce zonele periferice rămân mai reci. Interesant este faptul că, deoarece corpul este stresat prin temperaturi mai scăzute și efectul vasodilatator al unui anestezic general apare ca urmare a pierderii tonusului simpatic, căldura din zona centrală migrează spre periferie (figura de mai jos) (16).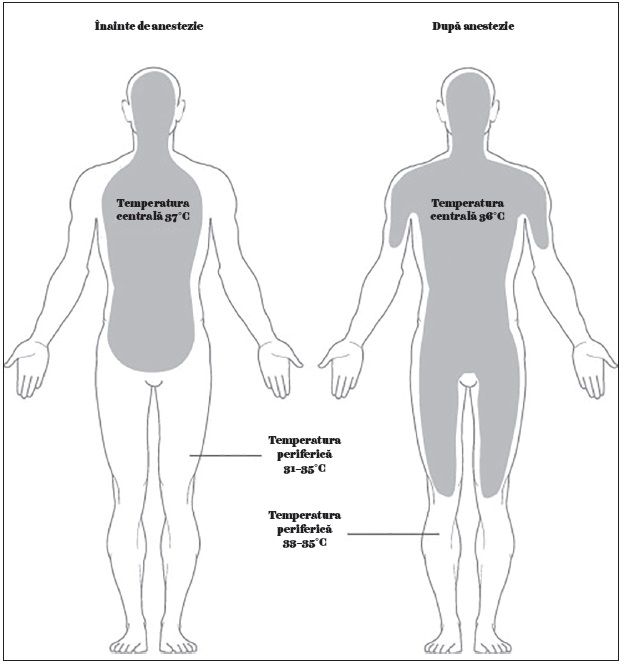
Pentru măsurarea temperaturii pre-, intra- și postoperator am folosit termometrul cu infraroșu la distanţă „Thermofocus”, model O1500N1, avizat de Ministerul Sănătăţii, care înregistrează temperaturi între 10C și 53°C. Studiul prospectiv include 60 de pacienţi operaţi, iar datele obţinute au fost comparate cu cele obţinute de la 63 de pacienţi hipotermici proveniţi din lotul de 1.450 de politraumatizaţi (1, 3, 4). Spre exemplu, la un pacient cu hemoragie digestivă superioară, aflat în șoc hemoragic, temperatura externă și cea internă au fost următoarele: sala de operaţie = 25°C; lichidul de perfuzie = 25°C; frunte = 36°C; peretele extern al stomacului = 36,7°C; peretele intern al stomacului = 34°C; faţa externă a ficatului = 36°C; faţa externă a jejunului = 34,4°C. În intervenţiile chirurgicale cu durata de peste două ore, temperatura poate scădea cu 2°C.
Dintre avantajele folosirii termometrului „Thermofocus” menţionăm: confortul, adică poate fi folosit și la pacienţii anesteziaţi, valorile măsurate sunt afișate imediat, nu necesită dezinfecţie, deoarece temperatura se înregistrează la o distanţă de 3 cm de zona cercetată, deci, nu este nevoie să fie introdus într-o cavitate a corpului uman, așa cum se procedează cu sonda timpanică, sonda esofagiană, sonda în artera pulmonară, sonda vezicală sau sonda rectală. Alte avantaje ale folosirii „Thermofocus” sunt reprezentate de posibilitatea scanării temperaturii corpului în diferite zone și chiar a temperaturii organelor interne în timpul intervenţiilor chirurgicale. Pentru orice obiect în afara temperaturii corpului uman, intervalul de înregistrare este de 1–55°C, deci poate măsura temperatura oricărui obiect din sala de operaţie, a soluţiilor perfuzabile, a temperaturii sălii de operaţie (1, 2, 3, 5, 6).
Pierderea căldurii în timpul intervenţiilor chirurgicale se poate însoţi de complicaţii intra- sau postoperatorii (7–12). Dintre complicaţiile semnalate a fi produse intraoperator au fost înregistrate: alterarea folosirii oxigenului tisular, tulburările metabolice, reprezentate de alterarea metabolismului proteic, alterarea sau întârzierea absorbirii tardive și metabolizării substanţelor anestezice și stupefiante, vasoconstricţia periferică, aritmiile cardiace, anomaliile coagulării, creșterea pierderilor sanguine sau cele induse de modificările biologice cauzate de transfuzii, tahicardia, hipertermia, ischemia miocardică, stopul cardiac. Studiile au înregistrat o incidenţă crescută a sepsisului și creșterea producerii de factori proinflamatori, incidenţa crescută a trombozelor venoase profunde și a ulcerului de stres, tulburări metabolice postoperatorii, creșterea volumului de sânge pierdut și disfuncţii (organice) multiple (2, 3, 4, 10, 11).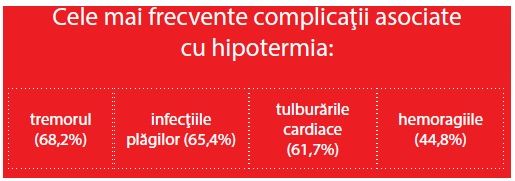
Hipotermia reduce eliberarea oxigenului și posibilitatea ficatului de a metaboliza acidul lactic, inclusiv citratul (8, 9, 12). Din perfuzia inadecvată a ţesuturilor rezultă acidoza, cu efecte negative și asupra funcţiilor contractile ale miocardului. Aciditatea afectează mecanismul normal al coagulării. Triada „hipotermie–acidoză–coagulopatie” creează un cerc vicios, care necesită întreruperea sa (7, 8, 9, 12, 13). În intervenţiile chiurgicale, cele mai mari pierderi de căldură se produc la nivelul peritoneului, ceea ce impune închiderea peritoneului în 60–90 de minute, împiedicând instalarea triadei hipotermie–acidoză–tulburări de coagulare. Existenţa hipotermiei la pacientul chirurgical reflectă insuficienţa mecanismelor termoreglarii (1, 2, 3, 7, 13).
Conform unui studiu având ca subiect hipotermia perioperatorie, se estimează că acest fenomen afectează circa 70% din pacienţii chirurgicali și prelungește perioada de spitalizare, determinând costuri crescute. Pentru a înţelege mai bine nivelul actual al cunoștinţelor de asistenţă medicală în acest domeniu, la distanţă de la lansarea „Ghidului pentru prevenirea hipotermiei la pacienţii chirurgicali”, s-a efectuat un studiu. Potrivit rezultatelor, cele mai frecvente complicaţii asociate cu hipotermia au fost: tremorul (68,2%), infecţiile plăgilor (65,4%), tulburările cardiace (61,7%), hemoragiile (44,8%). Aceste rezultate indică necesitatea intensificării intervenţiilor în curs de desfășurare pentru a crește gradul de conștientizare și pentru a promova cele mai bune practici în scopul prevenirii și gestionării hipotermiei perioperatorii inadecvate (14).
Așadar, hipotermia perioperatorie inadecvată (temperatura de bază a corpului <36°C) este o complicaţie gravă, care duce la creșterea ratelor de infecţie a plăgilor, o pierdere mai mare a cantităţii de sânge, asociată cu cerinţe transfuzionale crescute (14, 15).
Temperatura de bază a corpului este un parametru vital și are nevoie de o monitorizare constantă, la fel ca ritmul cardiac, tensiunea arterială și saturaţia arterială a oxigenului.
Evitarea hipotermiei perioperatorii necesită o abordare multidisciplinară și măsuri generale (instruirea personalului), acţiuni preoperatorii (preîncălzire), intraoperatorii (încălzire activă) și postoperatorii (terapie medicamentoasă) (15, 16).
Un concept eficient pentru prevenirea hipotermiei perioperatorii trebuie să fie adaptat caracteristicilor specifice departamentelor în ceea ce privește organizarea acestora și personalul, care trebuie să aibă responsabilităţi clar atribuite și vizibile (15).
1. Moons KGM, van Klei W, Kalkman CJ. Preoperative risk factors of intraoperative hypothermia in major surgery under general anesthesia. Anest. Analg., 2003; 96: 1843–44
2. Sessler DI. Perioperative heat balance. Anesthesiology, 2000; 92: 578–96
3. Kasai T, Hirose M, Matsukawa T et al. Preoperative blood pressure and intraoperative hypothermia during lower abdominal surgery. Acta Anaestheol.Scand., 2001; 45: 1028–31
4. Matsukawa T, Sessler DI, Sessler AM et al. Heat flow and distribution during induction of general anesthesia
5. Arkilic CF, Akca O, Taguchi A et al. Temperature monitoring and management during neuroaxial anesthesia: an observational study. Anesth.Analg., 2000; 91: 662–66
6. Rubinstein EH, Sessler DI. Skin-surface temperature gradients correlate with fingertip blood flow in human. Anesthesiology,1990; 73: 541–45
7. Frank SM, Fleisher LA, Breslow MJ et al. Perioperative maintenance of normothermia reduces the incidence of morbid cardiac events. JAMA, 1997; 277: 1127–34
8. Flores-Maldonado A, Guzman-Llanezy, Castaneda-Zarate S et al. Risk factors for mild intraoperative hypothermia. Arch.Med.Res.; 1997; 28: 587–90
9. Kurz A, Sessler DI, Lenhardt R. Perioperative normothermia to reduce the incidence of surgical – wound infection and shorter hospitalization. N.Engl.J.Med., 1996; 334: 1209–15
10. Torossian A. Survey on intraoperative temperature management in Europa. Eur.J.Anesthesiol., 2007; 24: 668–75
11. Păunescu V. „Studiul mecanismelor celulare și moleculare ale proceselor fiziopatologice în sindromul hipotermie–acidoză–tulburări de coagulare în traumatismele abdominale la politraumatizaţii cu leziuni craniocerebrale”. Contract nr. 476/2004, UCPN VIASAN și UMF „Carol Davila”, București
12. Inab K., Texeira PGR, Rhee P et al. Mortality impact of hypothermia after cavitary exploration in trauma. World J.Surg., 2009; 73: 864–69
13. Sessler DI. Temperature monitoring and perioperative monitoring. Anesthesiology, 2008; 109: 318–38
14. Giuliano KK, Hendricks J. Inadvertent Perioperative Hypothermia: Current Nursing Knowledge. AORN J. 2017 May; 105(5): 453–63
15. Iden T, Höcker J. [Prevention of Perioperative Hypothermia – Guidelines for Daily Clinical Practice]. Anesthesiol Intensivmed Notfallmed Schmerzther. 2017 Jul; 52(7–8): 554–62
16. Hart SR, Brianne Bordes, Jennifer Hart, Daniel Corsino, MD and Donald Harmon, MD. Unintended Perioperative Hypothermia. Ochsner J.2011 Fall; 11(3): 259–70
17. Collins S, Budds M, Raines C, Hooper V. Risk Factors for Perioperative Hypothermia: A Literature Review. J Perianesth Nurs. 2018 Oct 17. pii: S1089–9472 (18)30147-3. doi: 10.1016/j.jopan.2018.06.003. [Epub ahead of print]
18. Lynch S., Dixon J., Leary D. Reducing the risk of unplanned perioperative Hypothermia. AORN J. 2010 Nov; 92(5): 553–62; quiz 563–65
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe