Exteriorizarea lichidului cefalorahidian
(LCR) în afara spaţiului în care acesta se află în mod normal la nivel cranian
sau rahidian este denumită fistulă LCR. Substratul anatomic este reprezentat de
crearea unui traiect de comunicare directă între spaţiile subarahnoidiene şi
exterior printr-o soluţie de continuitate la nivelul arahnoidei, a durei mater şi
craniului. Existenţa unei fistule LCR implică prezenţa concomitentă a unei
componente osoase craniene (fractură sau defect osos preexistent) şi a unei
componente meningeale (dilacerare sau defect dural şi arahnoidian). Comunicarea
poate apărea spontan, posttraumatic sau în urma intervenţiilor chirurgicale ORL
sau neurochirurgicale.
Diagnosticarea şi tratamentul pacienţilor cu
fistule LCR sunt legate în primul rând de simptomatologia prezentă la momentul
diagnosticului, condiţiile de apariţie (istoric traumatic, chirurgical sau alte
elemente de anamneză sugestive) şi localizarea anatomică a exteriorizării de
LCR.
Clasificare
În afara etiologiei, în funcţie de care
fistulele de LCR pot fi spontane, posttraumatice sau de cauză iatrogenă
secundară unor intervenţii chirurgicale, clasificarea se face în mod esenţial
pe baza localizării anatomice a exteriorizării de LCR. Astfel, fistulele pot fi
nazale, otice, orale  sau transcutanate la nivelul plăgilor operatorii sau
traumatice (fig. 1).
sau transcutanate la nivelul plăgilor operatorii sau
traumatice (fig. 1).
Cele mai frecvente tipuri de fistule sunt
cele posttraumatice, acestea reprezentând până la 90% din exteriorizările de
LCR la nivel nazal. Substratul anatomic este reprezentat de existenţa unui
traiect de fractură la nivelul etajului anterior al bazei craniului, care
determină o comunicare directă a spaţiului intracranian cu sinusurile
paranazale. Dacă această comunicare se asociază şi cu o leziune a durei mater
din vecinătate sunt create premisele existenţei unei exteriorizări de LCR la
nivel nazal, denumită rinolicvoree. Otolicvoreea sau fistula LCR otică are ca
substrat lezional un traiect de fractură la nivelul stâncii temporale care
interesează urechea medie, ceea ce creează o comunicare directă a acesteia cu
spaţiul intracranian. Din punct de vedere al frecvenţei, fistulele LCR nazale
sunt prezente în circa 80% din cazuri, iar cele otice în 20% din cazuri,
frecvenţe mult mai mici fiind pentru cele orale (care presupun fracturi severe,
dehiscente ale bazei craniului) sau transcutanate în cazul traumatismelor
cranio-cerebrale deschise.
Fistulele LCR posttraumatice apar la
aproximativ 2–3% din totalul pacienţilor cu traumatisme cranio-cerebrale,
incidenţe mai mari fiind legate de existenţa unor traumatisme faciale (cu o
incidenţă de până la 25% a fistulei LCR nazale) sau a unor traumatisme
temporo-occipitale cu interesarea stâncii temporale (care creşte incidenţa
fistulelor LCR otice până spre 15% din cazuri). Din punct de vedere al
intervalului de timp scurs între evenimentul traumatic şi apariţia fistulei
LCR, acestea se pot manifesta imediat, în primele două-trei zile posttraumatic
sau într-un interval de câteva săptămâni. Se consideră că aproximativ 60% din
fistule devin manifeste în primele trei zile şi peste 95% din ele sunt
diagnosticate în primele trei luni posttraumatic.
Diagnostic
Metodele de diagnostic utilizate sunt
biochimice, de identificare a tipului de lichid exteriorizat, şi de
identificare imagistică a localizării defectului osos responsabil de apariţia
fistulei.
Din punct de vedere biochimic, identificarea
LCR se face prin analizarea concentraţiei de glucoză din lichidul recoltat (în
LCR este normal peste 30 mg/dl), însă este o analiză care pretează la erori în
cazul în care lichidul este contaminat cu sânge sau alte secreţii, şi devine
astfel necesară identificarea beta2-transferinei, proteină prezentă aproape
exclusiv în LCR, fiind absentă în secreţiile nazale, otice sau în sânge.
Riscurile asociate existenţei unei astfel de
comunicări anormale, mai ales în cazul celor de natură traumatică, sunt legate
în special de riscurile infecţioase cu afectare meningeală care au soluţii
terapeutice foarte complexe, de durată lungă şi foarte costisitoare şi risc
important de evoluţie nefavorabilă, cu alterarea severă a stării de conştienţă,
a afectării neurologice grave sau chiar risc de deces.
Tratament
Metodele terapeutice utilizate sunt atât de
tip conservator, cât şi chirurgicale.
Se consideră că aproximativ două treimi din
fistulele LCR se remit spontan în şapte-zece zile de la apariţie cu tratament
conservator. Tratamentul trebuie făcut progresiv utilizând de la metodele cel
mai puţin invazive eficiente la metodele invazive.
Metodele terapeutice conservatoare includ
repaus la pat, evitarea manevrelor care cresc presiunea intracraniană (manevre
Valsalva, tuse, strănut), evitarea eforturilor de defecaţie prin utilizarea de
laxative şi stimulante ale tranzitului intestinal. Tot în cadrul soluţiilor
terapeutice conservatoare, care sunt de utilizat dacă metodele non-invazive nu
sunt eficiente, sunt incluse şi metodele de drenaj extern al LCR prin puncţii
lombare repetate sau cu montarea de sisteme de drenaj la nivel lombar pentru a
asigura o scădere a presiunii LCR şi a favoriza procesul de cicatrizare la
nivelul soluţiei de continuitate.
Metodele chirurgicale utilizate constau, în
mod esenţial, în plombarea defectului osos decelat cu muşchi, fascie, grăsime
sau substituţia artificială de dura mater şi includ aborduri atât
extracraniene, cât şi intracraniene. Abordurile extracraniene sunt limitate la
abordarea sinusurilor aerice paranazale, de cele mai multe ori prin tehnici
endoscopice. Un dezavantaj important al acestor tehnici, deşi minim invazive,
îl reprezintă rata mai redusă de menţinere a ocluziei rezultate, presiunea
intracraniană având tendinţa naturală de a îndepărta materialul de ocluzie
aplicat.
Abordurile intracraniene, deşi cu o
invazivitate şi un risc de morbiditate ceva mai mare, au avantajul unei
ocluzionări mai persistente cu rată mică de recidivă a fistulei, întrucât
materialele de ocluzie de tip fascie sau substituenţi de dură sunt aplicate pe
o suprafaţă mai mare decât defectul osos, iar presiunea intracraniană şi
substanţa cerebrală tind să le aplice şi să le fixeze la defectul dural şi
osos, de cele mai multe ori fără a fi necesare soluţii de tip fibrin-glue.
Prezentare de caz
Un pacient în vârstă de 32 ani a fost
victima unui politraumatism prin accident rutier (motociclist) cu traumatism
cranio-facial, petrecut cu aproximativ zece luni anterior prezentării în clinică.
Pacientul afirma că începând de la câteva zile după traumatism a remarcat
exteriorizarea la nivelul fosei nazale stângi a unei secreţii apoase în
cantitate mică, însă persistentă în timp. La aproximativ o lună după
traumatism, a avut  un episod infecţios meningeal sever pentru care a fost
internat şi tratat cu antibioticoterapie şi puncţii lombare repetate timp de
două săptămâni.
un episod infecţios meningeal sever pentru care a fost
internat şi tratat cu antibioticoterapie şi puncţii lombare repetate timp de
două săptămâni.
Investigaţiile imagistice efectuate atât în
Bolivia, cât şi în ţară, au cuprins examinări CT cerebral, inclusiv cu
reconstrucţie 3D şi examen IRM cerebral.
Până la momentul prezentării pacientului în
clinică, exteriorizarea de LCR la nivel nazal a persistat cu un debit mic
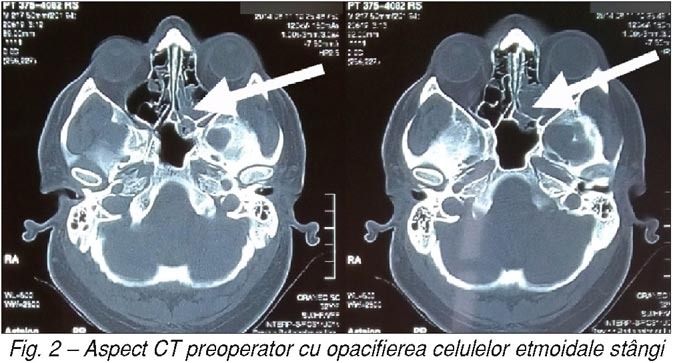
zilnic, constant. Pe examinările CT s-a observat prezenţa unei opacifieri cu
caracter lichidian la nivelul regiunii etmoidale de partea stângă, deviaţie de
sept nazal posttraumatică (fig. 2) şi
un traiect de fractură la nivelul lamei cribriforme  etmoidale de partea stângă (fig. 3). Mai mult de atât, soluţia de
continuitate de la nivel etmoidal permitea, fapt vizibil pe examinarea IRM (fig. 4) şi un mic grad de herniere ţesutului
cerebral adiacent.
etmoidale de partea stângă (fig. 3). Mai mult de atât, soluţia de
continuitate de la nivel etmoidal permitea, fapt vizibil pe examinarea IRM (fig. 4) şi un mic grad de herniere ţesutului
cerebral adiacent.
Pacientul a afirmat că nu a avut
certitudinea unui rezultat favorabil al efectuării intervenţiei chirurgicale
adresate fistulei în ţara de adopţie şi a preferat să se adreseze unui serviciu
de neurochirurgie din România.
Evaluarea ORL efectuată a concluzionat că
debitul fistulei şi dimensiunile defectelor osos şi dural decelate fac
improbabilă soluţionarea pe cale endoscopică transnazală a fistulei LCR.
La
24 noiembrie 2014 s-a intervenit chirurgical pe cale endocraniană,
practicându-se un abord intradural fronto-bazal de partea stângă cu evidenţierea
unui focar de fractură la nivel etmoidal stâng, care a fost plombat cu
substituent dural şi materiale de tip fibrin-glue.
Intervenţia s-a efectuat sub microscop operator, ceea ce a permis vizualizarea
în condiţii optime a zonei de fractură a osului etmoidal şi a soluţiei de
continuitate durale şi efectuarea în condiţii de siguranţă, fără incidente, a
închiderii comunicării spaţiului intradural cu cavitatea nazală.
 Examinarea
CT cerebrală efectuată la mai puţin de 24 de ore postoperator a evidenţiat
închiderea fistulei, cu absenţa opacifierii de tip lichidian la nivelul
celulelor etmoidale (fig. 5).
Examinarea
CT cerebrală efectuată la mai puţin de 24 de ore postoperator a evidenţiat
închiderea fistulei, cu absenţa opacifierii de tip lichidian la nivelul
celulelor etmoidale (fig. 5).
Evoluţia postoperatorie a pacientului a fost
favorabilă, fără exteriorizare ulterioară de LCR la nivel nazal, pacientul
fiind mobilizat complet în decursul primelor 24 de ore postoperator.
Evaluarea clinică la o lună postoperator (fig. 6) a relevat lipsa completă a
exteriorizării de LCR la nivel nazal, instalată imediat postoperator şi
persistentă până la momentul evaluării şi pacient perfect conştient, fără
deficite neurologice. El este în prezent apt de a-şi relua activitatea
profesională la parametrii anteriori evenimentului traumatic.
perfect conştient, fără
deficite neurologice. El este în prezent apt de a-şi relua activitatea
profesională la parametrii anteriori evenimentului traumatic.
Concluzii
Prezenţa
unei fistule LCR reprezintă o condiţie patologică cu implicaţii importante,
potenţial fatale, dominate de riscul de complicaţii infecţioase meningeale cu
floră polimorfă, frecvent multirezistentă, de la nivelul sinusurilor aerice
faciale. Aceste complicaţii infecţioase necesită o atitudine terapeutică
complexă, iar în evoluţie pot determina sechele importante funcţionale
neurologice pentru pacient.
Pentru
managementul fistulelor LCR este necesară o abordare chirugicală care să aibă
la bază o bună cunoaştere a anatomiei bazei craniului şi, important, o dotare
deosebită atât din punct de vedere al tehnologiei şi instrumentarului
neurochirurgical, cât şi al materialelor utilizate pentru închiderea fistulei.
 sau transcutanate la nivelul plăgilor operatorii sau
traumatice (fig. 1).
sau transcutanate la nivelul plăgilor operatorii sau
traumatice (fig. 1). un episod infecţios meningeal sever pentru care a fost
internat şi tratat cu antibioticoterapie şi puncţii lombare repetate timp de
două săptămâni.
un episod infecţios meningeal sever pentru care a fost
internat şi tratat cu antibioticoterapie şi puncţii lombare repetate timp de
două săptămâni. etmoidale de partea stângă (fig. 3). Mai mult de atât, soluţia de
continuitate de la nivel etmoidal permitea, fapt vizibil pe examinarea IRM (fig. 4) şi un mic grad de herniere ţesutului
cerebral adiacent.
etmoidale de partea stângă (fig. 3). Mai mult de atât, soluţia de
continuitate de la nivel etmoidal permitea, fapt vizibil pe examinarea IRM (fig. 4) şi un mic grad de herniere ţesutului
cerebral adiacent. Examinarea
CT cerebrală efectuată la mai puţin de 24 de ore postoperator a evidenţiat
închiderea fistulei, cu absenţa opacifierii de tip lichidian la nivelul
celulelor etmoidale (fig. 5).
Examinarea
CT cerebrală efectuată la mai puţin de 24 de ore postoperator a evidenţiat
închiderea fistulei, cu absenţa opacifierii de tip lichidian la nivelul
celulelor etmoidale (fig. 5). perfect conştient, fără
deficite neurologice. El este în prezent apt de a-şi relua activitatea
profesională la parametrii anteriori evenimentului traumatic.
perfect conştient, fără
deficite neurologice. El este în prezent apt de a-şi relua activitatea
profesională la parametrii anteriori evenimentului traumatic.