Infecţia cu VHB reprezintă o problemă de sănătate publică în lume prin prevalenţă, morbiditate și mortalitate, în contextul în care beneficiază de vaccin, dar nu şi de un tratament curativ.
În România, prevalenţa infecţiei cu VHB estimată prin prezenţa AgHBs în ser în rândul populaţiei generale adulte este de 4,4%, iar rata de expunere estimată prin prezenţa anticorpilor anti-HBc este de 27% .
VHB este întâlnit în sânge, lichidul seminal, secreţia cervico-vaginală, salivă și alte fluide corporale ale persoanelor infectate. Infecţia cu VHB se poate transmite vertical (perinatal), de la mamă la nou-născut sau sugar (riscul este substanţial dacă viremia maternă este >200.000 UI/ml), sau orizontal, pe cale:
1. sanguină, prin transfuzii de sânge sau produse de sânge contaminate, hemodializă și grefe de organe sau ţesuturi provenind de la persoane infectate (rute istorice în momentul actual);
2. percutanată sau permucosală, prin ace sau instrumentar medical contaminat (inclusiv reutilizarea intrumentarului de unică folosinţă), administrare intravenoasă de droguri, înţepături/tăieturi accidentale cu instrumentar medical contaminat în cazul personalului medical, acupunctură, tatuaje, body piercing etc., expunerea mucoaselor la fluide contaminate;
3. sexuală (sex neprotejat cu persoane infectate);
4. prin contact strâns interpersonal între membrii unei familii/comunităţi hiperendemice în condiţii de igienă precară (prin mici soluţii de continuitate la nivel cutanat sau mucosal în condiţiile utilizării în comun a obiectelor de igienă personală: lame de ras, forfecuţe, periuţe de dinţi etc.).
Riscul de transmitere a infecţiei cu VHB se corelează cu nivelul viremiei (ADN VHB) și prezenţa antigenului HBe (AgHBe). VHB nu se transmite pe cale fecal-orală. Riscul dezvoltării infecţiei cronice după expunerea la VHB este de peste 90% la nou-născuţii din mame infectate (infectaţi în primul an de viaţă), 25-50% la copiii sub 4-5 ani, 1-5% la persoanele adulte imunocompetente și peste 50% în cazul adulţilor imunodeprimaţi. Aproximativ 40% dintre pacienţii cu infecţie cronică virală B vor dezvolta ciroză hepatică, insuficienţă hepatică și carcinom hepatocelular (HCC).
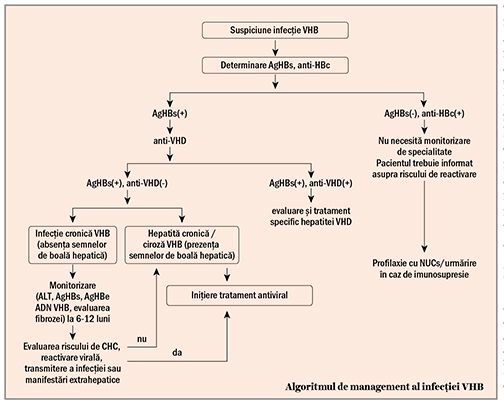
Evaluarea iniţială a subiecţilor cu infecţie cronică cu VHB include:
• istoricul (anamneza) și examenul fizic;
• evaluarea activităţii și severităţii bolii (biologic, histologic, teste noninvazive);
• markerii serologici și virusologici ai infecţiei virale B.
Anamneza și examenul clinic au ca scop identificarea factorilor de risc, istoricului familial de infecţie virală B, ciroză sau HCC, afecţiunilor asociate și manifestărilor clinice indicând severitatea bolii și evoluţia către ciroză (splenomegalie, icter, angioame stelate etc.).
Evaluarea activităţii bolii are ca scop identificarea pacienţilor care necesită tratament antiviral. Creșterea transaminazelor (valori de 2-5 ori peste limita maximă, cu ALT>AST) este, de regulă, singura modificare biochimică întâlnită; în puseele replicative, valorile transaminazelor cresc de 10-50 de ori peste limita maximă. Transaminazele pot fluctua între valori normale și crescute la determinări serice succesive.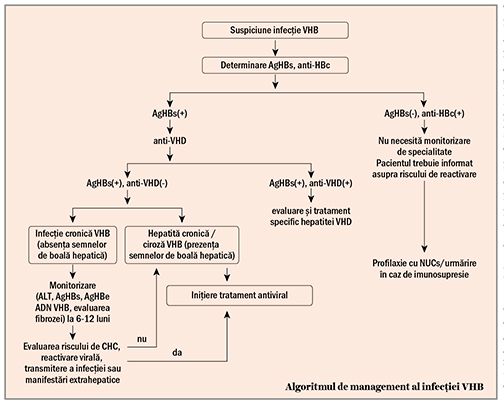
Diagnosticul serologic al infecţiei cronice cu VHB este fundamentat pe detecţia AgHBs la șase luni de la expunere sau de la diagnosticul inţial; cuantificarea AgHBs este recomandată în cazul pacienţilor cu infecţie/hepatită AgHBe negativă (rol prognostic) și în vederea aprecierii răspunsului în cursul terapiei cu interferon-a. Determinarea AgHBe și antiHBe este esenţială pentru diagnosticul fazei/formei de hepatită cronică VHB (AgHBe pozitivă sau AgHBe negativă), iar determinarea cantitativă a ADN VHB este esenţială pentru diagnostic, stabilirea fazei infecţiei, decizia terapeutică și monitorizarea răspunsului la tratament.
Se recomandă ca screeningul infecţiei virale B prin determinarea AgHBs să fie aplicat grupurilor cu risc crescut de transmitere a infecţiei: persoanele care își injectează droguri intravenos (PWID), persoanele cu comportament sexual cu risc (parteneri multipli sau/și necunoscuţi, sex neprotejat, homosexuali), pacienţii aflaţi în hemodializă cronică, personalul medical, subiecţii instituţionalizaţi/încarceraţi, soţii/partenerii sexuali și membrii familiilor pacienţilor AgHBs pozitivi, donatorii de sânge, organe, ţesuturi și spermă, femeile însărcinate și copiii născuţi din mame AgHBs pozitive.
Profilaxia primară a infecţiei cu VHB este îndreptată către identificarea persoanelor cu risc de transmitere a infecţiei, prin screening și măsuri adecvate de reducere a riscului. În același scop este recomandată vaccinarea persoanelor din grupurile cu risc de dobândire a infecţiei virale B (personalul medical, pacienţii imunodeprimaţi, lucrătorii din siguranţa publică, PWID etc.). Vaccinarea universală a nou-născuţilor reprezintă măsura cu cel mai mare impact asupra eliminării infecţiei cu VHB și consecinţelor pe termen lung ale acesteia (ciroza și cancerul hepatic). Schema cu trei doze vaccinale aplicate la 0, 1 și 6 luni determină o imunizare eficientă la peste 95% dintre nou-născuţii vaccinaţi și a fost implementată în numeroase ţări în care prevalenţa infecţiei cu VHB este endemică. Protecţia oferită de vaccinare este eficientă minimum 15 ani. Un booster este recomandat în cazul în care titrul anticorpilor anti-HBs (anti-HBs) scade sub 10 UI/ml.
Persoanele cu infecţie virală B cunoscută trebuie informate asupra potenţialului de transmitere a infecţiei și măsurilor destinate evitării acesteia. Membrii familiei vor fi testaţi și, în cazul în care markerii serologici sunt negativi, vaccinaţi. Vaccinarea este recomandată femeilor cu potenţial reproductiv. Sarcina nu reprezintă o contraindicaţie pentru vaccinarea antihepatită B. Persoanele cu hepatită cronică B trebuie identificate și tratate pentru prevenirea progresiei bolii și pentru creșterea supravieţuirii; asociat, ele trebuie consiliate pentru menţinerea unui stil de viaţă sănătos (dietă, activitate fizică) și evitarea altor cauze de leziune hepatică (alcool, substanţe toxice, medicamente etc.).
Indicaţia terapeutică depinde de nivelul replicării virale, de nivelul transaminazelor și de severitatea bolii hepatice. Alţi factori luaţi în considerare în stabilirea indicaţiei terapeutice sunt vârsta, riscul de transmitere a infecţiei, istoricul familial de HCC sau ciroză și prezenţa manifestărilor extraintestinale. Astfel, tratamentul antiviral este indicat următoarelor categorii de pacienţi (5):
• pacienţi cu ciroză hepatică compensată sau decompensată și ADN VHB detectabil, indiferent de nivelul viremiei și ALT;
• pacienţi cu hepatită cronică AgHBe pozitivă sau AgHBe negativă caracterizată prin ADN VHB >2.000 UI/ml, ALT peste limita maximă (~40 UI/L) și/sau necroinflamaţie sau fibroză moderată sau severă;
• pacienţi cu hepatită cronică AgHBe pozitivă sau AgHBe negativă cu ADN VHB >20.000 UI/ml și ALT >2 ori valoarea maximă a normalului, indiferent de severitatea leziunilor hepatice;
• pacienţii cu infecţie cronică AgHBe pozitivă cu replicare înaltă și vârsta peste 30-40 de ani pot fi trataţi indiferent de nivelul ALT și/sau severitatea leziunilor hepatice;
• pacienţi cu infecţie cronică AgHBe pozitivă sau AgHBe negativă și istoric familial de ciroză sau HCC;
• pacienţi cu infecţie cronică AgHBe pozitivă sau AgHBe negativă și manifestări extraintestinale.
Infecţia cronică cu VHB este o afecţiune dinamică. Pacienţii care nu sunt candidaţi pentru terapia antivirală la momentul evaluării iniţiale necesită monitorizare atentă și de lungă durată deoarece pot deveni eligibili pentru tratament odată cu progresia bolii, creșterea replicării virale sau apariţia altor agenţi/strategii terapeutice.
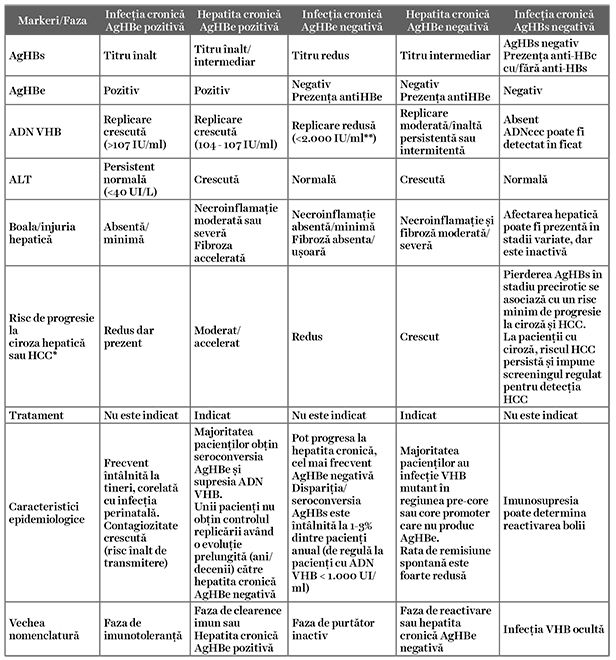
În momentul actual există două opţiuni terapeutice majore în hepatita cronică B: tratamentul cu pegInterferon (PegIFN) sau cu analogi nucleoz(t)idici (NUCs). Principalele avantaje și dezavantaje ale acestor clase de agenţi terapeutici sunt prezentate în tabelul 2.
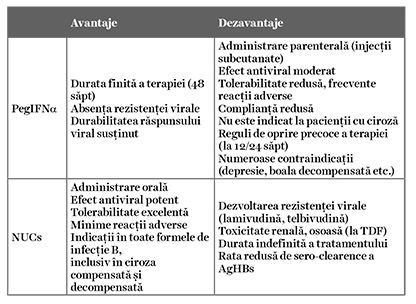
Cele două clase de agenţi terapeutici generează două strategii terapeutice distincte:
1. terapia cu durată finită cu PegIFN având ca obiectiv obţinerea controlului imun susţinut fără terapie (definită ca ADN VHB <2.000 UI/ml, seroconversia AgHBe și transaminaze normale), posibilă în aproximativ 30% dintre cazuri; 20-50% dintre acești pacienţi vor pierde AgHBs pe termen lung;
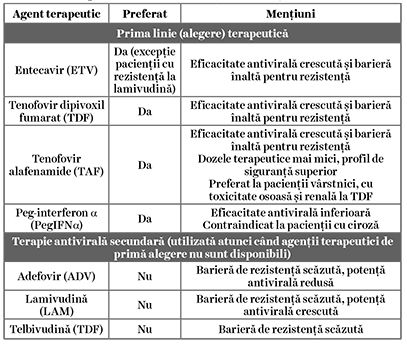
2. terapia pe termen lung cu NUCs cu administrare orală, având ca obiectiv supresia virală menţinută sub tratament (definită ca ADN VHB nedetectabil), posibilă în 95% dintre cazuri; eliminarea AgHBs (obiectivul ideal) este improbabilă (<1% în această strategie). Agenţii orali (NUCs) cu barieră înaltă de rezistenţă și activitate antivirală potentă, entecavir (ETV), tenofovir disoproxil (TDV) și tenofovir alafenamide (TAF), reprezintă recomandarea terapeutică de primă linie în cazul pacienţilor cu hepatită cronică B, indiferent de stadiul și severitatea bolii hepatice (tabelul 3).
Categoriile speciale de pacienţi cu infecţie cronică VHB sunt pacienţii cu ciroză hepatică decompensată, co-infecţii virale (HIV, VHD, VHC), femeile însărcinate, personalul medical, pacienţii cu disfuncţie renală, în dializă cronică și transplant renal, pacienţii cu manifestări extrahepatice și pacienţii cu transplant hepatic, precum și pacienţii cu infecţie VHB candidaţi pentru chimioterapie sau tratament imunosupresor.
* HCC – hepatocarcinom
** Nivelul ADN VHB poate varia între 2.000 și 20.000 IU/ml, cu ALT normală (<40 UI/L), necroinflamaţie hepatică absentă/minimă și fibroză absentă/ușoară
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe