Tehnologia PCR poate combina identificarea agenţilor patogeni cu testarea sensibilităţii la antibiotice, printr-o singură procedură automată, după câteva ore de la colectarea probei pacientului.
 Numărul crescut de infecţii acute severe din întreaga lume a ridicat îngrijorări cu privire la creșterea rezistenţei la antibiotice, ca o povară majoră pentru sistemul actual de îngrijire a sănătăţii.
Numărul crescut de infecţii acute severe din întreaga lume a ridicat îngrijorări cu privire la creșterea rezistenţei la antibiotice, ca o povară majoră pentru sistemul actual de îngrijire a sănătăţii.
În timp ce testarea microbiologică dintr-un laborator de analize medicale – însămânţarea pe medii de cultură bacteriene, urmate de antibiogramă – reprezintă probabil un standard de aur pentru diagnosticul unei infecţii, există un interes tot mai mare cu privire la potenţialul tehnologiei reacţiei de polimerizare în lanţ (PCR) de a furniza informaţii timpurii, bazate pe detectarea și recunoașterea ADN-ului bacterian sau fungic responsabil de rezistenţa antibacteriană.
Metoda este concepută pentru a trece dincolo de detectarea unui singur analit, pentru a ţinti multiplex și pentru a detecta mai mulţi agenţi patogeni dintr-un singur specimen, de exemplu, din secreţiile căilor respiratorii superioare și inferioare.
Într-un studiu de cohortă cu 36 de cazuri (20 de bărbaţi cu vârsta medie 35-66 de ani și 16 femei cu vârsta medie 40-55 de ani), transferate în unitatea de terapie intensivă (UTI) cu diagnosticul de pneumonie comunitară, a fost analizată sputa aspirată pe un analizor automat de tip Unyvero™, în departamentul de microbiologie al laboratorului de analize medicale din unitatea spitalicească.
Aplicaţia automată a sistemului de pneumonie Unyvero™ a oferit rezultate rapide despre rezistenţa antibioticelor la germenii patogeni implicaţi în diagnosticul pneumoniei. Analizorul este dotat, pentru fiecare pacient testat, cu un cartuș de unică folosinţă, pentru analiza genomică a ADN-ului microbian în opt reacţii PCR paralele, cu punct final multiplex și cu detectarea calitativă a ampliconilor ţintă după hibridizare pe o matrice.
Selecţia probelor s-a bazat pe simptomele și semnele clinice tipice de infecţie respiratorie severă – febră crescută, tuse, prezenţa sputei purulente –, pe radiografia pulmonară concludentă și pe rezultatele probelor de sânge, cu număr crescut de globule albe (>15.000/mm3), VSH (>40 mm/h), fibrinogen (>550 mg/dl) și proteină C reactivă (>12 mg/L).
Aceste semne de infecţie acută severă au dus la necesitatea de a obţine mai rapid rezultate în testarea agenţilor patogeni ai pneumoniei. În aceste cazuri, rezultatele rapide ale testelor de laborator sunt o condiţie esenţială pentru administrarea unui tratament antibiotic adecvat cât mai devreme posibil, pentru a îmbunătăţi standardul de îngrijire a pacienţilor.
Principalii agenţi patogeni ai pneumoniei dobândite în comunitate din studiul de cohortă au fost Streptococcus pneumoniae (16 cazuri), Staphylococcus aureus (10 cazuri), Klebsiella pneumoniae (5 cazuri), iar alţi agenţi au fost atipici, precum Haemophilus influenzae, Chlamydophila pneumoniae și Moraxella catarrhalis. Un caz cu Acinetobacter baumannii și Proteus Sp. a fost, de asemenea, pe scară largă rezistent prin gena bacteriană mefA / gena ermB.
Pentru markerii de rezistenţă detectaţi la agenţii microbieni (gene precum mefA, ermA, ermB, ermC, tem, shv, dha, oxa 51 like, ctx M, mecA, gena ebc rezistentă la chinolonă în Escherichia coli și Pseudomonas aeruginosa), în toate cele 36 de cazuri, s-a demonstrat o corelaţie perfectă între rezultatele analizorului Unyvero™ P50 și
antibiograma clasică.
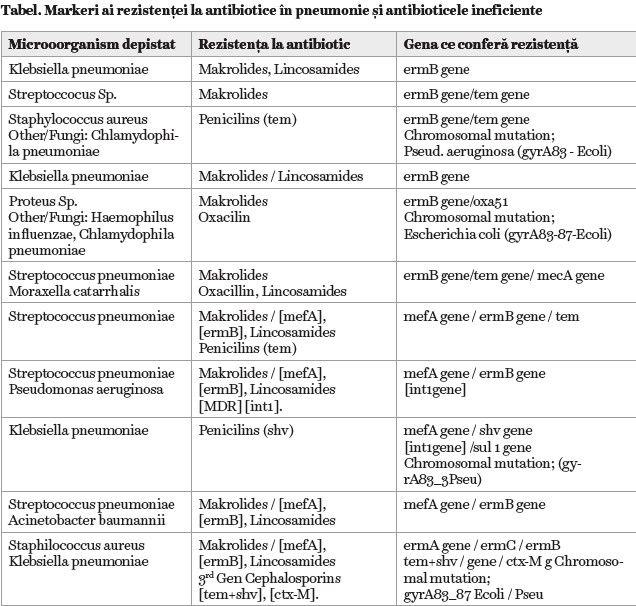
În cazurile de rezistenţă la meticilină a germenului Staphyloccocus aureus (MRSA) a fost determinată gena mecA dobândită, care este ușor de detectat prin tehnologia PCR multiplex endpoint.
În unele cazuri, genele rezistente la antibiotice sunt purtate pe plasmide, ca la germenii Enterobacteriaceae, iar în altele − sunt integrate cromozomial, adesea în mari „insule de rezistenţă”.
Rezistenţa la carbapeneme poate implica gene carbapeneme dobândite, dar poate apărea și prin activarea „genei bla”, care apare în cazurile izolate de Acinetobacter baumannii. În Pseudomonas aeruginosa (un caz), detectarea rezistenţei la mai multe medicamente – (MDR) – a fost realizată de două familii de gene amp-C codificate plasmid și de trei beta-lactamaze clasice Amber clasa A (tem, shv, ctx-M).
Rezistenţa la antibiotice apare prin diferite mecanisme în diferiţi agenţi patogeni. Modificările mutaţionale care conferă rezistenţe bacteriene importante pot include transportul membranei citoplasmatice redus, rezultând rezistenţă la aminoglicozide, reglarea efluxului, compromiterea antibioticelor în funcţie de pompele bacteriene afectate, mutaţia ADN-ului, rezultând rezistenţă la chinolone.
Rezistenţa antibioticelor la bacteriile patogene poate surveni mai ales prin mutaţiile genetice, în multe cazuri de infecţii respiratorii cronice acutizate, din cauza administrării antibioticelor fără antibiogramă. Tehnologia Multiplex PCR oferă posibilitatea unui tratament adecvat cu antibiotice cât mai devreme posibil, pentru a îmbunătăţi standardul de îngrijire a pacienţilor spitalizaţi.
Citiți și: Microbiomul în BPOC
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe