În România, tumorile osoase maligne afectează,
în medie, 37 de copii şi adolescenţi anual: 60% sunt osteosarcoame, 24%
sarcoame Ewing şi 16% alte tipuri de sarcoame, mult mai rare ca frecvenţă.
Incidenţa maximă pentru pacienţii nou diagnosticaţi se înregistrează între 10 şi
20 de ani, însă nu este exclusă apariţia de cazuri noi atât sub vârsta de 5
ani, cât şi peste 50 de ani. Din păcate, majoritatea pacienţilor cu osteosarcom
se adresează târziu medicului de specialitate, fiind diagnosticaţi în stadiul
IIB Enneking, când tumora a depăşit corticala osoasă şi are grad înalt de
malignitate. O parte din aceşti pacienţi prezintă metastaze oculte, mai mici de
2 mm în diametru, nedetectabile la explorările CT şi IRM. Evoluţia lor confirmă
această prezumţie şi pacienţii nu beneficiază de efectele scontate ale
protocolului terapeutic.
Actualmente, programul terapeutic al
osteosarcoamelor constă în tratament preoperator cu citostatice, rezecţie
oncologică în bloc şi reconstrucţie osteoplastică sau osteoartroplastică,
urmate de tratament chimioterapic postoperator timp de un an. Tratamentul chimioterapic şi cel
chirurgical permit salvarea vieţii şi, uneori, chiar şi salvarea membrelor.
Sunt cunoscute cazurile unor pacienţi vindecaţi, care au avut şansa să fie
diagnosticaţi şi trataţi precoce.
Pe plan internaţional s-au remarcat,
abordând teoretic şi practic domeniul tumorilor osoase, personalităţi medicale
precum R. Kotz, M. Campanacci, F. Enneking, M. Mercuri, E. Greenfield, A.
Meyers, R. Capanna, G. Bacci etc. În România, contribuţii deosebite în acest
domeniu şi-au adus D. Stănculescu, C. Zaharia, Al. Pesamosca, D. Antonescu, M.
Socolescu, N. Gorun etc.
În prezent, progresele obţinute prin
aplicarea protocoalelor chimioterapice au crescut rata supravieţuirii peste
cinci ani până la 80%. Preocupările actuale sunt orientate în conceperea unor
noi protocoale terapeutice, dar mai ales în administrarea unor agenţi
chimioterapici cu specificitate ridicată şi toxicitate scăzută. În perspectivă,
cercetările actuale vor putea stabili terapia genetică prin inducţie sau inhibiţie,
care să aducă vindecarea pacienţilor.
Sarcomul osteogenic este cea mai
frecventă formă de tumoră osoasă malignă primitivă care se dezvoltă din celule
mezenchimale, formatoare de ţesut osteoid şi ţesut neoplazic (1), fie direct,
fie indirect, prin creşterea rapidă a tumorii către stadiul cartilaginos al
dezvoltării.
Cel mai frecvent, diagnosticul se
stabileşte în perioada 12–18 ani. Această tumoră afectează aproximativ 22 de
copii şi adolescenţi, anual, în România; 30% din aceştia prezintă metastaze
detectabile, dar se presupune că există micrometastaze sau metastaze oculte şi
la ceilalţi. În SUA, în fiecare an, sunt diagnosticaţi 560 de copii şi
adolescenţi cu această afecţiune.
Tumora se localizează cel mai frecvent
în zonele de creştere rapidă a oaselor. Astfel, tumorile afectează cel mai
frecvent metafizele limitrofe genunchiului (femurul distal, tibia proximală) şi,
mai rar, humerusul proximal.
Diagnosticul prezumtiv
Clinic
Leziunile de tip sarcomatos apar frecvent la
nivelul metafizei oaselor lungi, iar primul simptom care atrage atenţia este durerea locală. Din nefericire, acest
simptom este semnalat la doi-trei ani de la debutul leziunilor histopatologice.
În perioada anilor ’80 din secolul trecut,
în România, rata mortalităţii în sarcomul osteogenic era extrem de ridicată, în
medie bolnavul prezentându-se (în cele mai avansate centre medicale) pentru
precizarea diagnosticului la şase săptămâni până la şase luni de la debutul
bolii (2). În ultimele patru
decenii, preocupările orientate în direcţia stabilirii unui diagnostic precoce şi
îmbunătăţirea tehnicilor de evaluare au dus la creşterea adresabilităţii, la o
parte din pacienţii cu această afecţiune, mai devreme de trei luni de la apariţia
primelor simptome.
Durerile au un caracter nesistematizat, pot
fi bruşte, sincronizate cu eforturile fizice, sau pot induce disconfort prin
persistenţa lor în timpul nopţii, ducând uneori la insomnie. Durerea locală
este iniţial intermitentă, devenind ulterior constantă şi mai intensă. Nu este
exclus ca, la copii şi adolescenţi, prezenţa durerii să fie interpretată de
pacient sau părinţi ca fiind consecinţa unor traumatisme minore, obişnuite în
perioada copilăriei.
Din cauza localizării în apropierea articulaţiilor,
adesea apare poziţia antalgică a
articulaţiilor limitrofe.
Cel mai frecvent, pacienţii cu aceste afecţiuni
se prezintă la medic atunci când local apare tumefacţia, care, din păcate, este un semn de progresie a tumorii. La câteva luni de la apariţia tumefacţiei, se poate observa modificarea locală a tegumentelor:
aspect lucios, aparentă subţiere, edem, accentuarea reţelei vasculare. Temperatura locală poate fi crescută. Pe
măsură ce tumora creşte în dimensiuni, tumefacţia se accentuează, tumora devine
mai evidentă şi apare limitarea mobilităţii
articulare, însoţită de atrofia
marcată a musculaturii.
La câteva luni de la apariţia tumefacţiei, se poate observa modificarea locală a tegumentelor:
aspect lucios, aparentă subţiere, edem, accentuarea reţelei vasculare. Temperatura locală poate fi crescută. Pe
măsură ce tumora creşte în dimensiuni, tumefacţia se accentuează, tumora devine
mai evidentă şi apare limitarea mobilităţii
articulare, însoţită de atrofia
marcată a musculaturii.
În stadiile avansate ale osteosarcomului
este prezentă şi alterarea stării
generale. Pacientul devine apatic, cu apetit diminuat, trăsături
caracteristice intoxicaţiei neoplazice.
Fractura
pe os patologic survine în 13% din cazuri şi agravează evoluţia bolii.
Prezenţa metastazelor pulmonare este
asimptomatică în faza iniţială şi prezintă semne de insuficienţă respiratorie
în stadiul final.
Imagistic
Orice bolnav care se prezintă la consultaţie
cu o durere localizată în zona metafizară a oaselor lungi trebuie evaluat
clinic şi imagistic pentru a stabili un diagnostic orientativ, care urmează să
fie confirmat prin biopsie.
Radiografia pentru structură
osoasă în două incidenţe, în stadiul iniţial, evidenţiază un aspect tipic,
determinat de distrugerea osteoblastelor. De regulă, în zona metafizară apare,
ca urmare a dispariţiei structurii trabeculare, o zonă lacunară dispusă excentric, cu contur anfractuos. În stadiul
intermediar, în zona lacunară apar centre
radioopace de mărime variabilă, ca urmare a formării de os nou neoplazic.
În faza de creştere extraosoasă a tumorii, corticala a fost invadată, iar
imaginea radiologică arată distrugerea acesteia. Atingerea şi invadarea
periostului induc formarea unor spiculi,
care dau aspectul de „răsărit de soare“/„ierburi de foc“. Aceşti spiculi se
formează de-a lungul vaselor care merg de la periost la corticală. Extinderea
tumorii întinde periostul şi, la periferie, apare un pinten periostic, care
apare pe radiografie sub forma aşa-numitului triunghi Codman.
În cazul apariţiei fracturii, examenul radiologic pune în evidenţă o soluţie de
continuitate osoasă în zona de distrucţie osteogenică sau osteolitică.
Evaluarea imagistică furnizează informaţii valoroase asupra stadiului de evoluţie
a tumorii şi extensiei acesteia.
Scanarea CT evidenţiază mai clar distrugerea osului din
jurul tumorii şi delimitează mai bine zonele de eroziune corticală, aspecte
care pot facilita diferenţierea de tumorile osoase benigne. Este o explorare
utilă, deoarece poate da informaţii privind integritatea corticalei şi
mineralizarea osoasă. Evidenţiază, de asemenea, invadarea cartilajului de creştere
şi a epifizei; în cazurile în care tumora nu invadează cartilajul de creştere,
epifiza poate fi păstrată.
Scanarea CT este mult mai valoroasă decât
radiografia pentru detectarea metastazelor pulmonare. Toţi pacienţii afectaţi
de osteosarcom trebuie să beneficieze de explorarea CT. Evaluarea în dinamică
permite stabilirea apariţiei iniţiale a metastazelor sau momentul recidivelor
ulterioare. Metastazele apar de obicei la periferia pulmonului, sub forma unor
noduli mici, bine delimitaţi, cu densitate crescută.
IRM este
o investigaţie care evaluează mai eficient decât CT sarcomul osteogenic şi arată
extinderea tumorii în ţesuturile moi, gradul de invadare a axului
neurovascular, extinderea spre măduva osoasă şi prezenţa zonelor necrozate în
interiorul osului.
Scintigrafia
osoasă cu 99mTc marchează zona tumorală, care are o vascularizaţie intensă şi
activitate metabolică crescută. Evidenţiază metastazele la distanţă şi
permite depistarea, atunci când se face concomitent şi scanarea CT, a tumorilor
extinse local în formă discontinuă.
Angiografia delimitează mai bine decât IRM raportul dintre tumoră şi axul vasculonervos.
La evaluarea fazei arteriale precoce, putem măsura dimensiunile tumorii active
(cu vase de neoformaţie). Faza venoasă tardivă evidenţiază dimensiunile totale
ale tumorii, care apare arteriografic sub forma unei „tumori roşii“.
Arteriografia stabileşte limitele rezecţiei oncologice în bloc.
Evaluarea sarcomului osteogenic prin angio-CT sau angio-RM ilustrează elocvent raporturile dintre structurile
vasculare, tumoră şi os. Ele permit stabilirea unei atitudini terapeutice
preoperatorii: de conservare a membrului şi endoprotezare, de rezecţie în bloc
urmată de implantarea segmentului distal în cel proximal sau de amputaţie.
Tomografia
prin emisie de pozitroni (PET) este o investigaţie introdusă relativ recent
în investigarea pacienţilor cu tumori osoase maligne. Din cauza costurilor
crescute, această investigaţie este mai rar utilizată, având însă mare importanţă
în stabilirea stadiului de evoluţie al osteosarcomului şi monitorizarea
evoluţiei postoperatorii. Prezenţa unor focare metastatice depistate la
scanarea PET pune medicul curant într-o situaţie delicată: continuarea
tratamentului cu chimioterapice poate fi un gest ineficient şi, adesea, în
această situaţie se recurge la amputaţie, mai uşor de efectuat, iar pacientul
trebuie convins că această intervenţie este cea mai utilă.
chimioterapice poate fi un gest ineficient şi, adesea, în
această situaţie se recurge la amputaţie, mai uşor de efectuat, iar pacientul
trebuie convins că această intervenţie este cea mai utilă.
Diagnosticul orientativ
Investigaţiile
de laborator ale unui pacient cu osteosarcom trebuie să cuprindă analizele
sanguine uzuale, determinarea funcţiilor pulmonară şi renală şi analiza urinei.
Fosfataza alcalină poate constitui un test ce permite aprecierea evoluţiei
sarcomului osteogenic. Prin monitorizarea fosfatazei alcaline, putem constata
scăderea acesteia după ablaţia tumorii şi creşterea ei în cazul recidivei
locale sau a apariţiei metastazelor.
Explorarea
imunologică nu este infailibilă. Se pot determina anticorpii antisarcom
prin reacţiile de hemaglutinare sau de precipitare. Anticorpii serici
antisarcom cresc după ablaţia tumorii şi scad odată cu recidiva şi apariţia
metastazelor.
Diagnosticul diferenţial
Datele de diagnostic orientativ şi prezumtiv
permit medicului, înainte de efectuarea biopsiei şi a examenului
histopatologic, un exerciţiu de erudiţie medicală, în care poate lua în discuţie
şi alte boli care pot constitui fondul biologic al afecţiunii constatate.
Diagnosticul diferenţial, uneori posibil de efectuat, alteori surprinzător după
biopsie, pune în discuţie afecţiuni traumatice, infecţioase sau displazice,
care au aspect similar în faza de debut: • calusurile exuberante ale
fracturilor de stres • osteomielita subacută cu evoluţie torpidă • miozita
osifiantă acută • chistul osos anevrismal • granulomul eozinofil.
Există posibilitatea ca anumite forme de
sarcom osteogenic să prezinte semne imagistice similare cu sarcomul Ewing,
fibrosarcomul sau cu carcinomul metastatic.
Diagnosticul de certitudine
Biopsia
constituie o etapă importantă şi permite prelevarea unui eşantion care are
rolul de a confirma diagnosticul, indiferent de valoarea diagnosticului
stabilit clinic sau imagistic. Niciodată nu va fi considerată biopsia ca fiind
un exces; din contră, un număr mare de eşecuri, care pot pune în joc viaţa
individului, se pot datora lipsei biopsiei. Pentru efectuarea biopsiei din ţesutul
tumoral, prelevarea trebuie să fie moderată, dar suficientă şi întotdeauna de
bună calitate. Biopsia trebuie să aibă traseul cel mai direct posibil prin
tumoră, zonă care va fi extirpată ulterior în bloc cu tumora (3).
Biopsia trebuie să cuprindă, dinspre suprafaţă
spre profunzime, variabil, după caz, în funcţie de stadiul de dezvoltare a
tumorii şi de aspectul macroscopic: tegument, ţesut celular subcutanat, fascie,
ţesut muscular, periost, corticală şi spongie.
Examenul
histopatologic pune în evidenţă: stromă sarcomatoasă francă, ţesut osteoid
neoplazic (fig. 1). Prezenţa ţesutului
osos neoplazic sau a conglomeratelor de osteoid este crucială pentru diagnostic
(4).
Examinarea atentă poate ilustra şi prezenţa
de cartilaj neoplazic şi de celule atipice fuziforme.
Diagnosticul
imunohistochimic completează examenul histopatologic, evidenţiind prezenţa
sau absenţa unor molecule caracteristice. Sarcomul osteogenic are reacţie
pozitivă la anticorpi antivimentină şi negativă la anticorpi anti-P100.
Examenul imunohistochimic ajută şi la diagnosticul diferenţial, detecţia următoarelor
antigene infirmând diagnosticul de osteosarcom: • citokeratină, antigen
epitelial de membrană (metastaze) • antigen leucocitar comun (limfoame) • enolază
neuronală (neuroblastom) • actină (rabdomiosarcom) • factor VIII
(angiosarcom).
Tipuri imagistice şi histologice
Medicul practician, înainte de a stăpâni
atitudinea practică utilizată în aceste cazuri, trebuie să cunoască particularităţile
radiologice şi histologice ale diferitelor tipuri de sarcom osteogenic.
Sarcomul
osteogenic clasic convenţional
Sarcomul
osteogenic clasic convenţional se dezvoltă în interiorul osului, motiv
pentru care se mai numeşte şi osteosarcom intramedular (convenţional).
Sarcomul
osteogenic clasic convenţional este cel mai frecvent, constituind 80% din
cazurile de osteosarcom. Incidenţa maximă se situează între 10 şi 25 de ani
dar, în mod excepţional, poate să apară la orice vârstă. Se localizează
frecvent în regiunea metafizară şi nu este exclus să apară şi diafizar. Cel mai
frecvent apare la extremitatea distală a femurului şi la cea proximală a tibiei
(70% din localizări, în cazuistica noastră). Poate să apară la extremitatea
proximală a femurului sau humerusului, fibulă, pelvis, coloană vertebrală, mână
sau picior. Nu sunt excluse formele de osteosarcom multiplu sau multicentric.
Radiografia de faţă şi profil pentru
structură osoasă evidenţiază o leziune osteolitică, cu distrugerea de tip
eroziv a corticalei, parţială sau totală, în funcţie de stadiul evolutiv.
Sarcomul osteogenic clasic apare iniţial în
cavitatea medulară la nivelul metafizei şi, prin extindere, penetrează
corticala, invadând periostul şi ţesutul muscular limitrof. Tumora are aspect gălbui
şi consistenţă nisipoasă. Limita de extindere a tumorii spre epifiză este
relativ bine delimitată. Epifiza rămâne neatinsă până la  un stadiu avansat al
evoluţiei tumorii. Cartilajul hialin blochează extinderea intraarticulară a
tumorii. Spre diafiză, tumora se extinde mai repede, iar limita este
reprezentată de un „dop“ conic de grăsime. Extensia la tegumente apare extrem
de rar (fig. 2).
un stadiu avansat al
evoluţiei tumorii. Cartilajul hialin blochează extinderea intraarticulară a
tumorii. Spre diafiză, tumora se extinde mai repede, iar limita este
reprezentată de un „dop“ conic de grăsime. Extensia la tegumente apare extrem
de rar (fig. 2).
Diagnosticul histopatologic se stabileşte pe
baza prezenţei unor celule maligne mezenchimale fusiforme sau poliedrice, cu
nuclei pleiomorfi, şi, pe alocuri, prin prezenţa mitozelor. Evaluarea
histologică trebuie să stabilească dacă în formaţiunea tumorală se produce ţesut
osos sau osteoid, pentru a stabili diagnosticul.
Organizaţia Mondială a Sănătăţii clasifică
sarcoamele intramedulare în funcţie de matricea extracelulară predominantă, în
sarcoame osteogenice: • osteoblastice, în care predomină ţesutul de tip osos
sau osteoid (50%) • condroblastice, în care predomină cartilajul hialin cu
grad înalt de diferenţiere (25%) • fibroblastice, cu celule fusiforme cu grad
înalt de diferenţiere (25%).
O altă formă este sarcomul osteogenic clasic cu celule mici. Acesta este o variantă
rară, cu o frecvenţă de 1,5% din totalul cazurilor de osteosarcom. Apare la o
vârstă similară osteosarcomului clasic convenţional şi se localizează la
nivelul femurului distal. Radiografia arată o zonă lacunară excentrică, cu
grade diferite de scleroză. La IRM, are un aspect similar sarcomului Ewing, cu
extensie în formă de cerc în ţesuturile moi (fig.
3). Histopatologic, sunt prezente celule maligne mici, rotunde. Această
tumoră are caracteristică producerea de osteoid şi prezenţa unei populaţii de
celule patologice răsucite. Ca şi sarcomul Ewing, osteosarcomul cu celule mici
este pozitiv pentru CD99. Diferenţierea histologică între osteosarcomul cu
celule mici, sarcomul Ewing şi limfomul malign este dificilă şi necesită investigaţii
suplimentare. Uneori, diagnosticul este stabilit după identificarea imagistică
a unei metastaze cerebrale, simptomatologia leziunii cerebrale fiind singura
prezentă sau cea mai zgomotoasă. În cazuistica noastră, patru din zece pacienţi
cu sarcom osteogenic clasic cu celule mici au avut la prezentare metastaze
cerebrale cu tumoră primară asimptomatică, dintr-un total de 50 de sarcoame
osteogenice.
Sarcomul
osteogenic juxtacortical
Sarcomul
osteogenic juxtacortical se dezvoltă în relaţie cu periostul şi în contact
intim cu ţesutul de legătură, motiv pentru care se mai numeşte şi sarcom
periosteal. Este mai puţin frecvent şi are un prognostic mai bun.
Osteosarcomul periosteal reprezintă
aproximativ 2% din totalul cazurilor de osteosarcom. Tumora este mai agresivă
decât forma parosteală. Radiologic, această tumoră are caracteristică o zonă
lacunară, care respectă cavitatea medulară, şi se localizează frecvent proximal
pe tibie şi distal pe femur. Adesea, aceste tumori iau aspectul unei „erupţii
solare“ sau decolează periostul, generând imaginea triunghiului Codman. Această
tumoră, din punct de vedere histologic, are un grad intermediar de diferenţiere,
celulele componente fiind în mare parte dispuse într-o matrice cartilaginoasă
cu părţi calcificate. ţesutul osteoid apare în cantitate mică.
Sarcomul
osteogenic endostal
Sarcomul
osteogenic endostal este o variantă de sarcom osteogenic care se dezvoltă
la nivelul osului, din endost. Este o tumoră cu grad scăzut de malignitate, cu
evoluţie lentă şi metastazare tardivă. Reprezintă aproximativ 1% din
osteosarcoame şi apare între vârstele de 30 şi 40 de ani. Radiologic, leziunea
osteolitică nu are caracter agresiv şi are diferite grade de osificare septală,
uneori prezentând şi scleroză circumferenţială. Pretează adesea la confuzie cu
displazia fibroasă. Examinarea CT sau IRM certifică caracterul agresiv, prin
prezenţa leziuinilor erozive ale corticalei.
malignitate, cu
evoluţie lentă şi metastazare tardivă. Reprezintă aproximativ 1% din
osteosarcoame şi apare între vârstele de 30 şi 40 de ani. Radiologic, leziunea
osteolitică nu are caracter agresiv şi are diferite grade de osificare septală,
uneori prezentând şi scleroză circumferenţială. Pretează adesea la confuzie cu
displazia fibroasă. Examinarea CT sau IRM certifică caracterul agresiv, prin
prezenţa leziuinilor erozive ale corticalei.
Sarcomul
osteogenic telangiectazic
Sarcomul
osteogenic telangiectazic este o leziune malignă de gravitate mare,
caracterizată prin prezenţa unor urme fine de osificare, cu modificări chistice
şi necrotice în perioada de dezvoltare. Osul afectat de procesele osteolitice
prezintă frecvent fracturi patologice.
Această formă reprezintă aproximativ 3% din
formele de osteosarcom şi apare la persoanele sub 18 ani. Patru din zece pacienţi
cu sarcom telangiectazic se prezintă la medic cu fractură pe os patologic.
Radiologic, leziunile osteolitice apar excentric, cu tendinţă de extindere în
zona metafizară, uniform sau discontinuu, proximal pe tibie şi distal pe femur.
Osteosarcomul telangiectazic poate da aspectul unei leziuni care seamănă cu
chistul osos anevrismal. Conturul leziunii poate prezenta sinusoide multiple,
în care densitometric se poate depista sânge. Examinarea histopatologică relevă
numeroase cavităţi hematice, ţesut osteoid redus şi mitoze în septuri. Se pot
depista uneori celule-gigant, de aceea trebuie diferenţiat de stadiul malign al
tumorii cu mieloplaxe. Histologic, sunt prezente elemente care pot orienta
diagnosticul spre chistul osos anevrismal, dar prezenţa celulelor sarcomatoase
cu grad înalt de diferenţiere în septuri stabileşte diagnosticul de osteosarcom
telangiectazic (fig. 4).
Sarcomul
Paget
Sarcomul
Paget apare la adult. Până acum, în literatură, nu s-au descris cazuri la
copii şi adolescenţi şi nici în experienţa noastră, pe o perioadă de 35 de ani,
nu am întâlnit această afecţiune în patologia osteoarticulară a copilului.
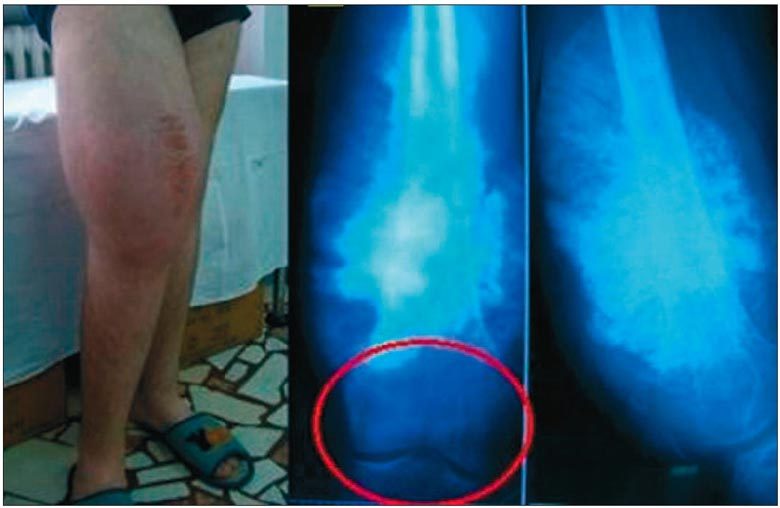
 La câteva luni de la apariţia tumefacţiei, se poate observa modificarea locală a tegumentelor:
aspect lucios, aparentă subţiere, edem, accentuarea reţelei vasculare. Temperatura locală poate fi crescută. Pe
măsură ce tumora creşte în dimensiuni, tumefacţia se accentuează, tumora devine
mai evidentă şi apare limitarea mobilităţii
articulare, însoţită de atrofia
marcată a musculaturii.
La câteva luni de la apariţia tumefacţiei, se poate observa modificarea locală a tegumentelor:
aspect lucios, aparentă subţiere, edem, accentuarea reţelei vasculare. Temperatura locală poate fi crescută. Pe
măsură ce tumora creşte în dimensiuni, tumefacţia se accentuează, tumora devine
mai evidentă şi apare limitarea mobilităţii
articulare, însoţită de atrofia
marcată a musculaturii. chimioterapice poate fi un gest ineficient şi, adesea, în
această situaţie se recurge la amputaţie, mai uşor de efectuat, iar pacientul
trebuie convins că această intervenţie este cea mai utilă.
chimioterapice poate fi un gest ineficient şi, adesea, în
această situaţie se recurge la amputaţie, mai uşor de efectuat, iar pacientul
trebuie convins că această intervenţie este cea mai utilă.  un stadiu avansat al
evoluţiei tumorii. Cartilajul hialin blochează extinderea intraarticulară a
tumorii. Spre diafiză, tumora se extinde mai repede, iar limita este
reprezentată de un „dop“ conic de grăsime. Extensia la tegumente apare extrem
de rar (fig. 2).
un stadiu avansat al
evoluţiei tumorii. Cartilajul hialin blochează extinderea intraarticulară a
tumorii. Spre diafiză, tumora se extinde mai repede, iar limita este
reprezentată de un „dop“ conic de grăsime. Extensia la tegumente apare extrem
de rar (fig. 2). malignitate, cu
evoluţie lentă şi metastazare tardivă. Reprezintă aproximativ 1% din
osteosarcoame şi apare între vârstele de 30 şi 40 de ani. Radiologic, leziunea
osteolitică nu are caracter agresiv şi are diferite grade de osificare septală,
uneori prezentând şi scleroză circumferenţială. Pretează adesea la confuzie cu
displazia fibroasă. Examinarea CT sau IRM certifică caracterul agresiv, prin
prezenţa leziuinilor erozive ale corticalei.
malignitate, cu
evoluţie lentă şi metastazare tardivă. Reprezintă aproximativ 1% din
osteosarcoame şi apare între vârstele de 30 şi 40 de ani. Radiologic, leziunea
osteolitică nu are caracter agresiv şi are diferite grade de osificare septală,
uneori prezentând şi scleroză circumferenţială. Pretează adesea la confuzie cu
displazia fibroasă. Examinarea CT sau IRM certifică caracterul agresiv, prin
prezenţa leziuinilor erozive ale corticalei.