
Infecţiile în timpul sarcinii, printre care și gripa, au fost asociate cu un risc crescut de schizofrenie și alte afecţiuni psihice la făt.
Schizofrenia este o boală cunoscută din Antichitate, dar în ciuda dezvoltării fără precedent a medicinei, cauzele ei rămân încă enigmatice. S-au descris foarte bine manifestările clinice și s-au realizat abordări terapeutice eficiente pentru unele forme, dar până în prezent cauzele reale nu se cunosc, deși cercetările iau în considerare două etiologii: boală organică cerebrală sau psihoza funcţională.
În timp, s-au identificat mai mulţi factori de risc (Fig. 1) care, asociaţi, pot declanșa boala. Au fost identificaţi ca având o semnificaţie statistică următorii:
1. Locul și perioada nașterii:
urban/iarna;
2. Infecţiile în timpul sarcinii: gripa, alte infecţii respiratorii, rubeola, infecţii cu polivirus, infecţii ale SNC; conform unor studii, printre acestea ar putea fi inclusă și
COVID-19;
3. Factori prenatali: foamete, inundaţii, copil nedorit/neașteptat, depresie maternă, suferinţă
maternă (ex: doliu etc.);
4. Obstetricali: incompatibilitate de Rh, hipoxie, greutate scăzută la naștere, preeclampsie, leziuni ale SNC;
5. Istoria familială +/- aberaţii genetice;
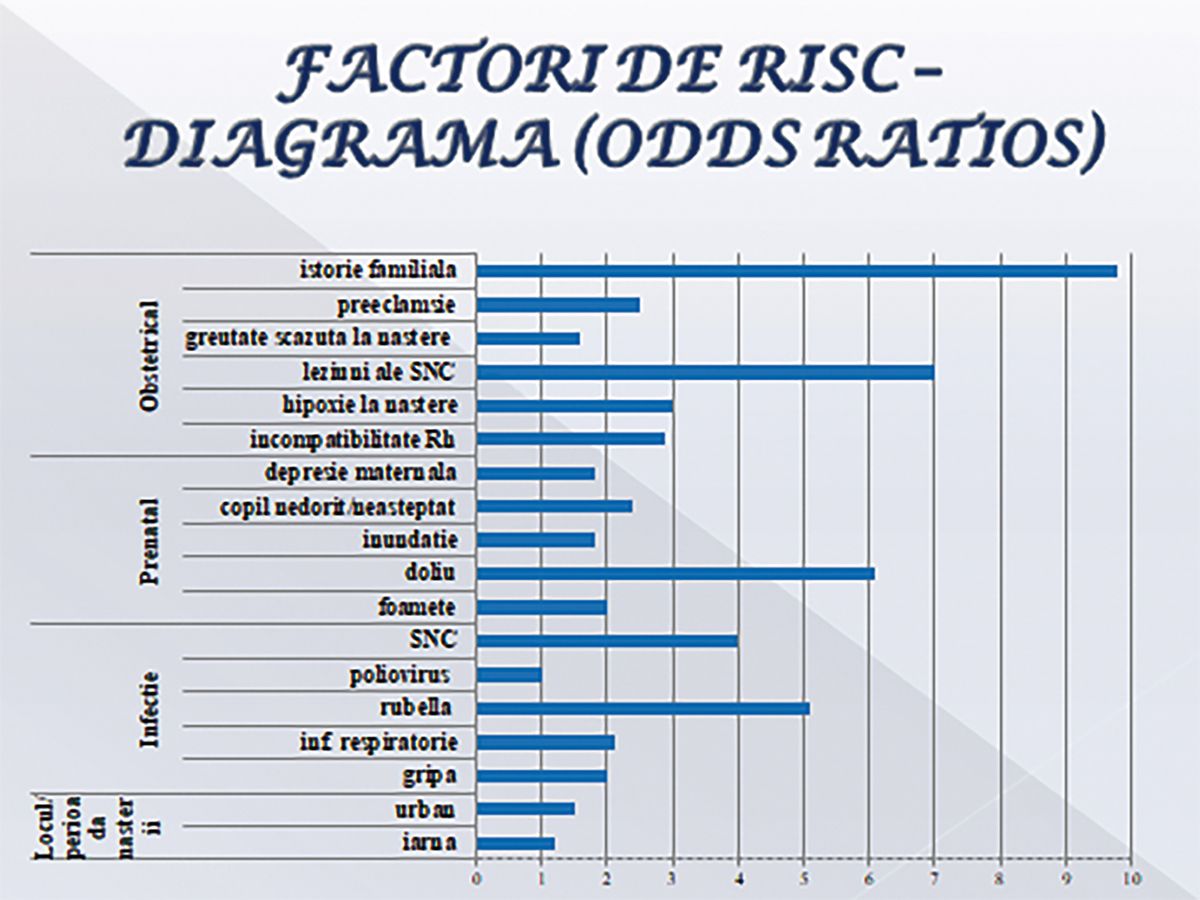
• Un copil născut în lunile de iarnă (ianuarie-martie în emisfera nordică) are un risc de schizofrenie cu 10% mai mare decât media de 1;
• O persoană născută în mediul urban are un risc cu 50% mai mare de a dezvolta schizofrenie;
• Un copil născut de o mamă care a avut rubeolă are o creștere a riscului de schizofrenie cu 500%;
• În cazul istoricului familial, rata de creștere a riscului este dificil de estimat, ea depinzând de factori genetici, nivelul de interrelaţie cu un membru care a avut schizofrenie și de existenţa altor tulburări cerebrale în familie.
Pentru a înţelege mai bine impactul factorilor de risc, este extrem de important să prezentăm câteva caracteristici ale schizofreniei:
• boală a vârstei tinere (15-30 de ani);
• afectează ambele sexe, însă debutul este mai precoce la bărbaţi decât la femei;
• la bărbaţi, formele sunt mai grave;
• frecvenţa schizofreniei este de 0,5-1%, cu o rată a incidenţei anuale de cca. 0,05%;
• probabilitatea de îmbolnăvire în populaţia generală: 1%;
• în familiile cu bolnavi de schizofrenie există o probabilitate mai mare de apariţie a bolii;
• la gemenii univitelini, rata concordanţei este de 50%;
• studiile genetice au evidenţiat pe cromozomul 22 o genă (WKL1) care pare a fi în legătură cu apariţia unei schizofrenii.
Ne vom referi în continuare la studiile care evidenţiază asocierea dintre infecţiile din timpul sarcinii și schizofrenie la copiii născuţi de mame infectate mai ales cu virusuri gripale. În 1988, Mednick și colab. (Finlanda) publică un studiu care evidenţiază un risc crescut de schizofrenie la persoanele născute în cursul pandemiei de gripă din 1957.
În 2008, un studiu efectuat în Danemarca cu o bază de date mai amplă (registru longitudinal naţional al dosarelor medicale) a reconfirmat riscul crescut de schizofrenie asociat cu gripa mamei în timpul sarcinii. În 2009, Brown și colab. au găsit o asociere între spectrul tulburărilor din schizofrenie și gripa mamei în timpul primului trimestru de sarcină.
Primele studii epidemiologice au implicat gripa ca factor de risc în cel de-al doilea trimestru de sarcină, pe când studiile efectuate de Brown cu seruri materne arhivate au implicat gripa în primul trimestru și până la
jumătatea sarcinii.
În decursul a 20 de ani, peste 25 de studii epidemiologice au analizat această problemă, folosind diverse surse de informaţie referitoare la infecţie, variind de la simpla corelaţie cu datele cunoscute ale epidemiilor la amintirile mamelor, la înregistrările spitalelor și înregistrările din registrul naţional referitoare la apariţia documentată a gripei.
Aproape o jumătate dintre aceste date au reprodus constatarea, iar cealaltă jumătate, nu. Însă rate crescute ale diagnosticului tulburărilor afective majore au fost de asemenea raportate ca urmare a expunerii la o gripă epidemică în timpul celui de-al doilea trimestru de sarcină, ceea ce indică faptul că efectele ar putea să nu fie specifice pentru
schizofrenie.
Dacă asocierea dintre gripă și schizofrenie se confirmă și în alte studii, atunci gripa, o boală extrem de răspândită, ce afectează mase mari de oameni (inclusiv gravidele) în epidemiile anuale,
ar putea fi un factor de risc important în apariţia schizofreniei.
În afară de gripă, o mare varietate de alte infecţii materne din timpul sarcinii au fost asociate cu risc crescut de schizofrenie. Acestea includ infecţiile virale (rubeola, rujeola, varicela-zoster, entero virusurile – virusul poliomielitic), bronhopneumonia maternă (majoritar bacteriană), dar și infecţiile materne cu paraziţi (toxoplasmoza), infecţiile genitale și ale sistemului reproducător.
Studiile referitoare la rubeolă au arătat că mai mult de 20% dintre subiecţii expuși la virus (confirmare serologică) în primul trimestru de sarcină au dezvoltat schizofrenie la vârsta adultă. Observaţiile prezentate mai sus susţin ipoteza că infecţiile materne cu diferiţi agenţi ar putea crește potenţial riscul pentru schizofrenie și că există factori comuni ai acestor infecţii responsabili de acest efect.
În ultimii ani, unele laboratoare au încercat să confirme infecţia maternă prin analiza anticorpilor în serul matern pentru infecţiile virale, ser care a fost stocat pe o durată de 30-40 de ani, până când copiii au crescut și au dezvoltat schizofrenie. Aceste studii sunt dificile, din cauza limitelor mărimii eșantionului și a disponibilităţii de stocare a serurilor, dar și a
stabilităţii probelor.
Alte studii serologice au găsit la sfârșitul sarcinii titruri crescute de anticorpi anti Herpes virus tip 2, asociaţi cu o incidenţă crescută a psihozelor la copiii născuţi din mame cu infecţie herpetică în timpul sarcinii. Brown și colab. au infirmat această asociere.
Efectele acestor asocieri între infecţii și schizofrenie sunt comparabile cu magnitudinea polimorfismelor genetice legate de această boală psihică.
Cu excepţia studiilor asupra gripei, cele mai multe studii epidemiologice care au implicat infecţii prenatale cu diverși agenţi au fost raportate doar de unele grupuri, fără a fi reproduse și de către alţi cercetători.
Controlul factorilor de confuzie (Sorensen și colab.) a arătat că expunerea maternă în al doilea trimestru de sarcină la analgezice (ASA și alte medicamente antiinflamatorii, codeină și, uneori, morfină) este asociată cu o creștere a riscului de schizofrenie.
Dacă infecţia maternă este un factor de risc, atunci studiile epidemiologice nu definesc în mod clar perioada de vulnerabilitate
principală. Atât în primul trimestru, cât și în cel de-al doilea, produsul de concepţie este afectat de infecţii. Începând cu anul 2000 apar mai multe studii pe animale gestante, cu scopul de a evidenţia efectele infecţiilor asupra dezvoltării creierului, care să susţină riscul de schizofrenie.
S-au folosit virusuri gripale vii, ARN-uri virale și endotoxină bacteriană. Într-un număr mare de studii la rozătoare s-a demonstrat că infecţia mamei în timpul sarcinii poate produce modificări la nivelul SNC, cu afectarea structurii, funcţiilor, dar și a comportamentului descendenţilor.
Aceste schimbări pot fi relevante pentru schizofrenie, cum ar fi deficite în: inhibarea reflexului de tresărire, inhibarea latentă a memoriei și a interacţiunii sociale, precum și creșterea amfetaminei și a locomoţiei induse de MK-801, modificări la nivelul SNC ale dopaminei și tirozin-hidroxilazei, moarte celulară, atrofie celulară sau volum redus al hipocampului.
În concluzie, aceste studii susţin opinia că infecţiile materne pot altera dezvoltarea creierului în mai multe feluri, dar fiecare laborator a lucrat cu diferite specii (șoarece, șobolan etc.), cu doze diferite și agenţi infecţioși diferiţi (virusuri, acizi nucleici, endotoxină bacteriană) și a evidenţiat anumite efecte la descendenţi.
Mai multe studii au investigat mecanismele prin care infecţiile materne acţionează asupra creierului fetal. Vom prezenta rezultatele obţinute:
1. Virusul viu poate acţiona direct asupra creierului fetal. Un singur experiment susţine acest mecanism efectuat pe șoarecele gestant, prin inocularea intranazală a virusului gripal.
2. Mediatorii chimici ai infecţiei pot facilita modificări în dezvoltarea creierului. În timpul infecţiilor materne, mediatorii chimici ai inflamaţiei, în special cytokinele, interleukina-1β (IL-1β), IL6 și factorul de necroză tumorală-α, sunt crescuţi în sângele matern și în
placentă.
3. Febra, ca urmare a eliminării crescute de citokine materne, poate afecta dezvoltarea neurologică fetală. Cercetările de fiziologie care au studiat creșterea temperaturii corpului mamei în timpul sarcinii au arătat că expunerea de scurtă durată a rozătoarelor gestante la temperaturi de 40-43°C poate duce la resorbţie fetală și anomalii ale SNC.
Khan și Brown au arătat că menţinerea femelelor gestante de șobolan la 42°C timp de 45 de minute în ziua a 17-a de gestaţie produce apoptoză cerebrală în cortexul cerebral al fetușilor. Unii specialiști consideră că se pot produce efecte similare și în situaţia actuală, când încălzirea globală determină creșteri spectaculoase ale temperaturii.
4. Există supoziţia că anticorpii împotriva agenţilor infecţioși pot reacţiona încrucișat și leza structurile creierului fetal, dar nu există încă o dovadă că în schizofrenie s-ar produce un mecanism autoimun. Un exemplu în favoarea acestuia ar putea fi observaţia că infecţiile faringelui cu streptococ beta-hemolitic de grup A ar putea reacţiona încrucișat cu ganglionii bazali provocând sindrom Tourette (ticuri motorii + ticuri vocale) sau tulburare obsesiv-compulsivă.
• Dacă infecţia maternă este un factor clar de risc pentru schizofrenie, atunci apar mai multe aspecte în prevenţie.
• Dacă gripa este un factor important în creșterea riscului de schizofrenie la descendenţi, atunci vaccinarea antigripală are o ţintă clară de acoperire vaccinală înaltă la gravide .
• Ce alte infecţii materne cu risc pot fi prevenite prin vaccinare?
• Se pot folosi medicamente antiinflamatorii/antipiretice în infecţiile materne? Care anume?
• Scăderea febrei este suficientă sau trebuie inhibate creșterea și eliminarea de citokine în infecţiile materne prin alte măsuri
terapeutice?
Există însă unele aspecte particulare ale asocierii gripei cu schizofrenia pe care trebuie să le prezentăm:
• Un studiu efectuat de Lauren Ellman a arătat că riscul de schizofrenie crește de 1,5-7 ori la copiii născuţi de mame care au suferit de gripă. Expunerea la gripă în timpul nașterii determină creșterea producţiei de proteine imune care provoacă modificări cerebrale la fetuși. Studiul a fost efectuat pe probe de sânge recoltate și arhivate în perioada 1950-1960 de la 12.000 de femei gravide în fiecare trimestru de sarcină.
Femeile și descendenţii lor au fost urmăriţi, așa că descendenţii care au
dezvoltat schizofrenie au fost ușor de identificat. Studiul a arătat o corelaţie directă între modificările cerebrale structurale la descendenţii diagnosticaţi cu schizofrenie și creșterea nivelurilor interleukinei 8 (IL-8), citokina proinflamatorie activă în răspunsul împotriva infecţiei în timpul sarcinii. Anomaliile găsite la nivelul creierului au fost similare cu cele observate în mod constant în schizofrenie.
• Studii recente au arătat creșteri semnificative ale riscului de schizofrenie de peste 700% la copiii născuţi de mame care au suferit de gripă în timpul sarcinii. Creșterea riscului de cca. 700% este observată atunci când gripa a afectat mama în primul trimestru de sarcină, în timp ce gripa mamei în al treilea trimestru a dus la o creștere a riscului de 300%.
• Deși marea majoritate a studiilor care au analizat asocierea riscului de schizofrenie cu gripa maternă au fost efectuate în epidemiile de gripă anuale, există și studii care au investigat relaţia gripă-schizofrenie în pandemiile istorice (1918, 1957, 1968), dar și în pandemia din 2009.
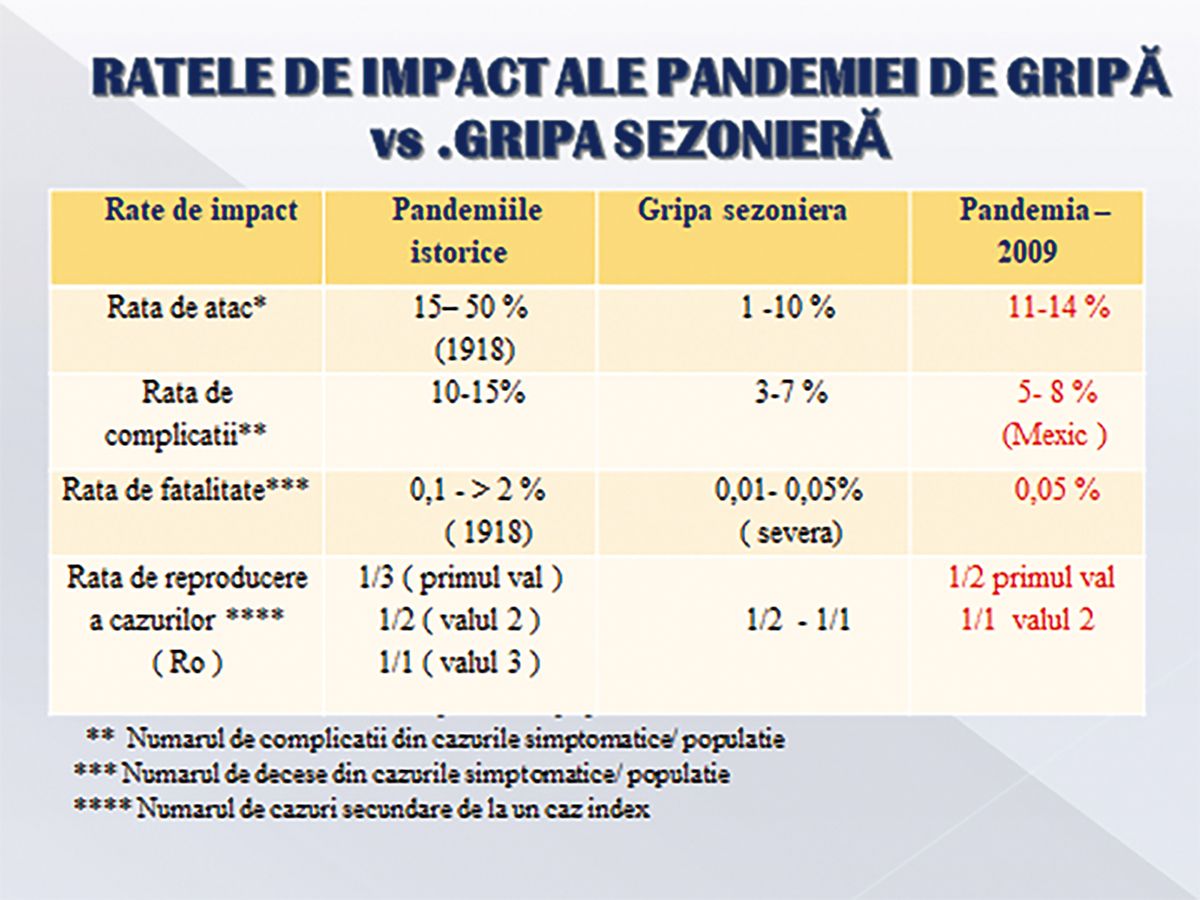
• Efectele sunt mai dramatice în aceste evenimente prin numărul mare de îmbolnăviri, complicaţii și decese, perioada lungă de evoluţie (în medie, de un an, ceea ce implică o perioadă mai mare de expunere a populaţiei), dar și prin intervenţia altor factori (economici, psihici, asistenţă medicală perturbată etc.). Aceste efecte nu au ocolit femeile gravide și cu siguranţă au influenţat riscul de schizofrenie.
Gripa, mai ales în manifestările ei epidemice și pandemice, are efecte deosebite asupra sarcinii. Pe lângă îmbolnăvire, complicaţie și deces, la gravidele afectate de gripă se înregistrează: avort, naștere prematură, naștere cu făt mort, greutate la naștere mai mică a nou-născutului.

În plus, la acestea se poate adăuga creșterea riscului de schizofrenie la copiii și adolescenţii născuţi de mame cu gripă în timpul sarcinii. Vaccinarea antigripală este în prezent acceptată greu de gravide și, din păcate, și de către unii practicieni, în special obstetricieni, care din necunoaștere sau dintr-o percepţie greșită a efectelor
vaccinului gripal asupra sarcinii nu promovează această imunizare.
Vaccinul gripal inactivat, ca și alte vaccinuri inactivate (tetanic), nu are efecte nocive asupra sarcinii și în niciun caz nu afectează produsul de concepţie. Vaccinarea antigripală se poate face, după noile recomandări ale OMS, CDC și ECDC, în toate trimestrele sarcinii.
Vaccinarea antigripală apără atât mama, cât și fătul de gripă și de
complicaţiile ei.
Bibliografie
1. Maternal Flu Linked To Schizophrenia, Hum Genomics. 2016 May 26;10 Suppl 1(Suppl 1):12
2. Kendell, R.E., Kemp, I. W., Maternal Influenza in the Etiology of Schizophrenia, Arch Gen Psychiatry. 1989 Oct;46(10):878-82
3. Arehart-Treichel, J., Schizophrenia Risk Linked To Flu Virus Exposure
4. Bagalkote, H., Pang, D., Jones, P.B., Maternal Influenza and Schizophrenia in the Offspring, International Journal of Mental Health, Vol. 29, No. 4, Risk Factors for Schizophrenia and Implications for Prevention—2 (Winter 2000-2001), pp. 3-21 (19 pages), https://www.jstor.org/stable/41344951
5. Brown, A.S., Exposure to prenatal infection and risk of schizophrenia, Psychiatry, 23 November 2011
6. Wright, P. et al., Maternal influenza, obstetric complications, and schizophrenia, The American Journal of Psychiatry, 152(12), 1714–1720
7. Kępińska, A.P. et al., Schizophrenia and Influenza at the Centenary of the 1918-1919 Spanish Influenza Pandemic: Mechanisms of Psychosis Risk, Psychiatry, 26 February 2020
8. Moreno, J.L. et al., Maternal Influenza Viral Infection Causes Schizophrenia-Like Alterations of 5-HT2A and mGlu2 Receptors in the Adult Offspring, . J Neurosci. 2011 Feb 2; 31(5): 1863–1872
9. Mednick, S.S., Machon, R.A., Huttunen, M.O., Bonett, D., Adult schizophrenia following prenatal exposure to an influenza epidemic, Arch Gen Psychiatry. 1988 Feb;45(2):189-92
10. Brown, A.S., Derkits, E.J., Prenatal Infection and Schizophrenia: A Review of Epidemiologic and Translational Studies, American Journal of Psychiatry
11. Gilmore, J.H. et al., Prenatal Infection and Risk for Schizophrenia: IL-1β, IL-6, and TNFα Inhibit Cortical Neuron Dendrite Development, Neuropsychopharmacology, volume 29, pages1221–1229(2004)
12 Selton, J.P. et al., Prenatal exposure to the 1957 influenza pandemic and non-affective psychosis in the Netherlands, Schizophrenia Research, 38(2-3), 85–91
13 Ellman, L., et al., Pregnancy and the flu: A link to schizophrenia, Public Release Elsevier: 9-Jun-2009
14 Nielsen, G.L. et al., Risk of adverse birth outcome and miscarriage in pregnant users of non-steroidal anti-inflammatory drugs: population based observational study and case control study, British Medical Journal, Vol. 322, 2001, p. 266-270
15. Brown. A.S., Susser, E.S., In utero infection and adult schizophrenia, 8 February 2002, Wiley Online Library.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe