E
sâmbătă după-amiază și sunt la o sesiune de prezentări pe tema cordului
diabetic. În sală suntem în jur de douăzeci de participanți, dar important nu e
numărul, ci faptul că jumătate din cei prezenți iau notițe și pun întrebări la
finalul prelegerilor. Semn că oamenii au venit să învețe. Nu e nimic nefiresc,
dar, realizând că mă apropii de finalul a două zile de congres în care aceasta
a fost mai degrabă regula, sunt plăcut impresionată.
De la
dogmatic la pragmatic
În
practică și în chestiunile pragmatice, fiecare ține cu specialitatea lui. Mai
ales atunci când întrebarea este: „Cine ar trebui să fie managerul de caz
pentru un pacient cu multiple comorbidități?“ sau „Ce secție de spital ar
trebui să primească mai mulți bani?“. La congrese însă, toată lumea se îmbracă
frumos, umblă prudent și elegant printre pliante, caiete de rezumate,
discursuri și prezentări video, iar de peste tot răsună
„interdisciplinaritate“. Dar cât e doar un slogan ce „dă bine“ și cât un
principiu ce orientează cu adevărat practica?
Participând
de curând la a doua ediție a conferinței Interdiab, am avut surpriza plăcută ca
dogma să fie asumată responsabil, ca principiu pragmatic. Tema ediției a fost
diabetul zaharat ca boală cardiovasculară, iar manifestarea, organizată de
Asociația pentru Studii Reno-Metabolice și Nutriționale în parteneriat cu
Societatea Română de Cardiologie și Societatea Română de Diabet, Nutriție și
Boli Metabolice, a reunit diabetologi, nefrologi, cardiologi, neurologi,
oftalmologi, endocrinologi interesați de managementul clinic al complicațiilor
diabetului. Sălile n-au fost pline, dar atmosfera relaxată și în același timp
fertilă discuțiilor axate pe noutăți și subtilități a compensat numărul relativ
mic de participanți. Discuțiile au vizat mecanismele care generează implicarea
cardiovasculară la pacienții cu diabet zaharat (DZ), relația dintre DZ și
hipertensiunea arterială, intervențiile non-farmacologice pentru reducerea
riscului cardiovascular la pacienții diabetici, obezitatea și tulburările
endocrine în patogeneza bolii cardiovasculare la diabetici.
Neuropatia
autonomă cardiovasculară
Interdiab
a pornit cu o serie de cursuri preconferință, la care au fost detaliate, în
expuneri ample, teme ca neuropatia autonomă cardiovasculară (prof. dr. Rodica
Pop-Bușui, Ann Arbor), grăsimea din alimentație și boala cardiovasculară (prof.
asoc. dr. Pramod Khosla, Detroit), diabetul zaharat ca afecțiune comorbidă în
insuficiența cardiacă (prof. dr. Stefan Störk, Würzburg).
Neuropatia
autonomă cardiovasculară (NAC) este o complicație severă a diabetului, dar și
un factor predictiv independent pentru mortalitatea cardiovasculară. Simptomele
asociate cu NAC includ intoleranța la efort, hipotensiunea ortostatică și
apariția sincopei și sunt mai frecvente la pacienții cu DZ tip 1 decât la cei
cu DZ tip 2. Dovezi concludente ale studiilor prospective controlate
randomizate evidențiază rolul central al hiperglicemiei în patogeneza NAC, cu
toate că și alți factori de risc cardiovascular contribuie la evoluția acestei
complicații. Potrivit Rodicăi Pop-Bușui, pentru evaluarea NAC, standardul de
referință îl reprezintă testele reflexe autonome. Screeningul ar trebui să se
concentreze pe pacienții cu o vechime de peste zece ani a diabetului, cu
istoric de control glicemic slab, pe cei care au și alte complicații cronice
sau forme de neuropatie diabetică și factori suplimentari de risc. Pentru
diagnostic, trebuie excluse alte comorbidități ale diabetului sau interacțiuni
medicamentoase ce ar putea imita NAC.
Rezultatele
studiilor clinice atestă beneficiile controlului glicemic în prevenția NAC la
pacienții cu DZ1, însă controlul glicemic nu pare să fie la fel de important,
din aceeași perspectivă, la pacienții cu DZ2. Sunt necesare studii suplimentare
care să clarifice istoria naturală a NAC în diabet, dar și în prediabet.
Insuficiența
cardiacă și diabetul zaharat
La
un alt curs au fost prezentate și discutate aprins rezultatele studiului
EMPA-REG OUTCOME, publicate în New England Journal of Medicine în 2015. Prof.
dr. Eberhard Standl (München) a explicat cum studiul clinic, care a cuprins
peste șapte mii de pacienți cu DZ2, a înregistrat o scădere semnificativă a
ratei mortalității de orice cauză la pacienții tratați cu empagliflozină, o
scădere a riscului de mortalitate cardiovasculară (de la 5,9%, în grupul
placebo, la 3,7%, în grupul tratat), o rată mai mică a spitalizării pentru
insuficiență cardiacă (scădere cu 35% față de placebo). Discuțiile au mers de
la critici privind limitările impuse de selecția participanților până la
implicațiile asupra viitoarelor studii clinice.
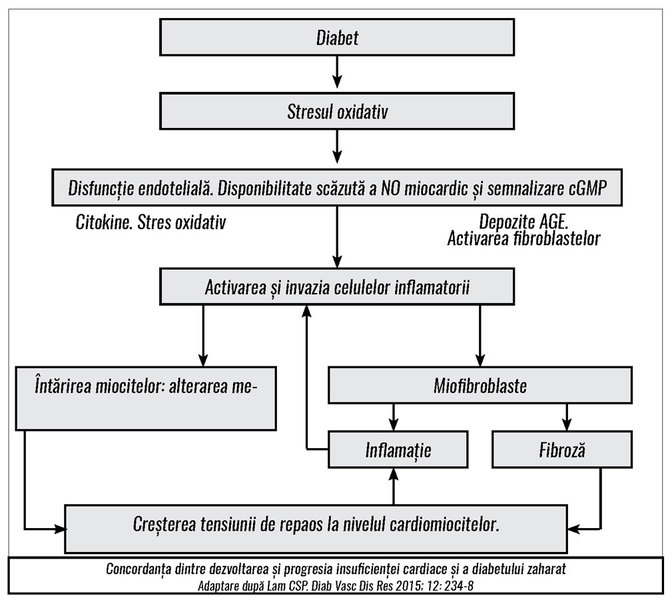
Stefan Störk a descris legăturile fiziopatologice dintre
diabetul zaharat și insuficiența cardiacă, insistând asupra suprapunerilor de
mecanisme (v. figura). În prezent, American College of Cardiology
definește patru stadii ale insuficienței cardiace, adăugând două etape
preclinice stadiilor simptomatice luate în calcul în mod convențional. Astfel,
în stadiul A sunt pacienții la risc de a dezvolta insuficiența cardiacă, iar în
stadiul B – pacienții asimptomatici cu probleme cardiovasculare evidențiate în
urma investigațiilor. Stadiul C este cel simptomatic, iar D este stadiul final
al insuficienței cardiace, refractară la tratament. Prezența și gravitatea
diabetului și fenotipul severității modulează riscul de insuficiență cardiacă.
Profesorul german a insistat asupra faptului că insuficiența cardiacă trebuie
gestionată ca sindrom complex, având multiple cauze și interacțiuni cu alte
patologii: boala pulmonară obstructivă cronică, disfuncția renală, anemia,
diabetul, obezitatea, tulburările respirației cauzate de tulburări ale
somnului. DZ poate cauza disfuncție cardiacă (acesta este doar un braț al
interacțiunii) chiar în absența aterosclerozei și a hipertensiunii arteriale.
Cardiomiopatia diabetică se asociază cu schimbări structurale și funcționale la
nivelul cordului, iar disfuncția sistolică precoce sau tardivă se corelează cu
statusul glicemic și cu vechimea diabetului. Există o serie de tehnici ce pot
fi folosite pentru a diagnostica disfuncția cardiacă la diabeticii
asimptomatici și asimilarea acestora în practică poate oferi un beneficiu real
pacienților prin încetinirea progresiei bolii. Agenții terapeutici ce țintesc
tulburările metabolice și structurale specifice cardiomiopatiei diabetice sunt
promițători, dar încă nu dispunem de o strategie terapeutică specifică pentru
managementul cardiomiopatiei diabetice.
Importanța
identificării celor mai bune strategii pentru reducerea riscului cardiovascular
la pacienții diabetici a fost abordată și de prof. dr. Cristian Serafinceanu și
prof. dr. Adrian Covic, într-un interesant dialog. De această dată, accentul a
fost pus pe găsirea unui echilibru între protejarea rinichilor în DZ și
opțiunile optime pentru diminuarea riscului de boală cardiovasculară. Un alt
curs a fost susținut în tandem de prof. dr. Nicolae Hâncu și prof. dr. Florin Mihălțan,
care s-au oprit asupra relației dintre sindromul metabolic și sindromul
hipoventilație-obezitate. Prof. dr. Dragoș Vinereanu și prof. dr. Dragoș Deleanu
au abordat, la rândul lor, potrivit ghidurilor, managementului sindroamelor
coronariene acute la pacienții diabetici.
Fibrilația
atrială și diabetul zaharat
Hipertensiunea
arterială, obezitatea sau boala cardiacă ischemică, frecvent întâlnite la pacientul
diabetic, reprezintă factori de risc cunoscuți pentru fibrilația atrială. În
analize multivariate, atunci când rezultatele sunt ajustate pentru prezența
acestor factori, riscul rezidual de fibrilație atrială la pacientul diabetic se
reduce la jumătate. Ce contribuie însă la cealaltă jumătate a riscului? Dr.
Alina Scridon (Tg. Mureș) a încercat să răspundă la această întrebare într-o
foarte densă prezentare pe tema relației puternice și multifațetate dintre
fibrilația atrială și diabetul zaharat.
DZ
ar putea influența apariția fibrilației atriale, dar mecanismele care leagă
cele două afecțiuni sunt departe de a fi elucidate. Secretul stă probabil în
fiziopatologia extrem de complexă a fibrilației atriale. Aceasta poate fi
privită ca rezultatul a trei factori: prezența de focare ectopice, care
generează haotic, necoordonat, impulsuri electrice, ce la rândul lor vor iniția
multiple circuite de reintrare; prezența de anomalii structurale ale atriului
stâng, mai ales a fibrozei, care determină o întârziere marcată în conducerea
impulsurilor electrice, promovând astfel persistența circuitelor de reintrare;
prezența unei disfuncții autonome sau a unor factori inflamatorii, la nivelul
țesutului atrial, care acționează ca modulatori atât pentru factorii declanșatori,
cât și pentru substrat, favorizând activitatea ectopică, circuitele de
reintrare sau ambele. Ce rol joacă DZ în toată această poveste? Prin
modificările metabolice pe care le induce, diabetul zaharat poate influența
oricare din acești factori.
Relația
cea mai evidentă și mai intens studiată este probabil între DZ și remodelarea
cardiacă structurală. Modificările clasice întâlnite la pacientul diabetic –
fibroza atrială interstițială și dilatarea atrială consecutivă – se numără
printre principalii factori incriminați pentru apariția fibrilației atriale la
acești pacienți. Printre primele evenimente se evidențiază apariția disfuncției
diastolice a ventriculului stâng, demonstrată în multiple studii la pacienții
diabetici și chiar la pacienții cu toleranță alterată la glucoză. Odată
instalată, disfuncția diastolică va promova fibroza interstițială atrială și
dilatarea atrială consecutivă. Studii realizate la iepuri cu DZ indus
experimental arată o inductibilitate mult mai mare a fibrilației atriale prin
stimulare electrică programată la animalele diabetice față de cele
non-diabetice, corelată foarte puternic cu gradul de fibroză atrială.
Substratul acestei remodelări cardiace structurale se bazează probabil pe o
combinație de factori, care implică procesul inflamator cronic, stresul
oxidativ sau activarea sistemului renină-angiotensină-aldosteron. Odată
instalată, fibroza atrială determină alterarea geometriei și a funcției
atriale, dar și modificarea proprietăților electrice ale atriului, cu apariția
unei conduceri electrice intraatriale neomogene și mult întârziate, creând
astfel substratul ideal pentru inițierea și persistența circuitelor de
reintrare.
Spre
deosebire de datele despre remodelarea cardiacă structurală, cele care leagă
diabetul de remodelarea electrică sunt extrem de limitate, obținute majoritar
prin studii experimentale, care demonstrează că prezența DZ induce în
cardiomiocitele atriale o alterare a metabolismului calciului, alături de o
reducere a activității pompei de sodiu-potasiu. Principala consecință a ambelor
modificări moleculare este o tendință de supraîncărcare cu calciu și de a
dezvolta, astfel, postdepolarizări tardive, care pot juca rolul de stimuli
ectopici. Mai mult, cardiomiocitele diabetice demonstrează tendința de a păstra
o stare de depolarizare parțială. În contextul unei astfel de depolarizări
parțiale, un stimul electric chiar de amplitudine redusă poate induce activarea
electrică anormală a acestor celule și astfel poate iniția cu ușurință
fibrilația atrială. Rolul probabil cel mai flagrant al DZ se manifestă însă
asupra factorilor care acționează ca modulatori în geneza fibrilației atriale.
Diabetul zaharat e recunoscut de foarte mult timp ca o afecțiune
proinflamatorie, în vreme ce rolul inflamației în geneza fibrilației atriale nu
poate fi neglijat. Inflamația promovează instabilitatea electrică, dar și
remodelarea cardiacă structurală. Dincolo de efectul său proinflamator,
diabetul induce și o remodelare cardiacă autonomă, caracterizată la nivelul
țesutului atrial printr-o denervare parasimpatică, urmată de o hiperinervație
simpatică tranzitorie și, în cele din urmă, de o denervare simpatică eterogenă.
Nu în ultimul rând, DZ crește riscul cardioembolic la pacienții cu fibrilație
atrială, mai ales că pacientul diabetic are frecvent în antecedente
insuficiență cardiacă, hipertensiune arterială, accidente vasculare cerebrale,
afectare vasculară și e de multe ori vârstnic.
Malnutriția
protein-calorică
Malnutriția
protein-calorică (MPC) este o complicație frecventă la pacienții cu boală
renală în stadiu terminal și este în mod obișnuit asociată cu comorbidități
cardiace, inflamație și o rată scăzută a supraviețuirii la pacienții dializați.
O echipă coordonată de dr. Viviana Elian (București) a realizat un studiu descriptiv
longitudinal monitorizând statusul nutrițional la pacienții diabetici vs.
non-diabetici și influența acestuia asupra ratelor de supraviețuire. Pentru 137
de pacienți cronic hemodializați, de la două centre de dializă din București,
au fost urmăriți parametrii antropometrici, markerii biologici, compoziția
corporală și forța de apucare (folosind un dinamometru hidraulic). După
evaluarea inițială, urmărirea s-a făcut la unu și doi ani. Evaluarea inițială a
scos în evidență o prevalență mai înaltă a MPC la diabetici; în medie, masa
țesutului adipos a fost mai crescută, iar masa musculară mai scăzută la
aceștia. La distanță, au fost notate evoluții similare: o scădere semnificativă
a masei musculare la pacienții diabetici, precum și o relație directă între biomarkerii
inflamației și forța de apucare. Rata mortalității a fost de 60% pentru
pacienții la care a scăzut și forța de apucare, față de 12% la cei la care
forța de apucare era normală.
O
altă conexiune interesantă, de această dată între manifestările cardiovasculare
ale neuropatiei diabetice și boala cronică diabetică de rinichi, a fost tema
asupra căreia s-a oprit dr. Eduard Adamescu (București). Acesta a evaluat un
grup de pacienți cu DZ2 cu vârsta medie în jur de 62 de ani, vechime medie a
diabetului de 9,2 ani. Au fost urmărite complicațiile micro- și macrovasculare,
nivelurile de HbA1c, nivelul seric al lipidelor, indicele de masă corporală.
Severitatea bolii renale a fost evaluată calculând rata de filtrare
glomerulară, în vreme ce pentru severitatea neuropatiei diabetice periferice
s-a folosit scorul Toronto. Prevalența neuropatiei diabetice periferice a fost
de 82%, cea a neuropatiei autonome de 23%, iar 36% din pacienți au dezvoltat
boala renală cronică (RFG < 60 ml/min). Frecvența neuropatiei autonome a
fost de aproape patru ori mai mare la pacienții cu disfuncție renală severă și
a existat o asociere semnificativă între severitatea bolii renale diabetice
cronice și diversele manifestări ale neuropatiei diabetice, ce pot înrăutăți
evoluția bolii renale, independent de controlul metabolic.
Grafturile
de piele liberă
Aproape
jumătate din pacienții diabetici au arteriopatie. Poate fi folosit cu succes
graftul de piele la pacienții care au și patologie vasculară? La această
întrebare a încercat să răspundă studiul efectuat de dr. Iulian Brezean
(București) pe un lot de 65 de pacienți (13 cu arteriopatie, 23 cu neuropatii,
29 cu afecțiuni mixte), care au beneficiat de o grefă de piele pentru defecte
ale membrului inferior. Defectele pielii care rezultă din intervenția
chirurgicală topică la pacienții cu picior diabetic pot fi rezolvate prin
acoperirea zonei cu grafturi de piele liberă despicată. Prin urmare,
intervențiile chirurgicale majore (amputațiile de membru inferior) pot fi
evitate și costurile tratamentelor postoperatorii diminuate, iar acești
pacienți se pot reintegra mai rapid social și profesional.
Noile
abordări în dislipidemie, ca factor de risc pentru boala cardiovasculară, au
fost prezentate conf. dr. Bogdan Mihai (Iași). Acesta s-a concentrat pe
recentele schimbări din ghidurile terapeutice, precum și pe mecanismele
fiziopatologice ce conduc la modificări specifice ale fracțiilor lipidelor
serice în diabet. Tratamentul dislipidemiei diabetice trebuie să fie conceput
ținând cont de riscul cardiovascular înalt cu care se confruntă pacienții
diabetici și, chiar dacă recomandările din ghiduri nu sunt încă armonizate
complet, a devenit deja clar că deciziile clinice trebuie să meargă dincolo de
limitele aparente, reprezentate uneori de atingerea țintelor glicemice și
lipidice.