Anul acesta, tradiţionalul atelier de lucru
al Societăţii Române de Flebectomie a fost dedicat ulcerului trofic de gambă.
Leziune plurietiologică ce apare în evoluţia bolilor vasculare, unor hemopatii şi vasculite sau în diabetul
zaharat, ulcerul de gambă se pretează abordării pluridisciplinare, evenimentul
reunind profesionişti din domeniul chirurgiei vasculare, dermatologiei,
cardiologiei intervenţionale şi diabetologiei. S-au exprimat păreri provenite
din experienţa proprie, din practica curentă a mai multor clinici de profil
referitoare la recomandările celor mai noi ghiduri de practică.
Pierdere de substanţă dermohipodermică la
nivelul părţilor declive ale membrelor inferioare cu evoluţie trenantă, fără
tendinţă de vindecare spontană, ulcerul trofic al membrului inferior are cauze
vasculare în 95% din cazuri (30% arteriale, 70% venoase, 15–20% mixte arterio-venoase),
5% din ele fiind de cauze nevasculare (infecţioase, neuropatice, hematologice,
traumatice, neoplazice).
Ulcerul trofic arterial
Etiologia
arterială a ulcerului trofic are o prevalenţă de 1%, cu un maxim de 5% la
vârstnici (dr. Mădălina Găvănescu, Institutul de Urgenţă pentru Boli
Cardiovasculare Bucureşti). Dintre
cazurile de boală arterială periferică, 15–30% evoluează spre ischemie cronică
critică, la care pericolul amputaţiei la şase luni este de 40%. În ultimele două
decenii, rata amputaţiilor se menţine constantă în Europa şi SUA. De remarcat,
amputaţia continuă să fie în SUA prima opţiune terapeutică în ischemia cronică
critică şi este practicată în 50% din cazuri fără investigare Doppler sau
angiografică (dr. Pavel Platon, Institutul de Urgenţă pentru Boli
Cardiovasculare „Prof. dr. C. C. Iliescu“, Bucureşti)!
Măsurarea indicelui gleznă–braţ (ABI – ankle
– brachial index) reprezintă o metodă de screening valoroasă în depistarea
bolii arteriale. Valoarea ABI se corelează cu simptomatologia şi severitatea
bolii, permiţând orientarea precoce a bolnavului spre chirurgie vasculară şi
examinare imagistică arterială. Diagnosticul paraclinic se stabileşte neinvaziv
(ecografia Doppler, angioCT, angioRMN) şi invaziv – arteriografia, considerată
în continuare standardul de aur. În ulcerul arterial, ecografia Doppler arată
morfologia arterială, vizualizează plăcile ateromatoase, cuantifică stenozele,
orientează procedeul chirurgical şi urmăreşte evoluţia postoperatorie (dr.
Silviu Stanciu, Spitalul Universitar Militar Central, Bucureşti).
Tratamentul ulcerului trofic de cauză
arterială este combinat: medical, chirurgical şi/sau endovascular. Tratamentul
medical presupune terapia durerii, de reechilibrare a bolnavului,
antitrombotic/antiagregant, vasodilatator, anticoagulant. Măsurile generale
cuprind educarea pacientului (renunţarea la fumat, exerciţii de mers, dietă,
igienă locală), corectarea dislipidemiei, normalizarea valorilor glicemice.
Local, debridarea nu este recomandată, aceasta ducând la lărgirea leziunii şi
perpetuarea ischemiei. În cazul ulcerelor infectate, antibioticoterapia este
necesară, fără a exista o recomandare pentru un anume agent antimicrobian sau
cu privire la durata tratamentului. Oxigenoterapia hiperbară are acţiune
antibacteriană şi menţine oxigenarea ţesuturilor, fără a putea substitui
revascularizarea chirurgicală. Nu se aplică bandaj compresiv, tipul de
pansament este dictat de gradul de exsudare a leziunii. Tratamentul de
revasculizare sau endovascular este ales în funcţie de tipul leziunii
arteriale. Ţinta tratamentului o constituie obţinerea unui vas patent care să
ducă sânge oxigenat la nivelul leziunii trofice: conform conceptului
angiozomelor, revascularizarea arterei responsabile de leziune este mai bună
decât revascularizarea alteia. Tratamentul endovascular are complicaţii minore
(2–6%), este minim invaziv, nu necesită anestezie generală, este repetabil,
asigură conservarea rezervei venoase şi patenţa vasculară pentru vindecarea
leziunii trofice. Un prognostic superior în prezervarea membrului cu scăderea
numărului de amputaţii per primam îl are abordarea vasculoplastică ce presupune
revascularizarea urmată de reconstrucţia tisulară a plăgii ischemice (dr. Georgel Ţăranu, Clinica de Chirurgie Vasculară,
Spitalul Judeţean de Urgenţă Timişoara).
O
entitate particulară: ulcerul trofic la diabetic
Subiectul
ulcerului trofic la diabetic a fost abordat de dr. Cătălin Bugă, de la Spitalul
Clinic „Dr. Ioan Cantacuzino“, Bucureşti. Se consideră că până la 25% din
diabetici vor face ulcer trofic. Peste jumătate dintre toate ulcerele de membru
inferior se vor infecta, iar unul din cinci va necesita amputaţie (Lavery et
al., Diabetes Care 2006). Hiperglicemia este considerată factor de risc
pentru infecţia rănilor: o glicemie de 200 mg/dl deprimă puternic funcţia
fagocitară, iar vindecarea plăgilor se îmbunătăţeşte semnificativ odată cu obţinerea
controlului glicemic. Dubla etiopatogenie, arterială şi neuropată, conferă
ulcerului trofic al piciorului diabetic particularităţi de tratament. Strategia
terapeutică urmăreşte tratamentul etiologic: antitrombotice, vasodilatatoare,
revascularizare, tratarea edemului, reducerea sarcinii pe zona afectată prin
eliminarea punctelor de presiune (cu ajutorul dispozitivelor medicale, apanajul
podiatriei), tratarea neuropatiei (medical şi chirurgical, prin neuroliza de
nerv tibial posterior). Tratamentul local presupune debridare (mecanică sau cu
viermi medicinali, care prin enzime proteolitice curăţă leziunea), urmată de
vacuumterapie (terapia cu presiune negativă, NPWT). În ultimii ani s-a
dezvoltat conceptul îngrijirii paliative a rănilor, care are ca scop
întârzierea amputaţiilor inevitabile cât mai mult posibil, pornind de la faptul
că amputaţiile majore pot fi amânate atât timp cât infecţia şi durerea pot fi
controlate. Momentul amputaţiei este determinat de aspecte clinice (gangrenă,
osteomielită, infecţie sistemică) şi de calitatea vieţii (durere insuportabilă,
imagine de sine negativă).
Ulcerul trofic venos
Cu o
prevalenţă de 1,69% la persoane peste 65 de ani, ulcerul venos reprezintă
complicaţia cea mai redutabilă a bolii venoase cronice. În Europa de Vest,
1–2,6% din bugetul pentru sănătate este alocat ulcerului venos. Necesită
tratament îndelungat, timpul mediu de vindecare variază între 12 şi 30 de săptămâni.
Se consideră că tratamentul ulcerului venos în regim de spitalizare este de 24
de ori mai scump faţă de cel din ambulatoriu, iar timpul de spitalizare este mai scurt în
centre dedicate care utilizează protocoale terapeutice (prof.  dr. George-Sorin Ţiplică,
Clinica Dermatologie 2, Spitalul Clinic Colentina Bucureşti). Ecografia are un
rol central în obiectivarea leziunilor vasculare generatoare de ulcer de gambă.
Pe lângă confirmarea etiologiei venoase a ulcerului, ecografia Doppler venos
arată existenţa refluxului venos, identifică refluxul venelor perforante, existenţa trombozei, fiind obligatorie în
evaluarea preoperatorie şi urmărirea postoperatorie a bolnavului.
dr. George-Sorin Ţiplică,
Clinica Dermatologie 2, Spitalul Clinic Colentina Bucureşti). Ecografia are un
rol central în obiectivarea leziunilor vasculare generatoare de ulcer de gambă.
Pe lângă confirmarea etiologiei venoase a ulcerului, ecografia Doppler venos
arată existenţa refluxului venos, identifică refluxul venelor perforante, existenţa trombozei, fiind obligatorie în
evaluarea preoperatorie şi urmărirea postoperatorie a bolnavului.
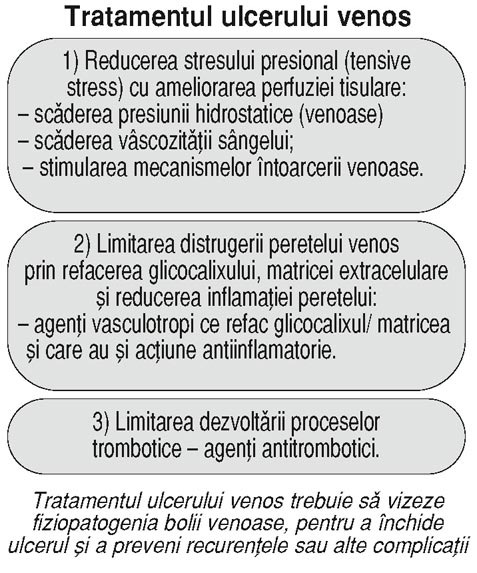
Există un consens în
ceea ce priveşte importanţa reducerii
presiunii în sistemul venos prin terapia compresivă şi prin corectarea
refluxului patologic, rezolvarea hipertensiunii venoase fiind mai importantă
decât alegerea pansamentului. Terapia compresivă controlează edemul, reduce
refluxul venos, ameliorează pompa musculaturii gambei, îmbunătăţeşte
microcirculaţia, stimulează fibrinoliza. Compresia prin ciorapi elastici
previne recurenţa ulcerului, iar adăugarea sulodexidului (agent antitrombotic
vasculotrop care ameliorează hemodinamica sanguină şi reface structura
peretelui vascular la nivel endotelial şi subendotelial, fiind utilizat atât în
tratamentul ulcerului venos, cât şi al celui arterial şi mixt) şi/sau a fracţiunii
flavonoidice purificate micronizate (flavonoizi deja consacraţi în tratamentul
bolii venoase cronice) grăbeşte vindecarea ulcerului venos.
Tratamentul local
presupune debridare, toaletare cu antiseptice, administrarea de
dermatocorticoizi perilezional, pansare. Variantele sunt determinate de
experienţa proprie şi de bugetul alocat. Clasic, se folosesc soluţii
antiseptice fără iod (violet de genţiană, albastru de metilen), apă fiartă şi răcită,
ser fiziologic pentru curăţarea leziunii. Tratamentul antibiotic este în
continuare controversat. Infecţia ulcerului venos este cauzată în majoritatea
cazurilor de Staphylococcus aureus,
urmat de specii de Enterobacter, Proteus,
E. coli, Pseudomonas, Enterococcus. S-a demonstrat că o încărcare bacteriană de sub 100.000 germeni/cm2
nu încetineşte vindecarea ulcerului, motiv pentru care examenul bacteriologic
nu este recomandat în absenţa semnelor clinice de infecţie, folosirea
antibioticelor topice este descurajată din cauza rezistenţei bacteriene şi
riscului alergizant (dr. Roxana Nedelcu, Clinica Dermatologie, Spitalul Clinic Colentina, Bucureşti).
Dermatita alergică
poate apărea în urma utilizării în tratamentul topic a unor agenţi precum
lanolina, antibioticele, antisepticele etc., incidenţa ei crescând proporţional
cu durata ulcerului. Dermatita de contact apare datorită contactului exsudatului
abundent cu pielea. Pe lângă debridarea mecanică, se folosesc tehnici moderne
(cu ultrasunete, enzimatică, cu presiune negativă, cu viermi medicinali), fără
a exista dovezi clare ale superiorităţii acestora faţă de metoda clasică.
Pansamentele nu se schimbă des, deoarece astfel s-ar împiedica formarea
epiteliului fragil. Ritmul de schimbare
e dictat de gradul de exsudaţie: practic, pansamentul se schimbă atunci când
exsudatul devine vizibil. De asemenea, se folosesc pansamente absorbante în
exsudate importante, hidrocoloide în ulcere uscate. Transformarea malignă a
ulcerului venos poate fi o cauză a eşecului tratamentului, de aceea un ulcer
greu vindecabil necesită biopsii multiple.
Dintre noile recomandări de bună practică în
abordarea ulcerului venos (ghidul SVS/AVF 2014 – dr. Sorin Băilă, Clinica
de Chirurgie vasculară, Institutul de
Urgenţă pentru Boli Cardiovasculare „C. C. Iliescu“, Bucureşti), de interes
pentru medicii generalişti este recomandarea de grad I A a tratamentului
compresiv ca mijloc de creştere a ratei de vindecare a ulcerului venos, cât şi
de scădere a recurenţei ulcerului. De la aceasta fac excepţie pacienţii care au
concomitent tulburări de circulaţie arterială exprimate prin indicele gleznă-braţ
mai mic sau egal cu 0,5, la care compresia nu este indicată. În caz de reflux
venos superficial documentat, compresiei i se adaugă ca indicaţie de grad II
ablaţia venelor incompetente, pentru reducerea timpului de vindecare a
ulcerului, aceasta fiind însă puternic recomandată în prevenţia recurenţei
ulcerului (indicaţie de grad I). Ablaţia venelor perforante patologice este
indicaţie de grad II atât la ulcerul activ, cât şi la cel vindecat, fiind
preferat tratamentul endovascular: scleroterapia sau ablaţia prin radiofrecvenţă
sau laser. Ca o regulă de bună practică, flebologii recomandă tuturor
practicienilor implicaţi în îngrijirea bolnavilor cu ulcer venos cunoştinţe
practice elementare de fiziologie venoasă şi fiziopatologie a ulcerului venos.
 dr. George-Sorin Ţiplică,
Clinica Dermatologie 2, Spitalul Clinic Colentina Bucureşti). Ecografia are un
rol central în obiectivarea leziunilor vasculare generatoare de ulcer de gambă.
Pe lângă confirmarea etiologiei venoase a ulcerului, ecografia Doppler venos
arată existenţa refluxului venos, identifică refluxul venelor perforante, existenţa trombozei, fiind obligatorie în
evaluarea preoperatorie şi urmărirea postoperatorie a bolnavului.
dr. George-Sorin Ţiplică,
Clinica Dermatologie 2, Spitalul Clinic Colentina Bucureşti). Ecografia are un
rol central în obiectivarea leziunilor vasculare generatoare de ulcer de gambă.
Pe lângă confirmarea etiologiei venoase a ulcerului, ecografia Doppler venos
arată existenţa refluxului venos, identifică refluxul venelor perforante, existenţa trombozei, fiind obligatorie în
evaluarea preoperatorie şi urmărirea postoperatorie a bolnavului.