În multe privinţe, durerea este considerată profesorul suprem. A învăţat omenirea să nu se apropie de foc, de obiecte ascuţite sau de alte lucruri care ar putea provoca apariţia unei leziuni dureroase.
De asemenea, ea este semnalul de alarmă atunci când corpul uman suferă de anumite afecţiuni.
Durerea reprezintă cel mai frecvent motiv pentru care un pacient merge la medic. Este un simptom major în multiple afecţiuni medicale, iar în funcţie de intensitate și de durată poate afecta calitatea vieţii. În lucrarea sa „A capsule history of pain management”, publicată în Journal of the American Medical Association, cercetătorul Marcia Meldrum descrie durerea ca fiind un „companion constant pentru umanitate”, cea mai veche problemă medicală, însă foarte puţin înţeleasă de medici de-a lungul istoriei.
Modul de a privi natura durerii s-a schimbat în ultimele patru secole, de la conceptele dualiste liniare ale lui René Descartes, la teoria porţii de control a durerii, un model mai global care include componenta afectivă a durerii. Evoluţia cercetărilor știinţifice pune într-o altă lumină experienţa durerii, aceasta fiind percepută într-un mod mult mai complex, de la o viziune subiectivă la una specifică, fiecare în parte reprezentând una dintre cele o mie de feţe ale durerii.
Este surprinzător de dificil a găsi o definiţie universală a durerii. De-a lungul istoriei, au fost menţionate mai multe definiţii teologice, știinţifice, medicale și filosofice. În 1882, Friedrich Nietzsche spunea: „I-am pus durerii mele un nume”. O denumise „câine”. Pentru el, durerea era „la fel de credincioasă și nerușinată, la fel de amuzantă, la fel de înţeleaptă ca orice alt câine”. La acel moment a fost considerată o analogie potrivită, chiar dacă mai degrabă jignitoare pentru câini. Iar astfel de modalităţi de conceptualizare a durerii au proliferat. Secole la rând, teologii au presupus că durerea a fost o modalitate de pedepsire a fiinţei. Evoluţioniștii din secolul al XIX-lea au susţinut că este un mecanism de protejare a organismului împotriva rănilor, iar numeroși medici i-au asociat durerii o semnificaţie intrinsecă, fiind considerată mai degrabă un semn sau un simptom.
În anii 1830, Sir Charles Bell, din Anglia, și François Magendie, din Franţa, s-au concentrat pe natura biologică a durerii, pe baza funcţiilor motorii și senzoriale ale rădăcinilor dorsale (Bell) și ventrale (Magendie) ale măduvei spinării.
În 1976, Asociaţia Internaţională pentru Studiul Durerii a convocat un grup multidisciplinar pentru a răspunde la întrebarea „ce este durerea?”. Experţi în neurologie, neurochirurgie, psihiatrie, psihologie, neurofiziologie, stomatologie și anestezie au ajuns la concluzia că durerea este „o experienţă senzorială și emoţională neplăcută asociată cu leziuni reale sau potenţiale ale ţesuturilor sau descrisă în termenii unei astfel de leziuni”. Prin această formulare se insistă asupra faptului că procesele senzoriale cognitive și afective influenţează experienţa durerii. Această definiţie este remarcabil de flexibilă și deschide ușa explorărilor sociale, psihologice și fiziologice.
Un punct de plecare pentru definirea termenului de durere se regăsește în lucrările medicului londonez Peter Mere Latham. Acesta recunoaște că durerea presupune multe înfăţișări: „Există o durere care abia tulbură satisfacţia unui copil”, dar și „o durere care este prea mare pentru puterea unui uriaș”. În cartea sa, „The Body in Pain”, Elaine Scarry susţine că durerea este în afara limbajului, absolut intimă și netransmisibilă.
Filosoful Guy Douglas oferă o altă viziune: „calităţile senzoriale sunt o proprietate a modului în care percepem obiectul, mai degrabă decât obiectul în sine”. Astfel, durerile sunt definite ca moduri de percepţie, durerile nu sunt leziunea sau stimulii nociceptivi în sine, ci modul în care evaluăm leziunea sau stimulii. Evenimentul durerii atrage atenţia și asupra faptului că diferite reacţii emoţionale sunt asociate evenimentelor dureroase. Durerile pot provoca suferinţă, frică sau panică, surpriză, alinare sau bucurie. Semnificaţia durerii, istoria și așteptările influenţează toate modalităţile de a suferi. Ca tip de eveniment, durerea este întotdeauna semnificativă pentru persoana care o experimentează.
În 1968, Ronald Melzack și Kenneth Casey au descris durerea cronică folosind trei dimensiuni: senzorial-discriminativ, afectiv-motivaţional și cognitiv-evaluativ. Aceste componente par a interacţiona pentru a furniza informaţii perceptuale care influenţează mecanismele motrice ale durerii.
Tema gestionării durerii a fost mult discutată de-a lungul timpului. Pentru o perioadă scurtă, opioidele au părut să fie răspunsul, modalitatea de atenuare a durerii fără a expune pacienţii unui risc crescut de dependenţă. Gestionarea durerii în mod eficient și sigur reprezintă însă o luptă continuă. În anii 1600, mulţi medici europeni le-au oferit pacienţilor opiu pentru ameliorarea durerii. Până în anii 1800, eterul și cloroformul au fost introduse ca anestezice pentru realizarea intervenţiilor chirurgicale. Erau însă voci care sugerau că atenuarea durerii ar putea împiedica procesul de vindecare. În anii 1900, morfina și heroina au fost utilizate pentru prima dată ca medicamente analgezice. În această perioadă, durerea cronică fără o etiologie evidentă a devenit un subiect de mare interes pentru medici. Anterior, durerea era considerată în mare parte o problemă de gestionat în îngrijirea acută. Durerea cronică, în schimb, reprezenta una dintre cele mai dificile afecţiuni de tratat.
Durerea ca domeniu de cercetare în medicină a apărut în anii 1960. În anii 1970, a fost introdus conceptul de echipe interdisciplinare pentru gestionarea durerii, care s-a dovedit a fi eficient.
Distincţia între durerea acută și cea cronică rămâne esenţială, deoarece durerea acută joacă un rol protector și acţionează ca o alarmă. În schimb, se consideră că durerea cronică nu are rol protector, dacă persistă mult timp după rezolvarea evenimentului care a declanșat această percepţie.
Neurofiziologul Charles Sherrington a fost primul care a introdus termenul de nocicepţie. Pornind de la stimularea nociceptivă la percepţie, o serie întreagă de mecanisme endogene influenţează experienţa durerii. Acestea, prin potenţialul lor de excitare și inhibare, pot crește sau reduce semnalul nociceptiv, tradus prin durere mai mult sau mai puţin intensă.
Asociaţia Internaţională pentru Studiul Durerii recomandă utilizarea anumitor caracteristici pentru a descrie durerea unui pacient: regiunea corpului implicată, sistemul a cărui disfuncţie poate provoca durerea, momentul apariţiei și durata, intensitatea durerii și cauza acesteia. Sunt descrise mai multe tipuri de durere, fiecare în parte având propriile implicaţii fiziopatologice și terapeutice, dintre care unele mai particulare. De exemplu, durerea fantomă este durerea resimţită de pacient într-o parte a corpului care a fost amputată. Este o durere neuropatică. În anul 1644 au fost publicate „Principiile filosofiei Descartes”, în care apare tema legată de durerea în membrele lipsă. El a definit conceptul de suflet al durerii.
Analgezia episodică poate apărea în situaţii speciale, cum ar fi în entuziasmul sportului sau în război, atunci când în urma unui traumatism, uneori chiar sever, pacientul nu resimte durere. Există însă și un număr mic de oameni insensibili la durere din cauza unei anomalii înnăscute a sistemului nervos, cunoscută sub denumirea de insensibilitate congenitală la durere.
Senzaţia de durere poate fi antagonizată până la abolire cu numeroase substanţe ce acţionează în diferite moduri și pe diferite căi. În funcţie de tipul, intensitatea și circumstanţele în care se produce durerea, se pot utiliza analgezice opioide, non-opioide, anestezice generale sau locale, cât și alte substanţe care, administrate singure sau în asociere, pot ameliora anumite tipuri de durere.

Se consideră că majoritatea medicamentelor pot fi grupate în una dintre următoarele categorii:
În anul 1984, conferinţa Organizaţiei Mondiale a Sănătăţii susţinută la Milano a dus la publicarea lucrării „Cancer Pain Relief”. În această lucrare este propusă o abordare structurală a selecţiei medicamentelor, cunoscută ulterior sub numele „Scala analgezică a OMS”. Aceasta constă în trei trepte principale:
Integrarea pacientului în echipa multidisciplinară de control al durerii este considerată un element-cheie pentru un tratament eficient. Astfel, pacientul este implicat, motivat și responsabilizat să depășească obstacolele care intervin în atingerea ţintei terapeutice. Empatia medicului și comunicarea consolidează relaţia și încrederea dintre medic și pacient. De asemenea, este important să se ia în considerare faptul că, deși unii pacienţi pot răspunde favorabil la o anumită terapie, alţi pacienţi pot avea un răspuns mai slab. În acest context, medicii și farmaciștii trebuie să pună acceptul pe anamneză, pentru a identifica tipul de tratament pe care pacientul l-a urmat anterior și modalitatea de administrare.
American Academy of Pain Medicine a publicat ghiduri de practică clinică pentru managementul durerii, bazate pe expertiza clinică și pe revizuirea literaturii de specialitate.
Un semnal de alarmă este tras în privinţa analgezicelor eliberate fără prescripţie medicală, disponibile în farmacii în concentraţii diferite, în monoterapie sau în combinaţie terapeutică cu alte substanţe farmaceutice, ceea ce face ca alegerea tratamentului corect să fie dificilă, iar abuzul lor, mai frecvent. Problema centrală în administrarea unui tratament analgezic adecvat continuă să fie subiectivitatea inerentă a experienţei durerii.
Medicii specializaţi în evaluarea, diagnosticarea și tratamentul durerii au o pregătire avansată în domeniu, își dedică timpul și expertiza medicală pentru a ajuta pacienţii cu durere cronică. Identificarea etiologiei durerii poate orienta diagnosticul și poate sugera terapia primară. Însă în unele cazuri, evaluarea corespunzătoare nu reușește să identifice un proces patologic capabil să explice durerea. Adevărata provocare clinică este aceea de a interpreta natura durerii în absenţa unor dovezi obiective. Dacă nu se identifică o cauză a sindromului algic, durerea este clasificată drept idiopatică.
Sana Health este un dispozitiv de neuromodulare portabil, destinat controlului durerii cronice, a dependenţei și anxietăţii. Richard Hanbury, fondatorul Sana Health, a dezvoltat acest dispozitiv pentru a-și atenua propria durere apărută în urma unei leziuni la nivelul măduvei spinării în timpul unui accident. Dispozitivul este alcătuit din ochelari speciali și un set de căști simple. Sunt utilizaţi stimuli audio și video care ghidează persoana care îl folosește spre o stare de relaxare profundă, având și efect de stimulare a neuroplasticităţii cerebrale. Acest dispozitiv a fost apreciat și premiat în cadrul UCSF Digital Health Awards și NATO Innovation Summit, obţinând recunoașterea ca alternativă sigură, susţinută de dovezi clinice, la soluţiile farmacologice.

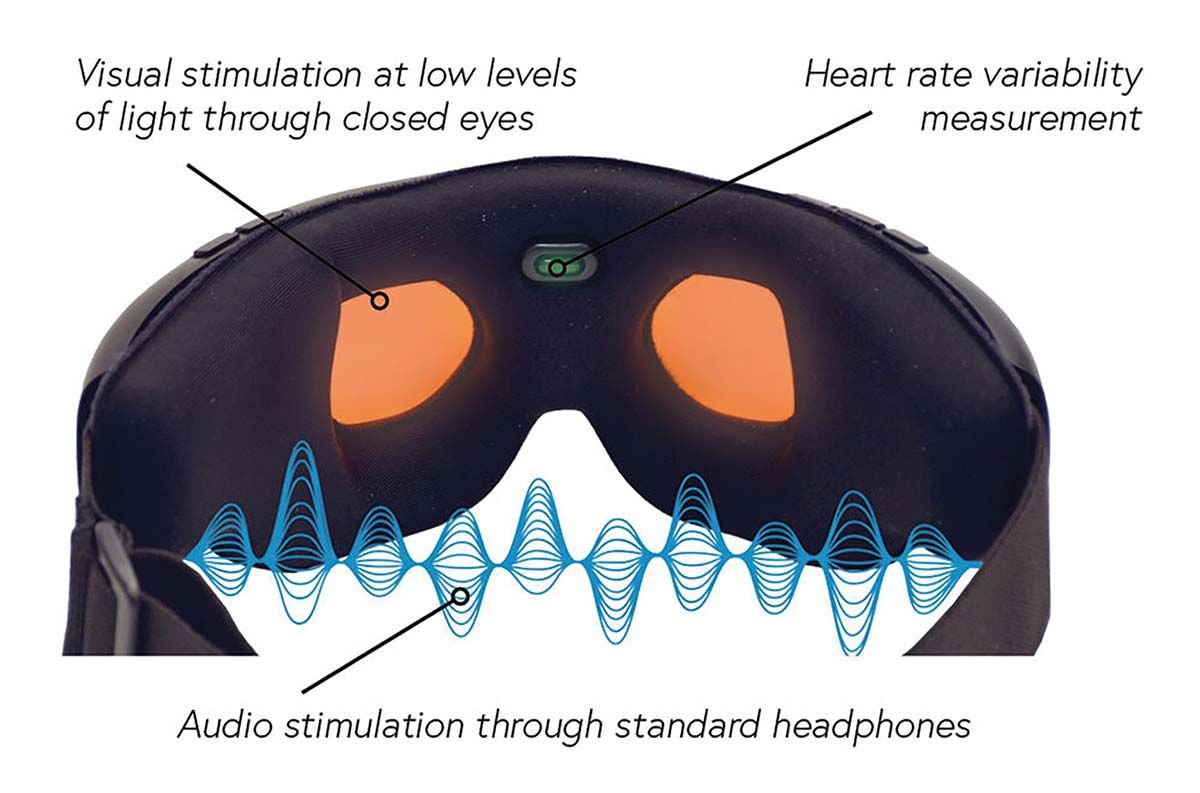
TEDMED, comunitatea globală care abordează subiecte pe baza cercetărilor inovatoare și care promovează ideile revoluţionare menite să îmbunătăţească progresul știinţific din domeniul medical, susţine Sana Health în cadrul programului The Hive, dedicat celebrării puterii imaginaţiei și a potenţialului uman.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe