Ineficienţa măsurilor terapeutice iniţiale în infecţia COVID-19 duce inevitabil la stări clinice critice, când viaţa pacientului depinde de aparatele pentru respiraţie asistată. Rata de supravieţuire a cazurilor intubate este de aproximativ 4%. Aplicarea radioterapiei cu o doză redusă ar putea fi soluţia prin care se poate evita atingerea unor astfel de stări critice.
După un an de la începutul pandemiei, în ciuda eforturilor și măsurilor luate, ineficienţa acestora a creat o situaţie greu de schimbat: numărul pacienţilor care necesită asistarea insuficienţei respiratorii prin intubare și ventilare artificială este în continuare crescut. Mortalitatea la aceste cazuri a ajuns la 15-25% și, în final, nu mai mult de 4-5% reușesc să revină la o stare acceptabilă de sănătate.
Situaţia care a dus la această stare alarmantă este determinată de mai mulţi factori, printre care: ineficienţa măsurilor terapeutice actuale, indisciplina populaţiei privind respectarea măsurilor de distanţare fizică și refuzul de a purta mască, lipsa personalului medical calificat pentru ATI în general, precum și lipsa personalului medical mediu. Chiar dacă numărul așa-ziselor ventilatoare a crescut, moartea continuă să primeze în secţiile de terapie intensivă.
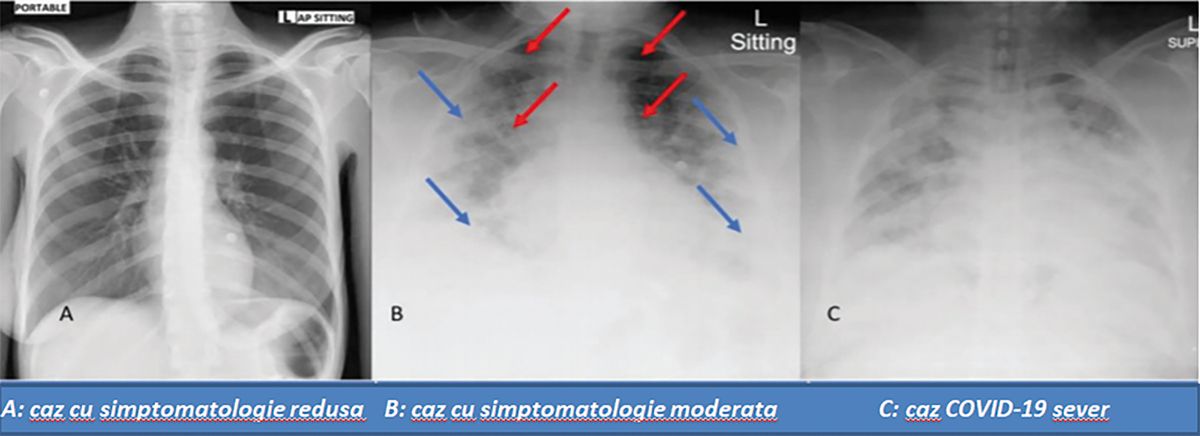
Examenele radiologice precum și evoluţia clinică au identificat trei faze distincte ale evoluţiei bolii, și anume: faza iniţială, cu semne clinice de infectare minore; apariţia semnelor clinice care necesită intervenţie și internare pentru eventuala iniţiere a ventilaţiei; respiraţia asistată devine obligatorie. Afectarea ţesutului pulmonar în cadrul evoluţiei clinice a infecţiei cu SARS-CoV-2 este redată în figura 1.

A. Faza iniţială fără modificări radiologice evidente și simptomatologie redusă;
B. Faza cu manifestări clinice moderate și cu apariţia modificărilor radiologice. Săgeata roșie indică regiunile mai puţin afectate, apical și perihilar, iar săgeata albastră, regiunile cel mai des afectate, subpleural și bazal;
C. Modificări radiologice corespunzătoare unei stări grave a bolii (pe zone extinse), în care respiraţia asistată este obligatorie.
Sursă: Sibusiso N, Tholakele S, Chizama M, Sthembiso S, Sipho N, et. al (2020) Lessons from COVID-19 plain chest radiographs on pathophysiology, early diagnosis and therapeutics. Artch Pulmonol Tespir Care 6*1): 048-050. DOI: https://dx.doi.org/10.17353/aprc.000052
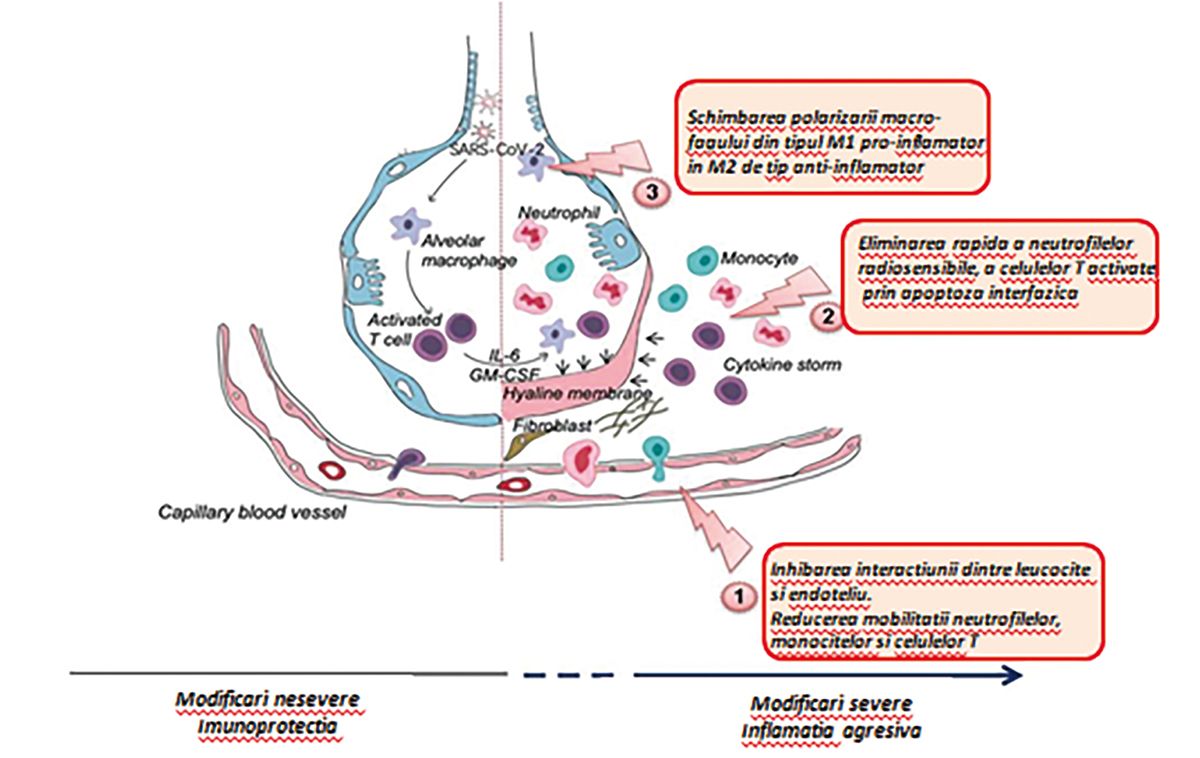
La nivel pulmonar, instalarea sindromului de insuficienţă respiratorie acută (ARDS – Acute Respiratory Distress Syndrome) este caracterizată prin creșterea concentraţiei de citokine proinflamatorii, în special Il-1, Il-6 și TNF-alfa, prin activarea macrofagilor de tip M1. Pneumonia indusă de SARS-CoV-2 este mediată de furtuna de citokine ca urmare a acţiunii agentului cauzator.
Cum poate fi redus acest potenţial de agravare a situaţiei clinice și cum poate fi oprită cascada inflamatorie? Cum poate fi încetinit sau chiar oprit acest proces de activare a macrofagului cu fenotipul M1 activat de infecţia virală iniţială? O posibilă soluţie ar fi iradierea ţesutului pulmonar inflamat. Astfel poate fi comutată activitatea macrofagului M1 într-o nouă stare, și anume macrofagul cu fenotipul M2, caracterizat de favorizarea procesului de refacere a matricei tisulare (remodeling), favorizarea angiogenezei și a imunosupresiei și, în final, vindecarea prin refacerea homeostazei. Radioterapia aplicată prin așa-numita tehnică de Low Dose Radiotherapy (LDRT), cu iradierea ambilor plămâni aflaţi într-o fază deja avansată a infecţiei în cadrul evoluţiei COVID-19, a demonstrat, într-un studiu clinic publicat de echipa profesorului Yagya Dutta Sharma de la All India Institute of Medical Sciences (ClinicalTrials.gov NCT04394793), o eficienţă de 90%. Iradierea ţesutului pulmonar cu doză redusă, de 0,7 Gy, într-o singură ședinţă, a reușit să limiteze procesul inflamator și să facă posibilă instaurarea unei stări clinice mult îmbunătăţite – în final, s-a renunţat la respiraţia asistată, procesul de vindecare și externarea derulându-se mai repede (CC-BY-NC-ND 4.0 International licence). Iradierea parenchimului pulmonar cu o doză redusă (figura 2) include efectele antiinflamatorii, acţiunea antitrombotică, optimizarea răspunsului imun și accelerarea procesului de absorbţie a mucusului la nivelul alveolelor (stânga), fără inducerea de mutaţii ale virusului și apariţia de tipuri mult mai agresive, așa cum ar fi posibil prin tratamentul antiviral medicamentos (dreapta).
Stadiul I este cel viral, stadiul II (IIA și IIB) este cel pulmonar (apariţia infiltratelor pulmonare), iar stadiul III este cel de hiperinflamaţie însoţit clinic de starea de insuficienţă respiratorie. Tratamentul radiologic poate fi efectuat prin aplicarea unei doze minimale unice de 0,3-1,0 Gy la nivelul întregului parenchim pulmonar. Radioterapia cu doză redusă trebuie efectuată în faza IIa sau IIb a ciclului bolii (figura 3), astfel ca intrarea în faza a III-a să nu aibă loc sau, dacă are loc, procesul inflamator la nivelul parenchimului pulmonar să fie mult atenuat de iradierea aplicată, iar fibrozarea să nu mai fie accentuată.
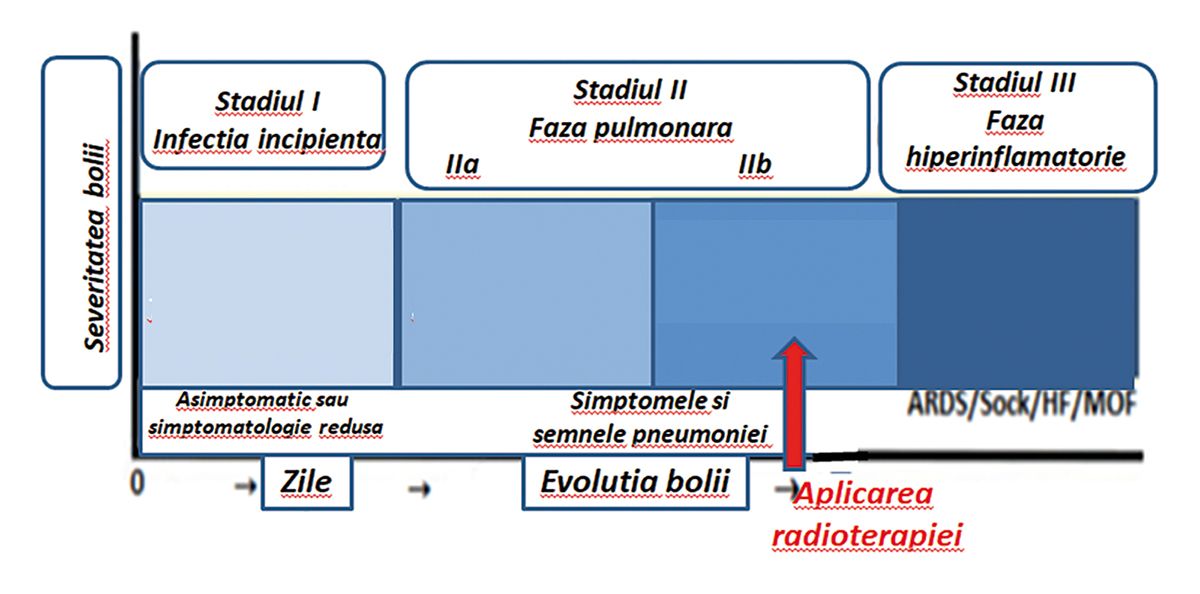
Săgeata roșie indică faza în care este indicată iradierea pulmonară. Tehnicile de radioterapie aplicate sunt câmpuri opuse aplicate direct pe masa de iradiere. Doze de 0,3 până la 1 Gy pot fi aplicate într-o singură ședinţă de iradiere, durata întregului act terapeutic fiind de 30 de minute (figura 4).
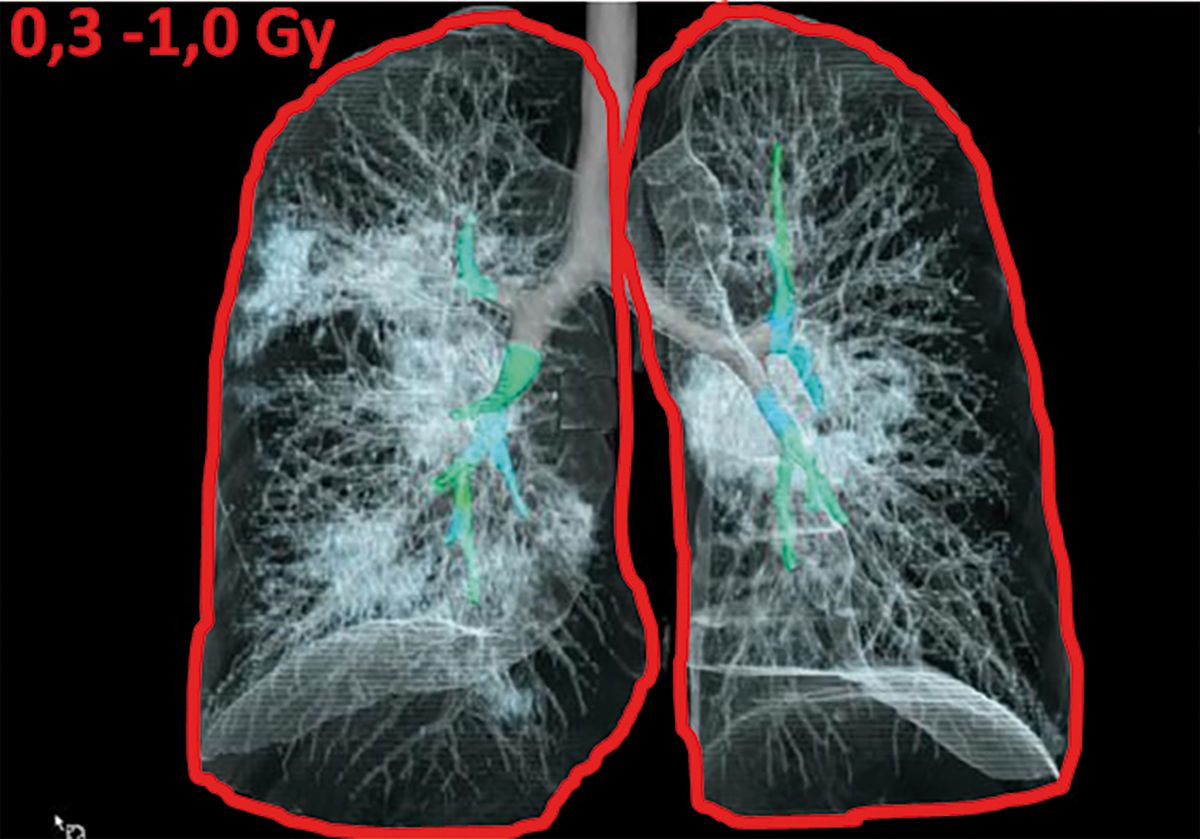
Vizualizarea zonelor inflamate și a câmpurilor (marcate cu roșu) de iradiere pulmonară cu doză redusă (stânga). Planul de iradiere și realizarea tehnică efectuată de echipa lui Trinidat-Hernández (dreapta). Sursa: Radiotherapy & Oncology, decembrie 2020, vol 153: 289-295.
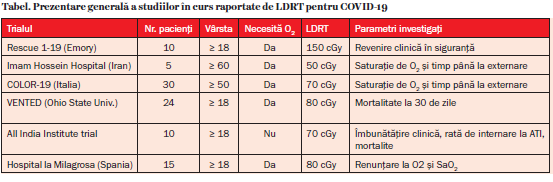
Venkatesulu și colab. au publicat recent (noiembrie 2020) în J Natl Cancer Institute Cancer Spectrum o privire de ansamblu asupra studiilor clinice efectuate până acum și a rezultatelor obţinute (tabel). În total au fost trataţi 94 de pacienţi prin radioterapie cu iradierea plămânilor cu doze unice cuprinse între 0,5 și 1,5 Gy. Dintre aceștia, 80 de pacienţi necesitau respiraţie asistată cu oxigen. Prin radioterapia cu doză joasă a fost posibilă îmbunătăţirea stării clinice și reducerea timpului de spitalizare. Radioterapia este cel mai ieftin tratament posibil actual și, până acum, cu cele mai bune rezultate clinice. Ea ar face posibilă reducerea numărului de pacienţi cu stări de agravare maximale care necesită intubare.
Radioterapia cu doze reduse la nivelul parenchimului pulmonar în faza infectării cu SARS-CoV-2 are următoarele efecte:
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe