
Îngrijirea vârstnicilor, în ţara noastră, este un subiect delicat. Dincolo de preconcepţiile familiei tradiţionale, abordarea acestei probleme trebuie realizată cu ajutorul specialiștilor.
 Îngrijirea unui pacient vârstnic cu multiple comorbidităţi și/sau deficienţe cognitive trebuie realizată doar de personal medical calificat, care poate aborda corespunzător cazul.
Îngrijirea unui pacient vârstnic cu multiple comorbidităţi și/sau deficienţe cognitive trebuie realizată doar de personal medical calificat, care poate aborda corespunzător cazul.
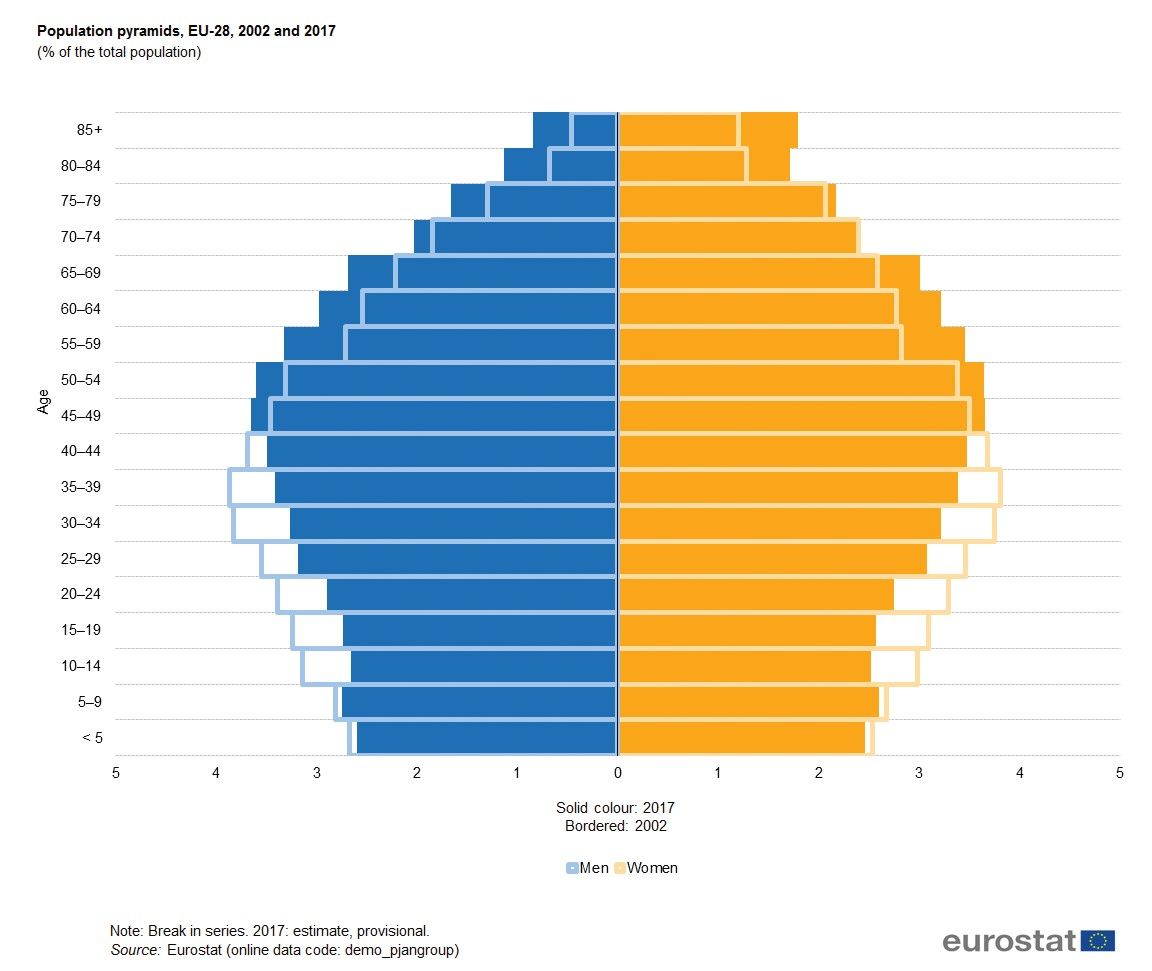
Populaţia spaţiului european (UE-28) era estimată, la 1 ianuarie 2017, la 511,5 milioane de persoane, o proporţie semnificativă (19,4%) fiind reprezentată de cele peste 65 de ani, conform Eurostat. În 2016, peste 27 de milioane de europeni aveau mai mult de 80 de ani, cei mai mulţi locuind în Italia și Grecia. Pentru 2017, media vârstei se situa la 42,8 ani, iar old-age dependency ratio (rata dependenţei de vârstă), indicatorul suportului oferit vârstnicilor de populaţia tânără, a fost estimat la 29,9%. Aceasta înseamnă că peste trei persoane active susţineau un vârstnic.
Trendul de îmbătrânire a populaţiei din Europa e pe o pantă ascendentă încă de acum câţiva ani. Structura pe vârste a europenilor a suferit modificări semnificative: proporţia persoanelor vârstnice a crescut, iar populaţia activă s-a diminuat. O analiză Eurostat din 2015 arăta că la vârsta de 80 de ani speranţa de viaţă era de 9,9 ani în Spania, 9,8 ani în Luxemburg și 9,5 ani în Italia și Finlanda. Aceeași analiză arăta că la polul opus se situează Bulgaria, cu o speranţă de viaţă de 6,9 ani, și România, cu 7,4 ani.
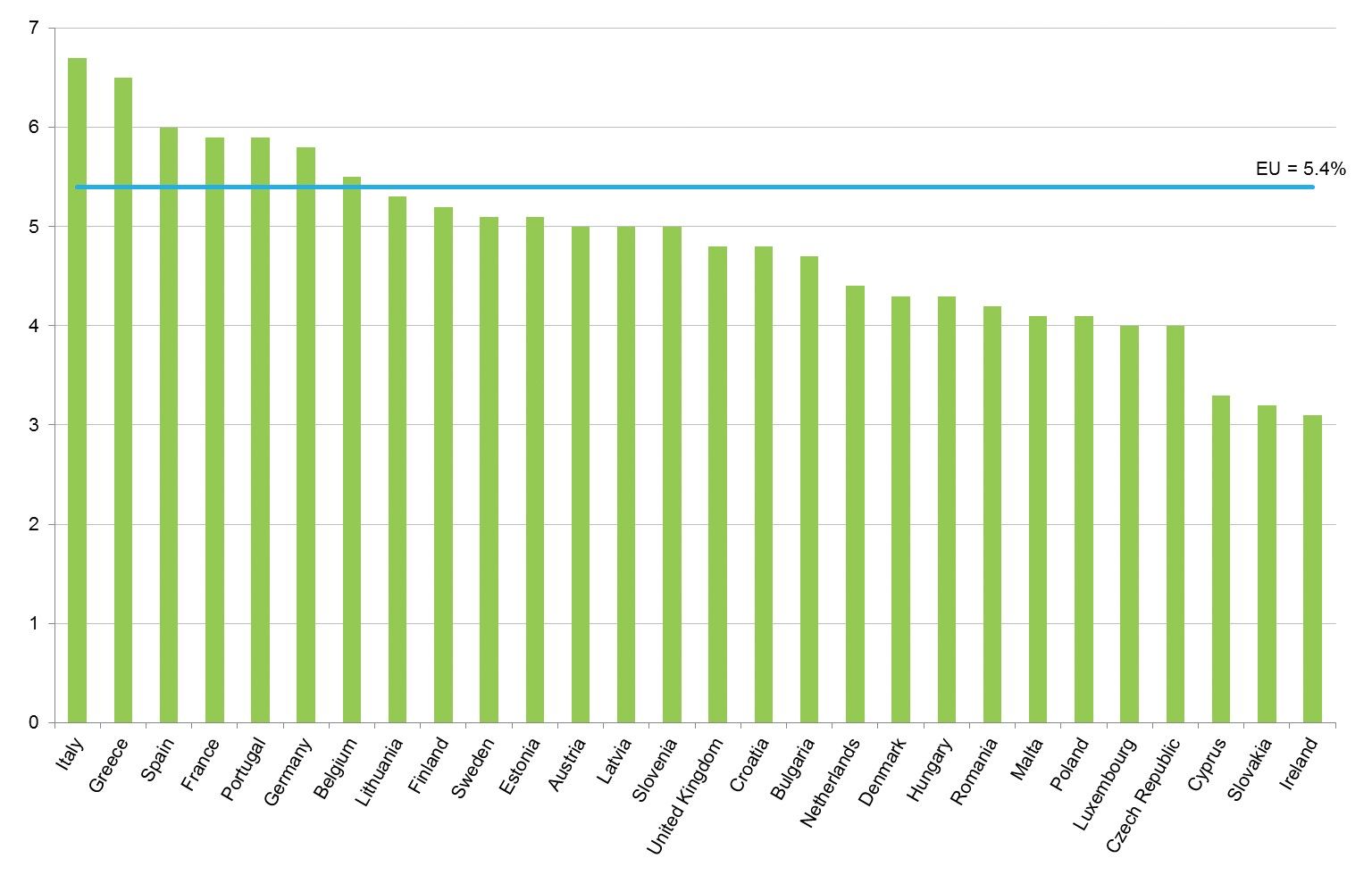
Se estimează că ponderea vârstnicilor va crește semnificativ în următoarele decade, rezultând o povară uriașă pentru grupul populaţiei lucrătoare. Potrivit datelor raportului World Population Prospects: The 2017 Revision, e de așteptat ca numărul persoanelor cu vârsta peste 60 de ani să se dubleze până în anul 2050, iar până în 2100 să se tripleze. La nivel mondial, populaţia cu vârsta peste 60 de ani crește mai repede decât cea din grupele de vârstă mai tinere. Creșterea calculată este de aproximativ 3% pe an.
La nivel continental, Europa are cele mai multe procente (25%) de populaţie în vârstă de 60 de ani și peste. Cea mai mică pondere (5%) este înregistrată în Africa. Îmbătrânirea rapidă a populaţiei se extinde și în alte regiuni ale lumii, astfel încât, până în anul 2050, cu excepţia Africii, segmentul populaţiei de 60 de ani și peste va reprezenta un sfert sau chiar mai mult din totalul populaţiei lumii, iar în Europa va atinge 35%. La nivel global, se estimează că numărul persoanelor de 80 de ani și peste se va tripla până în 2050, de la 137 de milioane în 2017 la 425 de milioane în 2050.
În România, conform rezultatelor raportului „Ancheta asupra forţei de muncă în gospodării (AMIGO)”, realizat de Institutul Naţional de Statistică (INS), între anii 2010 și 2016, populaţia vârstnică activă a scăzut cu 30,4%, de la 406.600 de persoane vârstnice la 282.900. În 2016, cele mai mari segmente ale populaţiei vârstnice se regăseau în regiunea Nord-Est (110.000 de persoane vârstnice active – 38,9% din totalul acestei categorii de populaţie), în sudul Munteniei (50.800 de persoane vârstnice active – 17,9%) și în sud-vestul Olteniei (47.200 de persoane vârstnice active – 16,7%).
Pentru 2018, INS a realizat o proiecţie a populaţiei vârstnice din România în profil teritorial, care a arătat că, în ambele ipoteze de proiectare (varianta constantă și varianta medie), până în anul 2060, numărul populaţiei vârstnice active de 65 de ani și peste va cunoaște o creștere cu 52.100 de persoane (+18,4%) în varianta constantă și de 157.700 de persoane (+55,7%) în varianta medie.
Încercările momentului sunt de a se respecta principiul de „îmbătrânire activă”, prin care persoanele vârstnice sunt încurajate să rămână în câmpul muncii și să împărtășească din experienţa lor celorlalte generaţii. Totodată, se încearcă evitarea retragerii individului din societate, pentru ca acesta să aibă în continuare un rol activ și să ducă o viaţă sănătoasă, independentă și împlinită. Pentru a ajuta persoanele vârstnice să rămână active, este necesar să li se ofere șansa de a participa pe deplin la viaţa societăţii, de a le crea oportunităţi de angajare, prin facilitarea accesului la activităţi de voluntariat (îngrijirea membrilor familiei), care să le creeze condiţiile pentru a duce o viaţă autonomă, prin adaptarea locuinţelor, a mijloacelor de transport, a infrastructurii etc.
Populaţia îmbătrânește, iar media de vârstă va crește de la 41,6 ani în anul 2016 la 47,9 ani până în anul 2060. Spre deosebire de decadele anterioare, populaţia vârstnică are șansa de a trăi mai mult, ceea ce îi conferă șansa de a rămâne activă în societate. Pentru a îmbătrâni activ, oamenii trebuie să recurgă la metode de prevenire a bolilor bătrâneţii printr-o îngrijire medicală supravegheată, schimbarea stilului de viaţă și menţinerea activă a funcţiilor fizice și intelectuale.
Speranţa de viaţă în Europa a crescut în mare parte prin evoluţia medicinei, însă vârstnicii sunt bolnavi, dependenţi de medicamente și de sprijinul altor persoane. Prezenţa comorbidităţilor contribuie la accentuarea declinului cognitiv și funcţional prin boli cardiovasculare, DZ, boli cronice respiratorii și osteoarticulare.
La fiecare patru secunde, în lume se înregistrează un caz nou de demenţă. La peste 55 de ani, unul din opt oameni suferă de Alzheimer, iar în ţara noastră 80% din ei rămân nediagnosticaţi.
Dr. Adrian Stănescu, medic primar geriatrie și gerontologie, ne-a explicat: „Pacientul în vârstă, chiar dacă nu are un deficit cognitiv, are o parte emoţională mai dezvoltată. Odată intrat într-o instituţie, el trebuie evaluat atât din punct de vedere cognitiv, cât și voliţional. Abia după aceea sau în funcţie de rezultatele de la această evaluare, el trebuie să fie abordat de tot personalul”.
În spitalul privat pe care acesta îl conduce există un compartiment de geriatrie, unul de psihogeriatrie și unul intermediar de dizabilităţi, fără tulburări cognitive. În funcţie de zona în care se situează un pacient se face și abordarea. Personalul trebuie să fie bine instruit și să știe exact tipologia pacientului, pentru a-l putea aborda cât mai adecvat.
La evaluarea de tip cognitiv, pacienţii vârstnici sunt împărţiţi în mai multe categorii, completează medicul citat. Una ar fi îmbătrânirea fiziologică, de multe ori existând posibilitatea să existe tulburări cognitive în cadrul acesteia – în acest caz este vorba de vârstnici normali. Apoi, cei cu deficienţe cognitive care, în funcţie de nivelul afectării, sunt împărţiţi, la rândul lor, în mai multe categorii: pacienţi cu un deficit cognitiv mediu-sever, care necesită în principiu instituţionalizare, pacienţi care au deficit cognitiv ușor-mediu sau mediu, care pot fi internaţi periodic pentru stabilirea unei scheme terapeutice, și pacienţi cu deficit cognitiv ușor, care pot fi îngrijiţi acasă. Practic, această clasificare, conform DSM-4 și, respectiv, 5, are în vedere și cogniţia socială, pentru că pacientul necesită integrare în societate și trebuie să stea cât mai mult între prieteni, familie etc. „În funcţie de această clasificare, se știe exact conduita ulterioară, cu amendamentul că fiecare pacient este o entitate. Trebuie evaluată și integrarea familială, mediul familial putând chiar să dăuneze pacientului în anumite situaţii”, explică doctorul Stănescu. Potrivit lui, nu există foarte multe instituţii care se pot ocupa de îngrijirea acestor persoane. Mai mult, există și problema financiară, mulţi orientându-se mai degrabă în funcţie de costurile instituţionalizării, pentru că, sub o anumită sumă, serviciile medicale și de îngrijiri nu sunt de calitate.
Pacientul vârstnic prezintă multiple comorbidităţi, care pot influenţa într-o anumită măsură cogniţia. Bolile cardiovasculare, de exemplu, influenţează direct deficitul cognitiv. Fibrilaţia atrială poate să determine lacunarism cerebral și demenţă vasculară; hipertensiunea arterială cu afectarea vaselor mici poate determina, de asemenea, demenţă vasculară. Pe de altă parte, există riscul crescut în bolile cardiace de apariţie a accidentului cerebral vascular și secundar, al demenţei vasculare și demenţei mixte. Patologia cardiacă în sine poate să ducă la o insuficienţă cardiacă și deficit motor secundar care se completează cu problemele cognitive, ceea ce face ca pacientul să necesite un alt fel de îngrijire.
În ultimii ani se înregistrează o adevărată criză de servicii sociale. Analize realizate la nivel internaţional subliniază că sistemele de susţinere a persoanelor vârstnice prezintă disfuncţii severe, în mare parte din cauza politicilor sociale care nu au prevăzut soluţii, mecanisme de susţinere și de adaptare pentru acestea. Problema privită în ansamblu este mult mai complexă, pentru că această criză nu afectează doar vârstnicii de acum, ci generaţii întregi. Tinerii de acum vor fi nevoiţi să preia responsabilitatea asigurării existenţei celor în vârstă. Această problemă a fost evidenţiată încă din 1994, când a fost publicat un raport al Băncii Mondiale – „Preîntâmpinarea crizei vârstei a treia”. Acest raport sugera elaborarea a trei sisteme de securitate pentru persoanele vârstnice: un sistem public cu participare obligatorie, un sistem privat cu participare obligatorie (pensii private, planuri de economii etc.), un sistem bazat pe depuneri voluntare.
În România, Legea nr. 17/2000 privind asistenţa socială a persoanelor vârstnice a fost modificată iniţial în 2016, apoi în 2018. Varianta publicată în Monitorul Oficial nr. 44/2018 prevede că serviciile comunitare acordate persoanelor vârstnice la domiciliu sunt: servicii de îngrijire personală, servicii de reabilitare și adaptare a ambientului (mici amenajări, reparaţii și altele asemenea); alte servicii de recuperare/reabilitare (kinetoterapie, fizioterapie, gimnastică medicală, terapie ocupaţională, psihoterapie, psihopedagogie, logopedie podologie și altele asemenea), consultaţii și îngrijiri medicale la domiciliu sau în instituţii de sănătate, consultaţii și îngrijiri stomatologice etc. Serviciile pot fi asigurate fără plata contribuţiei persoanelor vârstnice, dacă nu au venituri și nici susţinători legali sau sunt beneficiari ai ajutorului social ori realizează venituri al căror cuantum se situează sub nivelul indemnizaţiei sociale pentru pensionari, ori susţinătorii legali ai persoanelor vârstnice care sunt beneficiari ai ajutorului social realizează venituri al căror cuantum se situează sub nivelul indemnizaţiei sociale pentru pensionari. Persoana vârstnică îngrijită în cămin și susţinătorii legali ai acesteia, care dispun de venituri proprii, au obligaţia să plătească lunar o contribuţie de întreţinere, stabilită individualizat, în urma evaluării, pe baza costului mediu lunar de întreţinere, precum și a veniturilor persoanei vârstnice și, după caz, a susţinătorilor legali ai acesteia.
În România încă nu există o reţea funcţională de servicii sociale la domiciliu, iar majoritatea centrelor private nu sunt dotate corespunzător și nu au personal specializat care să asigure supravegherea permanentă a persoanelor diagnosticate cu demenţă. Legislaţia actuală impune ca în cadrul acestor centre (cămine) să fie angajat doar un asistent social. Sunt necesare unităţi medico-sociale care să asigure tratament corespunzător și supraveghere.
O altă problemă ar fi numărul mic de centre pentru îngrijirea persoanelor vârstnice. Conform datelor Ministerului Muncii, în anul 2015 existau 246 de instituţii publice și private, 105 din cele publice aveau o capacitate de 7.019 locuri și 907 persoane pe listele de așteptare. În condiţiile în care în România anului 2014 INS estima populaţia de peste 70 de ani la 2,35 milioane de persoane, doar 10.600 din acestea erau internate în cămine. În judeţele Harghita, Prahova și Gorj, în același an, nu exista niciun cămin public pentru persoanele vârstnice.

Disfuncţiile legislaţiei sunt subliniate de Cerasela Măciucă (președinta Asociaţiei Directorilor Instituţiilor pentru Vârstnici din România – ADIV – și directoarea căminului pentru persoane vârstnice „Acad. Nicolae Cajal” din București), care afirmă: „Avem o reală problemă. Nu avem o legislaţie clară, avem anumite carenţe, și anume managementul în asistenţa socială nu se face într-o bază managerială în care omul să fie pregătit să facă lucrul acesta”.
Sunt două categorii de centre în sistemul privat, explică Cerasela Măciucă: centre care încearcă să facă un management de calitate, dar cu oameni mai puţin pregătiţi, și centre clandestine, foarte greu de controlat – nu le poate controla nici statul, nici ONG-urile, doar bunăvoinţa comunităţii. „Legat de centrele de la stat, avem o altă problemă: locurile sunt foarte puţine, poate oamenii nu sunt la fel de pregătiţi pentru un management de calitate sau merg pe niște structuri foarte vechi, în ideea că sunt niște cămine pe care le avem de dinainte de 1989 sau chiar după 1989, cosmetizate, dar pe vechea structură.”
Problema cea mai dureroasă pentru România rămâne resursa umană, pe care o pierdem din ce în ce mai mult sau nu o avem deloc în anumite judeţe, adaugă aceasta: „Mă refer în mod special la medicii geriatri care efectiv nu există. Și chiar dacă există, aceștia sunt prinși în activităţi mai mult în domeniul medical și mai puţin în cel social. La fel, avem problema personalului de îngrijire: infirmiere și asistenţi medicali cu îngrijire pe termen lung a persoanei vârstnice – o categorie cu totul alta faţă de cea din spitalele de urgenţă”.
În plus, „instruirea mai mult nu se face”, mai spune Cerasela Măciucă: „Și cei din spitale au nevoie de o procedură și de o instruire legate de cum să se comporte cu persoana vârstnică, pentru că este total diferit și România a îmbătrânit foarte mult. Personalul trebuie să aibă toleranţa necesară”. În străinătate, titulatura acestor cămine s-a schimbat, iar clasificarea lor este diferită – se numesc centre de îngrijire pe termen lung.
„Avem această carenţă legislativă și trebuie să fim puţin mai atenţi la cine are voie să deschidă un cămin de vârstnici în România”, declară Cerasela Măciucă. „Am tot auzit (...) de centre clandestine pe care le-au deschis, de exemplu, oamenii care au o vilă și nu au ce face cu ea și poate nu au nici cea mai mică educaţie în ceea ce privește managementul social. În România a devenit o afacere să deschizi un cămin pentru persoane vârstnice. Însă nu avem un control asupra lucrurilor și dacă cei implicaţi legislativ nu sunt mai atenţi nu o să știm ce se întâmplă cu părinţii și cu bunicii noștri de acum încolo. Dacă nu avem o lege mai drastică, nu se va rezolva nimic. În toate ţările civilizate, un manager de cămin are obligaţia să aibă un număr de ore de practică și teorie ca să deschidă un astfel de centru. Mulţi nu știu ce înseamnă socialul.”
Căminul „Acad. Nicolae Cajal” se află în subordinea primăriei municipiului București, este un centru de stat cu bune practici și servicii de înaltă calitate, unde există dosare în așteptare și se încearcă trierea lor. „Rolul meu e foarte delicat, pentru că nu pot să primesc pe oricine, suntem totuși o instituţie de stat și atunci sunt foarte atentă. În baza metodologiei, există anumite criterii pentru acceptarea dosarelor și niște motive bine întemeiate. Locurile la stat trebuie să rămână prioritare pentru oamenii cu nevoi sociale”, explică Cerasela Măciucă, directoarea căminului.
Un centru rezidenţial privat pentru vârstnici funcţionează încă din 2012 la 60 de km de București, în satul Nuci – „Moșia Bunicilor”. Aici există medic psihiatru, neurolog, medic de familie și fizioterapeut.

Până de curând existau anumite criterii de înscriere, explică reprezentantul căminului, fiind refuzate persoanele cu boli grave. Însă recent a fost suplimentat personalul, centrul angajând lucrători din Nepal pentru a asigura supravegherea și îngrijirile 24 de ore din 24. Există două clădiri, într-una din acestea fiind plasaţi vârstnicii care se deplasează cu dificultate, imobilizaţi la pat.
Capacitatea maximă este de 180 de persoane, momentan fiind 130 de rezidenţi. Personalul centrului organizează activităţi atât în aer liber, cât și în interior. Taxele pentru cazare sunt între 2.300 și 6.000 de lei lunar, la acestea adăugându-se costurile aferente medicaţiei sau altor materiale sanitare.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe