Hernia de disc lombară (HDL) este o problemă
de sănătate frecvent întâlnită în populaţia generală. În Finlanda, sunt
raportate 90 de operaţii pentru această patologie la 100.000 de locuitori. În
Olanda, ţară cu o populaţie de aproximativ 16 milioane de locuitori, au loc
anual între 10.000 şi 11.000 de operaţii (Ostelo şi colab., 2002). Studiile
bazate pe rezonanţă magnetică nucleară (IRM) au arătat alterarea discurilor
lombare la 27% din populaţia fără simptome generale (Jensen şi colab., 1994).
Este, în general, acceptat faptul că
etiologia degenerării discale lombare este multifactorială şi ţine de o
varietate de elemente, cum ar fi locul de muncă, mediul social, stilul de viaţă
(mai ales, supraalimentaţia) şi alte caracteristici individuale. Lipsa de
exerciţiu, munca de noapte, activitatea ce presupune depunerea unui efort
suplimentar au fost predictori independenţi ai deteriorării discurilor (Ciurea şi
colab., 2011). De asemenea, statul mult la calculator şi conducerea îndelungată
a vehiculului auto produc deteriorări majore ale discurilor lombare (Ciurea şi
colab., 2011). Activităţile ce implică răsucirea sau aplecarea trunchiului,
manevrarea manuală de material greu sau vibraţia întregului corp cresc riscul
apariţiei unei afecţiuni în zona lombară. Factorii psihosociali, cum ar fi
stresul sau insatisfacţia profesională, sunt elemente de risc pentru
exacerbarea senzaţiei de durere cauzată de sciatică (Miranda şi colab., 2002).
În cazul pacienţilor ce prezintă disc intervertebral cu prolaps, perioadele
prelungite inactivitate, ce au drept cauză durerea, pot conduce la atrofierea
musculaturii spatelui (Hides şi colab., 1994).
Există o incidenţă crescută a HDL şi a
durerilor lombare la fumători (Deyo şi Bass, 1989). An şi colab. (1994) au găsit
un risc de trei ori mai mare de hernie de disc lombară şi un risc de 3,9 ori
mai mare de hernie de disc cervicală la fumători. Nicotina pare a interfera cu
metabolismul osos, prin rezistenţa indusă la calcitonină şi scăderea funcţiei
osteoblastice (de Vernejoul şi colab., 1983).
Deteriorarea discului lombar conduce la
fenomenul de herniere, care antrenează comprimarea rădăcinii nervoase şi chiar
întreruperea activităţii acesteia.
Pentru tratamentul HDL, se practică mai
multe categorii de intervenţii chirurgicale (laminectonia este tehnica uzuală,
clasică), toate având la bază principiul decompresiei. În prezent, sunt
preferate tehnicile minim invazive (endoscopie, nucleoplastie) şi nu se mai
practică hemilaminectomie, pentru că destabilizează coloana vertebrală. În
cadrul intervenţiei, este necesară evidenţierea foramenului (zona prin care
trece pachetul vasculo-nervos şi în care se produce compresia). Se realizează lărgirea
foramenului (foraminotomie), se găsesc discul herniat sau rupt şi rădăcina ce
trebuie decomprimată. Se deschide foramenul superior ariei patologice, se ridică
rădăcina nervoasă, se vede hernia sub rădăcină, se extrag sub microscop
operator fragmentele discale, se irigă zona pentru a elimina fragmentele şi a
împiedica riscul ca ele să ajungă în foramen, se face hemostază. Seara,
postoperator, pacientul trebuie mobilizat. Dacă se respectă toate regulile,
pacientul este externat şi pleacă acasă „pe picioare“, fiind redat familiei şi
societăţii în maximum trei zile.
Rata de succes a operaţiei de HDL variază de
la 60 la 90% (Manniche şi colab., 1993). Există diferenţe între studii, cu
privire la criteriile de includere pentru o intervenţie chirurgicală şi la
modul de definire a succesului operator; de aici rezultă şi rapoartele diferite
referitoare la ratele de succes. În 10–40% din cazuri, rezultatele intervenţiilor
chirurgicale sunt nesatisfăcătoare, iar pacienţii încă au simptome. Aceste
simptome persistente constau, în principal, din durere, deficite motorii, scăderea
statusului funcţional. La 2–19% din pacienţii care au suferit o intervenţie
chirurgicală de HDL pentru prima dată, apar recurenţe, iar în 74% din cazuri
acestea apar în termen de şase luni de la prima operaţie a pacientului.
Simptomele „restante“ sunt urmarea comprimării îndelungate a rădăcinii
nervoase, însă ele încep a se remite la două-şase săptămâni după intervenţia
chirurgicală. Dacă, în ciuda operaţiei, pacienţii au încă simptome persistente,
este adesea recomandată continuarea tratamentului curativ (de exemplu,
fizioterapie, programe de reabilitare) (Berlin şi colab., 2006).
Pe lângă eliberarea de durere, un alt scop
important al operaţiei este de a contribui la reîntoarcerea rapidă a
pacientului la starea de funcţionare de dinaintea episodului de durere/sciatică.
Mulţi pacienţi au temerea că munca, efortul fizic moderat pot cauza recidivă
sau durere, cu efecte negative (întârzieri, amânări) asupra revenirii la muncă
sau la activităţile obişnuite (Häkkinen şi colab., 2003). Conform statisticilor
germane, în anul 2007, 159.972 de pacienţi din Germania au primit pensii anticipate;
16,2% din aceste cereri de pensionare anticipată au avut ca motiv bolile
musculare, scheletice şi ale ţesutului conjunctiv. În acelaşi an, 6.843 de
oameni s-au pensionat prematur pe caz de boală din cauza problemelor lombare
(Cutler şi colab., 2003). În 2004, costul anual pentru afecţiunile
musculo-scheletice adăuga la costurile directe 25 de miliarde euro, în
Germania. De fapt, afecţiunile musculo-scheletice sunt considerate printre cele
mai costisitoare afecţiuni ale populaţiei occidentale (Kitze şi colab., 2008).
Pensionarea anticipată şi concediile lungi se asociază cu dificultăţi
economice, stigmatizare socială ocazională, costuri administrative şi
economice pentru angajatori şi pentru comunitate (Selander şi colab., 2002).
Recăpătarea abilităţii de muncă este, prin
urmare, valoroasă, importantă pentru pacienţi, angajatori şi pentru comunitate.
Întoarcerea la muncă este influenţată de factori demografici, psihosociali,
factori legaţi de locul de muncă sau de starea de sănătate (Den Boer şi colab.,
2006).
Factorii de risc privind întoarcerea la
locul de muncă a pacienţilor cu HDL sunt: • socio-demografici – creşterea în
vârstă, genul feminin (Heymans şi colab., 2009 ), traiul fără un partener
(Franche şi colab., 2007) • nivelul scăzut al angajării în muncă, satisfacţia
scăzută în profesie, stresul ocupaţional (Zieger şi colab., 2011) • bolile
asociate – dureri persistente şi de mare intensitate pre- şi postoperator (Van
der Giezen şi colab., 2000), operaţii deja făcute (Dionne şi colab., 2007),
perioada lungă a concediilor de boală (Gallagher şi colab., 1989) • factori de
risc psihologici – temeri majore privind revenirea în muncă şi în activitatea
casnică (Heymans şi colab., 2009), simptome depresive (Franche şi colab.,
2009), anxietate (Cutler şi colab., 2003), solicitări de compensaţii,
comorbiditate psihiatrică (Zieger şi colab., 2011).
Durata de timp în care un pacient este
absent de la locul de muncă din cauza durerii lombare se corelează cu şansele
scăzute de întoarcere la muncă. Un pacient care a lipsit de la muncă mai mult
de şase luni are 50% şanse de a se reîntoarce. Unul care a lipsit mai mult de
un an are 25% şanse de întoarcere, iar unul care a lipsit doi ani sau mai mult
are mai puţin de 5% şanse de a se întoarce (Bergquist-Ullman şi Larsson, 1977).
Durerea determină perioadele prelungite de
lipsă de activitate ce pot conduce la atrofierea musculaturii spatelui (Hides şi
colab., 1994). Cei care au perioade mai scurte de dizabilitate iniţială au mai
puţine recidive (Rossignol şi colab., 1988). În studiul lui Kosny şi colab.
(2006), cei cu un episod al incapacităţii de muncă ce a durat între una şi 30
de zile au fost pe jumătate mai puţin susceptibili de a avea o recidivă sau mai
multe decât cei cu un episod iniţial de incapacitate ce a durat de la 30 la 180
de zile. Cu toate acestea, alţi autori au descoperit că prima specificare a
datei de revenire la locul de muncă este un indicator limitat al revenirii
(Krause şi colab., 2001). Sunt şi alte studii care arată că încercarea timpurie
de a se întoarce la muncă ar conduce la riscuri pentru sănătate (Rossignol şi
colab., 1988).
Durata concediului medical şi dizabilităţile
de durată interferează major cu scăderea productivităţii muncii şi redau
indirect costul tratamentului medical (Merkesdal şi Mau, 2005). 60–85% din
pacienţi revin la muncă într-un interval de unu-trei ani, ceea ce relevă scăderea
productivităţii în muncă (Nygaard şi colab., 2000). De-a lungul unei perioade
de şapte-zece ani, 77–93% din pacienţi îşi recâştigă posibilitatea de angajare
(Graver şi colab., 1999). Cam 50% din persoanele cu dureri lombare se întorc la
lucru la o lună de la apariţia leziunii (Dasinger şi colab., 2001). Pentru a grăbi
revenirea la muncă, este necesar ca după operaţie pacientul să fie mobilizat
cât mai repede. Starea sa funcţională are de suferit dacă pacientul nu face
efortul de a se ridica din pat şi „a umbla“. Mobilitatea asigură o bună întreţinere
a activităţii musculare, dar şi a tubului digestiv. Odihna la pat este însă o
indicaţie generală pentru durerile lombare. În timp ce unii autori au arătat că
odihna la pat poate oferi un beneficiu cu privire la alinarea durerii globale,
alţii au arătat că repausul redus se asociază cu revenirea mai rapidă la muncă
(Deyo şi colab., 1986). Opiniile specialiştilor converg către indicaţia că repausul la pat ar trebui recomandat pe
termen scurt (numai trei zile). Prelungirea statului în pat afectează
musculatura, activitatea tubului digestiv (apare constipaţia), activitatea
urinară (infecţii urinare), starea psihică (pacientul se identifică tot mai
mult cu rolul de bolnav, de dependent, de fiinţă inferioară aflată sub nivelul
funcţionării curente). Poate apărea un cerc vicios: pacientul nu se ridică, nu
umblă, ceea ce îi afectează starea funcţională şi îl ţintuieşte tot mai mult la
pat. Apar riscul trombozelor venoase la membrele inferioare şi cel al stazei
pulmonare.
Fizioterapia asigură antrenamentul de
întindere, creşterea rezistenţei şi controlul spatelui. Are efecte mai bune
decât îngrijirile medicale individuale pe o perioadă de şase luni, mai ales
atunci când programul este supravegheat medical (Hurwitz şi colab., 2002).
Se recomandă menţinerea activităţilor la un
nivel optim în sarcinile curente, cu precauţiile de rigoare, însă fără a se
exagera atitudinea defensivă, de autoprotejare exagerată. Activitatea ne ţine
în formă, ne dezvoltă fizic şi ne optimizează şi însănătoşeşte mental.
Pacientul care se „mobilizează“ conştientizează că poate să facă un progres
evident (pe care îl poate evalua), devine mai capabil de a socializa (ceea ce
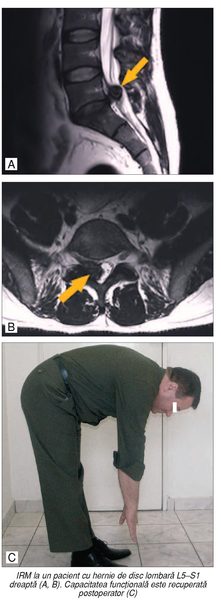
îi conferă noi oportunităţi de suport şi integrare). În figura alăturată
prezentăm un caz personal, pacient în vârstă de 50 de ani, care a prezentat
dureri intense. După tratamentul chirurgical, a respectat indicaţiile privind
activitatea fizică şi a evoluat foarte bine.
În concluzie, hernia lombară de disc
este o afecţiune benignă care trebuie rezolvată medical, conservator. Dacă nu
este abordată în timp util, ea afectează nivelul de funcţionare al individului,
producând nu numai durere, dar şi parestezii şi, în final, pareze. Apariţia
parezei antrenează eforturi de lungă durată pentru recuperare. Pacienţii cu
hernie de disc lombară trebuie să înţeleagă faptul că activitatea motorie nu
este un motiv de temere, doar un factor de suport în demersul de a recâştiga
starea de sănătate.