Abia s-a uscat cerneala pe planul de acțiune global privind
rezistența antimicrobiană aprobat în mai 2015 în cadrul adunării generale a
Organizației Mondiale a Sănătății (OMS), că rezultatele unui sondaj privind
rezistența la antibiotice, desfășurat de OMS în septembrie–octombrie 2015,
arată că planul e cum nu se poate mai oportun. În condițiile în care primul
dintre cele cinci obiective ale planului se referă la creșterea înțelegerii
fenomenului prin activități de comunicare, educare și formare, se vede treaba
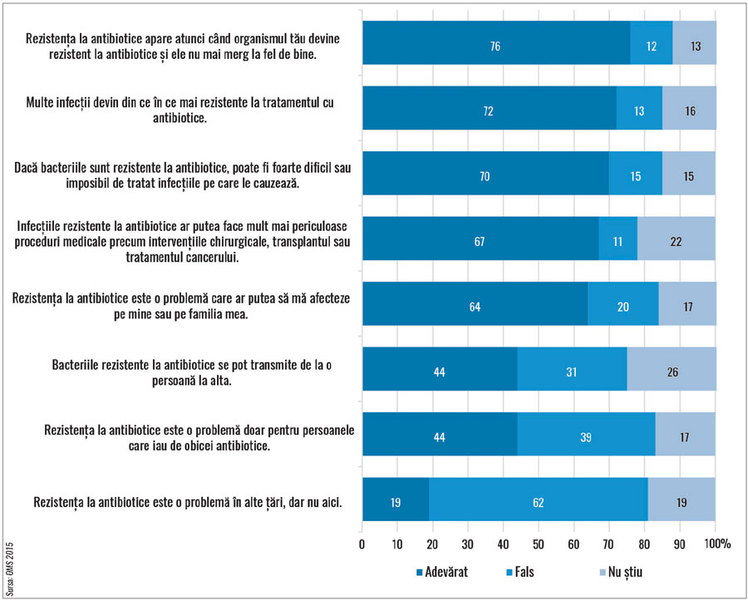
că, într-un eșantion de 10.000 de respondenți din douăsprezece țări cu grad
scăzut și mediu de dezvoltare, problema nu e pe deplin înțeleasă. Sondajul a
fost efectuat în câte două țări din fiecare regiune a nomenclaturii OMS –
pentru regiunea Europa, datele au fost colectate din Serbia și Federația Rusă.
În paranteză, așadar, greu de spus ceva despre situația din România în afara
unor paralele subțiri cu răspunsurile vecinilor sârbi. La nivel global, totuși,
două treimi din respondenți cred că „rezistență“ înseamnă faptul că organismul
devine „rezistent la antibiotice“ și o treime cred că poți întrerupe
tratamentul atunci când nu mai prezinți simptomele. Mai mult de trei sferturi
din respondenții din Africa (Sudan, Nigeria, Egipt – excepție Africa de Sud) și
Asia (China, Vietnam, Indonezia) se declară încrezători că experții vor rezolva
problema rezistenței la antibiotice înainte să devină prea serioasă. Pe de altă
parte, europenii, sud-africanii și sud-americanii sunt mai puțin convinși. În
plus, mai mult de jumătate din toți respondenții cred că ei pot face prea puțin
la nivel individual pentru a limita magnitudinea problemei. De asemenea
interesant, una dintre întrebările cu cea mai mare variabilitate a
răspunsurilor a fost cea privind măsura în care rezistența la antibiotic este
una dintre cele mai mari probleme ale omenirii: sudanezii par foarte convinși
că este cazul (79%), în timp ce în Serbia (33%) și Barbados (27%) sunt și alte
priorități.
Punctul de plecare al planului global OMS se dovedește, așadar,
a fi unul mișcător. Consumul de antibiotice este foarte prevalent în
majoritatea țărilor și oamenii înțeleg că ar fi o problemă pe undeva, însă
persistă neclarități fundamentale privind natura problemei și cine ar putea fi
responsabil pentru rezolvarea ei. Planul de acțiune global cuprinde, pe lângă
comunicare, alte patru direcții cu bătaie lungă: monitorizarea epidemiologică și
cercetarea; reducerea incidenței infecțiilor prin consolidarea măsurilor de
igienă și de prevenire a infecțiilor; optimizarea consumului de antibiotice la
oameni și animale și estimarea costurilor economice ale implementării direcțiilor
precedente și ale investiției în noi tehnologii antimicrobiene. O viziune
strategică și de perspectivă, fără îndoială, care îngăduie întrebarea: cât timp
mai avem până când lucrurile devin cu adevărat serioase? Răspunsul scurt este
că ele sunt deja serioase și au devenit astfel de ceva timp: se estimează că
700.000 de decese anuale sunt cauzate de microorganisme rezistente la tratament
și proiecțiile pentru anul 2050 sugerează o creștere până la zece milioane de
cazuri. Răspunsul mai lung spune că situația nu este încă suficient de serioasă
încât să afecteze sensibil practica medicală și ritmul de viață obișnuit.
Scenariile mai mult sau mai puțin apocaliptice includ imposibilitatea de a mai
efectua intervenții chirurgicale sau chimioterapie, precum și restricții de
călătorie în zone pentru care vaccinurile sau medicația preventivă (de exemplu
pentru malarie) nu vor mai funcționa. Mai durează, așadar, până când
transportul global ar putea deveni paralizat și nimeni nu poate spune cu
precizie despre ce orizont de timp discutăm.
Avem de-a face cu o criză, una cu evoluție lentă. Ebola a probat
capacitatea globală curentă de răspuns la crize imediate și a arătat că nicio
structură internațională nu era pregătită pentru un răspuns de o asemenea
anvergură într-un timp atât de scurt. Experiența istorică privind răspunsul la
crize lente este amestecată: sunt notabile succesele relative în controlul HIV și
al malariei, mai puțin notabile în cazul tuberculozei și neglijabile pentru...
rezistența antimicrobiană. Se vorbește puțin în aceste zile despre faptul că nu
asistăm deloc la primul plan global privind rezistența antimicrobiană propus și
adoptat de OMS. Problema era recunoscută oficial în cadrul adunării generale
OMS încă de la finalul anilor ʼ90, iar primul plan global de acțiune datează
din 2001. Planul a avut un impact absolut limitat. Planul strategic cuprindea
aceleași linii de acțiune ca și prezentul plan: optimizarea prescrierii,
consolidarea capacității de supraveghere epidemiologică, legislație și investiții
în produse noi. Recunoștea încă de atunci rolul utilizării antibioticelor în
agricultură și al informării adecvate a tuturor actorilor relevanți, de la
pacienți până la personalul medical.
De ce a eșuat precedentul plan global? Unul dintre motivele
invocate – că nu a fost însoțit de informații economice relevante, care să îi
ghideze implementarea. Între timp, nu mai avem această scuză. Studiile privind
impactul economic al rezistenței la antibiotice sunt pe masă, dar ele
reprezintă cu siguranță subestimări. Ca ordin de mărime, cea mai ridicată
valoare monetară a consecințelor rezistenței a ajuns la 55 de miliarde de
dolari pe an pentru Statele Unite (2004), din care 20 de miliarde în cheltuieli
medicale directe și 35 de miliarde costuri indirecte asociate scăderii
productivității individuale. Estimarea ocupa un obscur loc 10 în clasamentul
celor mai costisitoare probleme de sănătate publică din Statele Unite, cu un
top dominat autoritar de afecțiunile cardiovasculare (350 de miliarde) și de
cele musculoscheletice (300 de miliarde). Prin comparație, estimările din 2009
pentru costurile rezistenței la nivelul întregii Uniuni Europene erau de 1,5
miliarde de euro anual. Motivul pentru care estimările sunt cu siguranță
subevaluate este acela că antibioticele sunt atât de profund integrate actului
medical curent, încât a le elimina cu totul – echivalent, până la urmă, cu o
rezistență totală a microorganismelor la antibiotice – ar însemna risc semnificativ
crescut de mortalitate și morbiditate ca urmare a celei mai simple infecții.
Deja nu mai trăiesc mulți medici care profesau înainte de 1940 și care să poată
transmite mai departe tehnicile lor de control al infecției fără antibiotic.
Problema este recunoscută unanim drept urgență acum, însă, până la
implementarea măsurilor din plan, cu siguranță nu va mai trăi niciunul. Al
doilea nivel de complexitate ține de faptul că natura transmisibilă a infecțiilor
face ca o creștere dramatică a rezistenței să aibă consecințe imediate asupra
modului în care sunt organizate și funcționează sistemele de sănătate. Actul de
îngrijire și formele de livrare ale acestuia s-ar cere complet regândite, de
exemplu prin reintroducerea pe scară largă a sanatoriilor pentru limitarea
transmisiei infecțiilor. Costurile și timpul necesar desfășurării unor astfel
de ajustări sistemice sunt aproape imposibil de calculat.
Țintele pe termen scurt
ne sunt clare. Statele care au aprobat planul global de acțiune au doi ani la
dispoziție pentru a veni cu planuri naționale de combatere și limitare a
rezistenței antimicrobiene. Strategia de profil a Uniunii Europene 2011–2016
expiră la anul și este în curs de evaluare, urmând să lase loc unei noi
strategii. Viața nu ni se va schimba dramatic, fie că vom fi înțelepți, fie că
nu vom fi. Până una-alta, medicina și sănătatea publică se bazează pe dovezi,
nu pe înțelepciune.