Prof. dr. Rainer Hofmann-Wellenhof [RHW]: Dermatoscopia
este o metodă simplă, dar trebuie să înveţi cum să o realizezi. Metoda te ajută
să creşti acurateţea diagnosticului tumorilor cutanate pigmentate şi
nepigmentate. Dar pentru asta ai nevoie de pregătire. Împreună cu prof. dr.
Olga Simionescu, am pregătit un program consistent.
Prof. dr. Andreas Blum [AB]: Cu ajutorul
dermatoscopului, acurateţea diagnosticului creşte cu 30%, comparativ cu
diagnosticul pus cu ochiul liber. Asta înseamnă că poţi evita excizii inutile
ale unor leziuni benigne şi, mai important, detectezi mult mai precoce o
leziune malignă cutanată în stadiu incipient.
– Ce diferenţă există între utilizarea unei
lupe simple şi cea a unui dermatoscop?
AB: Lupa măreşte, în medie, de zece ori.
Dermatoscopul aplicat pe piele, prin intermediul unui fluid, îţi oferă şansa de
a vedea în straturile superficiale ale pielii, de a distinge caracteristicile
unor leziuni în stadiu precoce, care îţi permit să faci diferenţa între benign şi
malign.
– Medicul dermatolog are nevoie de o pregătire
specială pentru a utiliza dermatoscopul sau această metodă se învaţă în orice
clinică, în timpul rezidenţiatului?
sau această metodă se învaţă în orice
clinică, în timpul rezidenţiatului?
RHW: Nu ştiu cum se procedează în România. În
Austria, încercăm să-i învăţăm pe studenţi şi rezidenţi să practice
dermatoscopia, dar este nevoie de o pregătire specială o dată pe an şi de un
curs specific la fiecare doi ani, să fii sigur că eşti la curent cu diversele
tipuri de leziuni. Cursurile de acest fel sunt foarte importante pentru medici,
deoarece aici au ocazia de a se pune la curent cu noile criterii diagnostice şi
de a-şi reîmprospăta cunoştinţele. Până la urmă, în acest caz, înveţi din ceea
ce vezi. Noi am folosit multe imagini la acest curs.
AB: Vă dau exemplul personal. Lucrez în acest
domeniu de 19 ani, dar, când particip la un program educaţional precum acesta,
de la Bucureşti, învăţ mereu ceva nou. Văd imaginile realizate de ceilalţi
lectori şi bănuiesc că acelaşi lucru se întâmplă şi când eu prezint experienţa
proprie.
– Dermatoscopia consumă mult timp? Un medic
dermatolog poate să o evite dacă la uşa cabinetului său pacienţii stau la coadă?
AB: Când eşti instruit să practici această metodă,
timpul alocat este chiar mai mic decât atunci când te uiţi cu ochiul liber şi
nu ştii exact cu ce te confrunţi. Pentru mine, e mult mai simplu să folosesc
dermatoscopul şi să pun un diagnostic. Dar pentru asta trebuie să fii bine pregătit.
– Cât de atent trebuie să fie realizată
investigaţia? Cursul acesta este structurat după anatomia topografică. Aşa se
întâmplă şi la un consult dermatologic obişnuit?
RHW: Pielea are caracteristici diferite, în funcţie
de localizare, ceea ce înseamnă că şi semnele dermatoscopice variază. E
important de ştiut, mai ales pentru leziunile de la nivelul feţei, palmelor şi
tălpilor, unde diagnosticul poate fi dificil. Dar am prezentat şi foarte multe
cazuri, pentru că din ele se învaţă cel mai bine. Nici noi nu putem pune un
diagnostic cert întotdeauna, poate fi nevoie de excizia leziunii şi de examenul
histopatologic, dar sunt numeroase cazurile în care putem evita chirurgia
inutilă. Metoda este simplă, iar un dermatoscop portabil nu e deloc scump.
AB: Trebuie însă să ştii când să foloseşti
dermatoscopul şi ce vezi cu el.
– Cât de amănunţită trebuie să fie investigaţia?
Din cap până-n picioare sau…?
RHW: E dificil de spus. În practica obişnuită
lucrăm sub presiunea timpului. Dar dacă faci, de exemplu, un screening pentru
cancerul cutanat, trebuie să faci un examen complet. Dar cred că zece minute
pot fi suficiente în acest scop, cu tot cu examenul dermatoscopic. Dacă nu
procedezi astfel, rişti să-ţi scape vreo tumoare malignă. Situaţia aceasta e
mai frecvent întâlnită la pacienţii de sex masculin şi la vârstnici, după cum
am observat din studii. Recomandăm examenul integral.
– Şi aşa se întâmplă în realitate?
[Amândoi]: Nu…
 AB: Problema o reprezintă timpul. Pacienţii se
programează pentru o anume leziune, care îi îngrijorează. La examinare, îi
întrebăm când au făcut ultimul examen complet. În mod normal, ar trebui să fie
o dată la doi sau trei ani, în funcţie de numărul de nevi. Pentru aproximativ
10% din populaţie, se recomandă un astfel de examen anual sau chiar mai
frecvent.
AB: Problema o reprezintă timpul. Pacienţii se
programează pentru o anume leziune, care îi îngrijorează. La examinare, îi
întrebăm când au făcut ultimul examen complet. În mod normal, ar trebui să fie
o dată la doi sau trei ani, în funcţie de numărul de nevi. Pentru aproximativ
10% din populaţie, se recomandă un astfel de examen anual sau chiar mai
frecvent.
– Referindu-ne la screening, este bine ca
toate controalele să fie efectuate de acelaşi dermatolog, eventual cu
fotografii ale anumitor leziuni? AB: Urmărirea unor leziuni este utilă, mai ales
la pacienţii cu un număr mare de asemenea leziuni. În acest caz, e bine să
mergi la acelaşi cabinet, la acelaşi medic…
RHW: …Şi imaginile să fie realizate cu acelaşi
echipament, cred că e important şi acest aspect.
AB: Apoi, trebuie evaluate eventualele modificări.
Dacă ai, spre exemplu, un pacient cu 250 de leziuni, din care 50 sunt deja
înregistrate, este necesar să le compari pe acelea cu imaginile mai vechi, dar şi
să le examinezi pe celelalte 200, clinic şi cu dermatoscopul.
RHW: În spitalul nostru, la pacienţii cu risc
crescut, cu peste 200 de aşa-numiţi nevi atipici displazici, realizăm
fotografii ale întregului corp şi apoi realizăm imagini dermatoscopice, chiar şi
sute, dacă e nevoie. Procedura consumă mult timp şi cred că ar trebui să se facă
doar în centre specializate. Eu conduc o clinică pentru leziuni pigmentare şi
cred că astfel de examinări amănunţite se pot face doar în centre cu înaltă
specializare.
în centre cu înaltă
specializare.
– În Austria, o astfel de examinare este
acoperită de asigurări?
RHW: Nu, nu chiar… Dar există un buget al
spitalului şi, astfel, pentru pacient e gratuit.
– Aţi spus mai devreme că un dermatoscop nu
este prea scump. Cât costă unul? Şi apoi există şi versiuni mai noi ale acestor
dispozitive?
AB: Costul, în Germania, variază între cinci
sute şi o mie de euro, iar calitatea instrumentelor este foarte ridicată. Sunt şi
dermatoscoape la care poţi trece imediat de la lumina polarizată la cea
nepolarizată, astfel că le poţi utiliza în cele două moduri în aceeaşi secundă.
E util pentru examinarea vascularizaţiei sau a unor caracteristici speciale. Să
cheltuieşti o mie de euro ca să salvezi vieţi… Cred că e ok.
– Preţul se acoperă prin consultaţii?
AB: În Germania, numai în sistemul privat, nu la
pacienţii asiguraţi la stat. Dar facem această examinare tuturor pacienţilor.
– O vedeţi ca pe o datorie, de a examina
astfel toţi pacienţii?
AB: Eu da, dar nu toţi medicii gândesc la fel.
RHW: Da, însă oricum nu putem face o examinare fără
dermatoscop. Mai ales dacă vorbim despre cancer cutanat. Referindu-ne la
dispozitive, există şi modele digitale – un computer la care se conectează o
cameră video, dar preţurile pot ajunge şi la 20.000 de euro, chiar 30.000
pentru un aparat care poate realiza fotografii ale întregului corp.
– Apropo de tehnologie, există în prezent şi
dermatoscoape portabile ce se pot ataşa unui telefon mobil inteligent. Apoi, ce
rol joacă microscopia confocală în examinarea unor leziuni cutanate potenţial
maligne?
AB: Tehnologia mobilă e chiar fascinantă. Poţi
face o fotografie, să zicem, în timpul acestui interviu şi o poţi trimite unui
specialist, oriunde în lume, printr-un simplu e-mail, cerând o a doua opinie.
– Şi merge aşa? Se poate pune un diagnostic
potenţial?
[Amândoi]: Da, este posibil.
 RHW: Dacă imaginile obţinute au o bună calitate,
diagnosticul este uşor de pus. Şi deja facem asta, în cadrul unei colaborări pe
care o avem cu medicii de familie. Cred că teledermatoscopia se va dezvolta şi
mai mult.
RHW: Dacă imaginile obţinute au o bună calitate,
diagnosticul este uşor de pus. Şi deja facem asta, în cadrul unei colaborări pe
care o avem cu medicii de familie. Cred că teledermatoscopia se va dezvolta şi
mai mult.– Îi încurajaţi pe medicii de familie să
practice dermatoscopia?
RHW: Încercăm, dar nu e aşa de simplu, pentru că
nu toţi dermatologii sunt de acord.
– De ce?
RHW: Tradiţional, medicul
de familie trimite pacientul la dermatolog. În cazul dermatoscopiei,
fotografiile ajung direct la spital.
– Şi credeţi că
lucrurile vor evolua în această direcţie?
RHW: Da, în Olanda există
deja un astfel de serviciu.
– Vă întrebasem şi
despre microscopia confocală…
RHW: Da, microscopul
confocal are o putere de magnificare mult mai bună. Mie îmi place dispozitivul,
dar este foarte scump, ajunge pe la 80.000 de euro. Eu îl folosesc de rutină,
în special în leziunile dificile ale feţei. Este de mare folos, pentru că poate
vizualiza o singură celulă şi creşte acurateţea diagnosticului. Există însă şi
dezavantaje: necesită mult timp şi e mai dificil de manevrat. De curând, au
dezvoltat şi un sistem mobil, care reduce timpul de examinare şi poate fi
folosit de rutină.
AB: Putem face o comparaţie
cu începuturile dermatoscopiei. Instrumentele erau foarte mari şi extrem de
scumpe. Sper că, în viitor, şi microscopul confocal se va miniaturiza. Pentru că
este de foarte mare folos în leziunile de la nivelul feţei, pentru a deosebi
tumorile maligne de cele benigne.
– Cât de
importante sunt programele de screening pentru melanom?
AB: Din 2008, în
Germania, există un program naţional de screening, pentru toată populaţia – şi
participă cam 30–35% din locuitori. Programul a dus la scăderea mortalităţii
prin melanom cu până la 50%, în unele regiuni, ceea ce îi demonstrează eficienţa.
Vom vedea tendinţele în trei-cinci ani. În anii din urmă, s-a înregistrat un
număr tot mai mare de cancere cutanate, dar cazurile de melanom sunt în faze
mai puţin avansate decât înainte. Ca medic, poate că nu pot salva o viaţă, dar
o pot prelungi. Şi prelungim numeroase vieţi.
 RHW: Aş spune că, prin
campaniile de screening, se face şi educaţie, astfel că şi pacienţii care nu
participă direct la screening îşi vor privi cu atenţie leziunile cutanate.
Educaţia este foarte importantă, iar noi avem programe în acest sens în şcoli şi
grădiniţe. Prevenţia primară trebuie începută precoce.
RHW: Aş spune că, prin
campaniile de screening, se face şi educaţie, astfel că şi pacienţii care nu
participă direct la screening îşi vor privi cu atenţie leziunile cutanate.
Educaţia este foarte importantă, iar noi avem programe în acest sens în şcoli şi
grădiniţe. Prevenţia primară trebuie începută precoce.
– V-am adresat
această întrebare pentru că aici, în România, subiectul este discutat doar când
se desfăşoară câte o campanie, de Ziua europeană a melanomului, de exemplu. Dar
înţeleg de la dv. că ar trebui să fie un program continuu.
RHW: Desigur. E bine să
existe campanii precum Ziua europeană a melanomului, dar e nevoie de un program
permanent. Şi e esenţială educaţia din şcoli. Ca adult, nu-ţi mai poţi schimba
pielea, dar îi putem învăţa pe copii să nu stea în soare la amiază fără a se
proteja.
– Sunteţi unul
dintre fondatorii Societăţii Internaţionale de Dermatoscopie (IDS). Era nevoie
de o asemenea organizaţie, focalizată strict pe o metodă de diagnostic?
RHW: Acum aproape zece
ani, când am înfiinţat IDS, exista deja un grup de lucru, în cadrul societăţii
de dermatologie. Este bine că ne-am organizat astfel, deoarece putem colabora
mai bine. Nu există cotizaţii şi, dincolo de reuniunile noastre şi de cursuri
precum acesta de la Bucureşti, avem şi o platformă online unde discutăm
cazurile cu care ne confruntăm şi sunt numeroşi experţi gata oricând să-şi
ajute colegii. Avem acum peste 6.000 de membri şi lucrul acesta ne ajută
inclusiv în realizarea unor studii ample, pe nişte patologii mai rare. IDS se
dezvoltă continuu şi, în ultimii ani, a căpătat o mai mare amploare şi în SUA.
AB: În cabinetul meu,
unul din doi pacienţi este examinat cu dermatoscopul. Asta înseamnă că trebuie
să fiu bine pregătit şi informat. Şi asta se aplică oricărui medic dermatolog.
Avem, deci, nevoie de o societate care să asigure o pregătire de calitate şi să
organizeze cercetări valoroase. Acesta este rolul IDS.
RHW: Ne aflăm în strânsă
legătură şi cu societăţile de dermatologie. Organizăm sesiuni de dermatoscopie
la reuniunile europeană şi americană de dermatologie, deci nu vorbim de vreo
„disidenţă“, ci de o supraspecializare în cadrul specialităţii.
– Mă întrebam…
Aveţi programe de screening eficiente, dar ce se întâmplă după aceea? Cât de
important este să existe şi dermatopatologi bine pregătiţi?
[Amândoi]:
E foarte important!
RHW: Trebuie spus că până
la 95% din toate specimenele recoltate sunt uşor de diagnosticat. Pentru restul
de 5% e nevoie de un dermatopatolog foarte bun, unul cu care să poţi discuta
cazurile, căruia să-i poţi trimite imaginile şi care să poată efectua secţiuni
suplimentare. Şi mai poţi, cumva, să „educi“ dermatopatologul cu care
colaborezi direct, făcând apel, în anumite cazuri, la centre specializate,
ajutându-l astfel să se perfecţioneze.
AB: Discutăm mult cu
dermatopatologii şi facem schimb de imagini. Noi avem imaginile dermatoscopice,
pe care le corelăm cu cele histopatologice. Dezbaterile care rezultă sunt
extrem de utile pentru ambele părţi. Dermatoscopul îţi furnizează o imagine
bidimensională, de suprafaţă, în vreme ce histopatologia obţine imagini – tot
bidimensionale, dar din profunzime. Combinându-le, rezultatul e mult mai bun.
Nu doar pentru medici, ci şi pentru pacient.
RHW: Este indicat, de
altfel, ca în fiecare ţară să existe un centru de excelenţă, care să şi impună
standardele, ghidurile de practică. E bine să ai unde trimite un caz foarte
complicat, de exemplu cu xeroderma pigmentosum.
– Cum vă imaginaţi
viitorul dermatoscopiei?
RHW: Cred că metoda va fi
tot mai populară, şi nu doar în rândul dermatologilor, ci şi printre medicii de
familie. Şi cred că vor apărea echipamente care să ajute chiar la formularea
unui diagnostic „automat“. Ele există deja şi probabil că vor fi
comercializate. Dar, cine ştie, poate că peste zece ani nu vom mai avea nevoie
de dermatoscopie, dacă va apărea o metodă mai bună. Nu cred că va fi aşa, dar
am putea să ajungem să punem diagnostice pe baza testelor genetice.
AB: Probabil că
dermatoscopul se va impune tot mai mult ca instrument diagnostic larg utilizat.
Poate că, peste zece ani, vom avea şi un microscop laser, portabil.
– Un mesaj
pentru medicii români?
AB: Dermatoscopia: învăţaţi-o
şi utilizaţi-o!
RHW: Vrea să adaug – şi vă
rog să nu eliminaţi această parte – că acest curs a fost organizat perfect, iar
prof. dr. Olga Simionescu a realizat nişte prezentări foarte bune, programul
educaţional a fost unul deosebit. Ne-am bucurat foarte mult să fim prezenţi
aici, la Bucureşti.
– Dermatoscopia este o tehnică foarte larg
folosită în prezent, în întreaga lume. Practic, a redevenit cunoscută la
începutul anilor 2000. În România însă, a început să fie utilizată frecvent cam
din 2007–2008. Cursul pe care l-am organizat la Spitalul Clinic Colentina a
fost unul de  dermatoscopie avansată, nu pentru începător, şi toţi participanţii
practicau deja dermatoscopia. Şi au fost medici din toată ţara – specialişti,
primari şi rezidenţi de an mare. Practic, dermatoscopia este obligatorie pentru
examenul de medic specialist, este una dintre cele trei probe pe care
rezidentul dermatolog trebuie să le promoveze, pentru a deveni specialist. Nu
sunt multe cursuri organizate în România, în această zonă de expertiză, de
supraspecialitate, de nişă. Despre beneficiile dermatoscopiei, aş spune doar că
programele de prevenţie a cancerului de piele – în SUA, Australia, Europa de
Vest – au făcut ca, deşi numărul de melanoame este în continuă creştere,
indicele cu care acestea sunt depistate să fie din ce în ce mai mic. Practic,
vorbim despre un hiatus între indicii de depistare din România şi cel din SUA,
Australia şi vestul Europei; la noi, un pacient vine rareori cu Breslow sub 1
mm, în experienţa mea întâlnind chiar şi pacienţi cu Breslow de 14 mm, în timp
ce în SUA vin rar cu Breslow peste 1 mm.
dermatoscopie avansată, nu pentru începător, şi toţi participanţii
practicau deja dermatoscopia. Şi au fost medici din toată ţara – specialişti,
primari şi rezidenţi de an mare. Practic, dermatoscopia este obligatorie pentru
examenul de medic specialist, este una dintre cele trei probe pe care
rezidentul dermatolog trebuie să le promoveze, pentru a deveni specialist. Nu
sunt multe cursuri organizate în România, în această zonă de expertiză, de
supraspecialitate, de nişă. Despre beneficiile dermatoscopiei, aş spune doar că
programele de prevenţie a cancerului de piele – în SUA, Australia, Europa de
Vest – au făcut ca, deşi numărul de melanoame este în continuă creştere,
indicele cu care acestea sunt depistate să fie din ce în ce mai mic. Practic,
vorbim despre un hiatus între indicii de depistare din România şi cel din SUA,
Australia şi vestul Europei; la noi, un pacient vine rareori cu Breslow sub 1
mm, în experienţa mea întâlnind chiar şi pacienţi cu Breslow de 14 mm, în timp
ce în SUA vin rar cu Breslow peste 1 mm.
– În România, în
afară de campaniile legate de Ziua europeană a melanomului, nu am ştiinţă de
existenţa unor acţiuni sistematice de screening pentru melanom.
– Aveţi dreptate, nu există acţiuni
sistematice, din păcate, ci sporadice. Profilaxia ar trebui începută de la
medicul de familie, care ar trebui să aibă noţiuni clare şi actualizate asupra
recomandărilor pe care trebuie să le facă persoanelor înscrise pe listele lor.
Medicul de familie, în Australia, de exemplu, face dermatoscopie şi practică
chiar şi excizia nevilor.
– Există la noi
legături între Societatea Română de Dermatologie şi medicii de familie?
– Prea puţine, din păcate. E loc de mai
bine. Mai ales că melanomul cutanat este o afecţiune cu puternic determinism
genetic şi cu factori imunologici de declanşare şi, în orice etapă a diagnosticului,
necesită o abordare multidisciplinară: anatomopatolog, dermatopatolog, oncolog,
medic de familie, chirurg generalist, chirurg oncolog, medic radioterapeut şi,
desigur, dermatolog.
– În ce măsură
este utilizată dermatoscopia, în practica dermatologică de zi cu zi, în
România?
– Dermatoscoapele nu sunt scumpe, cele
portabile sunt foarte ieftine. Scumpe sunt dermatoscoapele cu software pentru
înregistrare şi cartare, care utilizează camere video, nu aparatele clasice. Se
poate crede greşit că un dermatoscop portabil digital foarte scump, de 30.000
de euro, ar pune diagnosticul. Exclusiv medicul este acela care pune
diagnostice. În ce priveşte utilizarea metodei, cam toţi tinerii o practică. Aş
estima că 80% din dermatologii români fac dermatoscopie.
– Progresul
tehnologiei a făcut să apară inclusiv dispozitive dermatoscopice ataşabile la
telefonul mobil. Sunt recomandate? Ce implicaţii ar putea avea, pe termen lung?
– Eu prefer dispozitivele portabile; cu
substanţe de imersie de calitate şi cu camere digitale de calitate, rezultatele
sunt foarte bune, iar costurile nu sunt mari. Imaginile obţinute sunt foarte
bune, pot fi şi publicate; de altfel, eu fac multă cercetare în dermatoscopie.
Sigur, au apărut tot felul de oferte – inclusiv dispozitivele ataşabile la
telefoane mobile; rezidenţii preferă acest sistem, la noi. Nu am nimic împotrivă,
dar eu utilizez echipamente profesionale. Interesant, şi pacienţii pot utiliza
aceste echipamente mobile şi îşi pot ţine sub observaţie leziunile cu probleme.
– În măsura în
care şi medicii români sunt tot mai interesaţi de dermatoscopie, există
posibilitatea de a iniţia un program de screening pentru melanom, în ţara
noastră, implicând Ministerul Sănătăţii?
– Posibilităţi există, totul este să găsim uşi
deschise.
– Dar există iniţiative
în acest sens, din partea medicilor dermatologi?
– Societatea Română de Dermatologie s-a
implicat, cu ocazia Zilei europene a melanomului, în screeningul cancerului de
piele, prin voluntariat, dar fără vreo rambursare din sistemul public. Părerea
mea este însă că medicii dermatologi lucrează foarte mult în anonimat. Din
resurse proprii – cam toţi îşi cumpără singuri dermatoscoapele – şi salvează
multe vieţi. Nu există însă un program consolidat.
– Mă gândeam că,
în prezent, există şi medicamente biologice, foarte costisitoare…
– Aveţi dreptate, este vorba de vemurafenib,
pentru melanomul metastatic. Recent, a apărut un produs şi pentru carcinomul
bazocelular metastatic. Sigur, carcinomul bazocelular determină foarte rar
metastaze, diseminările la distanţă sunt la 0,0057%, faţă de melanom, unde
metastazele limfohematogene apar rapid. Există preocupări, ale firmelor, dar
pentru melanomul terminal, în niciun caz pentru prevenţie.
– Economic, ar
fi mai logic şi mai puţin costisitor un program de screening decât unul de
tratament al cazurilor avansate.
– Aceasta este şi părerea mea şi ne propunem
categoric, pentru anii ce vin, să facem mai multe pentru depistarea melanomului
în stadii precoce şi pentru creşterea impactului dermatoscopiei. Tehnica este
foarte simplă şi, în plus, o poţi practica şi după un curs de trei ore. O
experienţă mai aprofundată te ajută să afli inclusiv indicele Breslow, grosimea
tumorală.
– Ce risc are
populaţia României pentru apariţia melanomului? Există statistici clare? Sigur,
e clar că riscul e mai scăzut decât în ţările scandinave, de exemplu…
– Românii se încadrează în tipul III de
piele – pigmentare constituţională moderată, în timp ce scandinavii şi chiar şi
americanii sunt în tipurile I şi II, melanocompromise. Cu cât o piele are mai
multă melanină, cu atât acţionează ca un cromofor şi protejează împotriva radiaţiei
ultraviolete agresive – predominant de tip A, dar nu exclusiv, şi tipul B a
fost incriminat recent. Interesant e că factorii de risc pentru cancerul
cutanat sunt astăzi cunoscuţi şi sunt aceiaşi pentru orice tip III de piele.
Este vorba de un background genetic cu trei gene dominante consacrate, din care
CDKN2A este cea mai cunoscută.
– Există date
privind prevalenţa melanomului în România?
– Nu. Şi vă spun şi de ce: standardul de
diagnostic este examenul histopatologic, iar acesta nu este unificat, nu există
un registru naţional de cancer cutanat. Actualmente, încercăm să facem un
registru naţional de psoriazis, tot prin firmele care produc medicamentele
biologice.
– Este specific,
pentru pacienţii români, să ajungă la medic în stadii avansate?
– Da. În Franţa, de pildă, există o discuţie
dacă să introducă în registrul lor naţional de melanom aşa-numitul melanom
intraepidermic şi melanomul in situ. La noi nu prea vezi decât melanoame
invazive şi atunci lupta se dă pentru Breslow sub 1 mm, care înseamnă supravieţuire.
– Intenţionaţi să
organizaţi şi alte asemenea cursuri de dermatoscopie pe viitor?
– Am
organizat unul şi anul trecut, prin Universitatea de Medicină şi Farmacie
„Carol Davila“. Voi încerca să organizez în continuare. Poate că nu voi reuşi
chiar în fiecare an, dar măcar la doi ani, pentru că este foarte mult de muncă
la organizarea unui astfel de program. Cred însă că e mult mai important ca
fiecare să practice o medicină corectă, după standarde, decât să îţi pui
problema dacă e greu sau uşor de organizat. Nu vom aştepta niciodată să primim
programe gata făcute, trebuie să le construim.
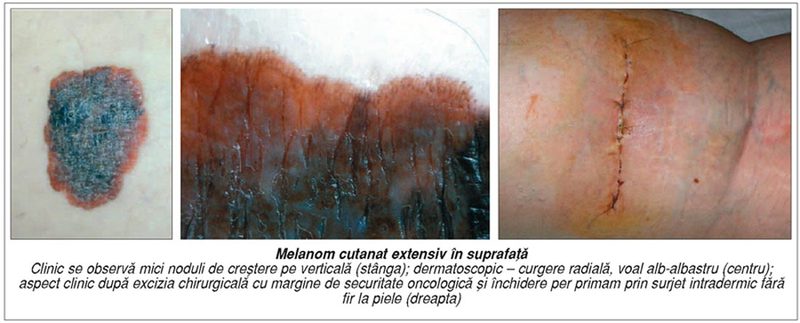
 – Aţi venit la Bucureşti pentru a susţine un
curs de dermatoscopie pentru medicii români. Este important, pentru
dermatologi, să cunoască această metodă?
– Aţi venit la Bucureşti pentru a susţine un
curs de dermatoscopie pentru medicii români. Este important, pentru
dermatologi, să cunoască această metodă? sau această metodă se învaţă în orice
clinică, în timpul rezidenţiatului?
sau această metodă se învaţă în orice
clinică, în timpul rezidenţiatului? AB: Problema o reprezintă timpul. Pacienţii se
programează pentru o anume leziune, care îi îngrijorează. La examinare, îi
întrebăm când au făcut ultimul examen complet. În mod normal, ar trebui să fie
o dată la doi sau trei ani, în funcţie de numărul de nevi. Pentru aproximativ
10% din populaţie, se recomandă un astfel de examen anual sau chiar mai
frecvent.
AB: Problema o reprezintă timpul. Pacienţii se
programează pentru o anume leziune, care îi îngrijorează. La examinare, îi
întrebăm când au făcut ultimul examen complet. În mod normal, ar trebui să fie
o dată la doi sau trei ani, în funcţie de numărul de nevi. Pentru aproximativ
10% din populaţie, se recomandă un astfel de examen anual sau chiar mai
frecvent. în centre cu înaltă
specializare.
în centre cu înaltă
specializare. RHW: Dacă imaginile obţinute au o bună calitate,
diagnosticul este uşor de pus. Şi deja facem asta, în cadrul unei colaborări pe
care o avem cu medicii de familie. Cred că teledermatoscopia se va dezvolta şi
mai mult.
RHW: Dacă imaginile obţinute au o bună calitate,
diagnosticul este uşor de pus. Şi deja facem asta, în cadrul unei colaborări pe
care o avem cu medicii de familie. Cred că teledermatoscopia se va dezvolta şi
mai mult. RHW: Aş spune că, prin
campaniile de screening, se face şi educaţie, astfel că şi pacienţii care nu
participă direct la screening îşi vor privi cu atenţie leziunile cutanate.
Educaţia este foarte importantă, iar noi avem programe în acest sens în şcoli şi
grădiniţe. Prevenţia primară trebuie începută precoce.
RHW: Aş spune că, prin
campaniile de screening, se face şi educaţie, astfel că şi pacienţii care nu
participă direct la screening îşi vor privi cu atenţie leziunile cutanate.
Educaţia este foarte importantă, iar noi avem programe în acest sens în şcoli şi
grădiniţe. Prevenţia primară trebuie începută precoce. dermatoscopie avansată, nu pentru începător, şi toţi participanţii
practicau deja dermatoscopia. Şi au fost medici din toată ţara – specialişti,
primari şi rezidenţi de an mare. Practic, dermatoscopia este obligatorie pentru
examenul de medic specialist, este una dintre cele trei probe pe care
rezidentul dermatolog trebuie să le promoveze, pentru a deveni specialist. Nu
sunt multe cursuri organizate în România, în această zonă de expertiză, de
supraspecialitate, de nişă. Despre beneficiile dermatoscopiei, aş spune doar că
programele de prevenţie a cancerului de piele – în SUA, Australia, Europa de
Vest – au făcut ca, deşi numărul de melanoame este în continuă creştere,
indicele cu care acestea sunt depistate să fie din ce în ce mai mic. Practic,
vorbim despre un hiatus între indicii de depistare din România şi cel din SUA,
Australia şi vestul Europei; la noi, un pacient vine rareori cu Breslow sub 1
mm, în experienţa mea întâlnind chiar şi pacienţi cu Breslow de 14 mm, în timp
ce în SUA vin rar cu Breslow peste 1 mm.
dermatoscopie avansată, nu pentru începător, şi toţi participanţii
practicau deja dermatoscopia. Şi au fost medici din toată ţara – specialişti,
primari şi rezidenţi de an mare. Practic, dermatoscopia este obligatorie pentru
examenul de medic specialist, este una dintre cele trei probe pe care
rezidentul dermatolog trebuie să le promoveze, pentru a deveni specialist. Nu
sunt multe cursuri organizate în România, în această zonă de expertiză, de
supraspecialitate, de nişă. Despre beneficiile dermatoscopiei, aş spune doar că
programele de prevenţie a cancerului de piele – în SUA, Australia, Europa de
Vest – au făcut ca, deşi numărul de melanoame este în continuă creştere,
indicele cu care acestea sunt depistate să fie din ce în ce mai mic. Practic,
vorbim despre un hiatus între indicii de depistare din România şi cel din SUA,
Australia şi vestul Europei; la noi, un pacient vine rareori cu Breslow sub 1
mm, în experienţa mea întâlnind chiar şi pacienţi cu Breslow de 14 mm, în timp
ce în SUA vin rar cu Breslow peste 1 mm.