A
venit vara, anotimpul în care foarte mulţi oameni caută prilej de relaxare. Staţiunile
de vacanţă şi ştrandurile sunt „asaltate“ cu mult entuziasm de clientela de
toate vârstele. Cuprinşi de extazul distracţiei, mulţi ignoră panourile cu
instrucţiuni sau care semnalizează pericolele. Din păcate, în inima paradisului
pot apărea evenimente dramatice, mari nenorociri. Ne referim în mod special la
traumatismele vertebro-medulare cervicale survenite la amatorii de senzaţii
tari, care sar în apă „în cap“ de la înălţimi mai mari.
La contactul cu apa, victimele suferă
fracturi de coloană cervicală cu deplasarea fragmentelor şi producerea unei
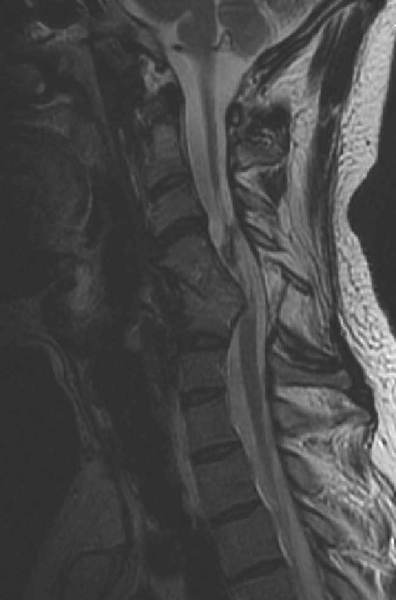
dilacerări a măduvei cervicale, pierzând controlul motor al tuturor membrelor. Fenomenele sunt mult mai complexe. Secţiunea
medulară totală (v. IRM alăturat)
determină tulburări cu atât mai grave cu cât nivelul leziunii este mai înalt.
Secţiunea măduvei spinării superioară segmentului C3 cauzează moartea în urma
paraliziei respiratorii. Secţiunile medulare situate sub C5 permit supravieţuirea,
însă evoluţia este tragică. Timp de aproximativ trei săptămâni (faza de şoc
medular), pacientul are tetraplegie flască (abolirea mişcărilor voluntare şi a
reflexelor în toate membrele), îşi pierde reflexele somatice şi vegetative (nu
mai răspunde la stimuli, apar dereglări ale funcţiilor organice),
sensibilitatea sub nivelul cervical dispare (pacientul nu mai simte nimic),
apar tulburări sfincteriene (retenţie de urină şi de materii fecale, incontinenţă
urinară prin preaplin), ţesuturile încep să se degradeze prin tulburările
trofice (mai ales se produce degradarea musculaturii de pe spate şi fese, care
începe să devină vânătă şi să se descompună, aceste „escare“ fiind cauzate de
slaba irigare a ţesuturilor). În faza a doua (de automatism medular) reapare
activitatea reflexă sublezional (reinstalarea reflexelor vegetative medulare),
iar pacientul sau familia lui au deodată speranţe... însă inutile. Simptomatic,
apare tetraplegia spastică (deficit motor însoţit de contractura muşchilor în
toate membrele), pacientul nu mai simte durerea (anestezie) în teritoriul
sublezional, este extrem de sensibil la orice atingere în zonele declanşatoare
de reflexe somatice (exacerbarea reflexelor osteotendinoase), muşchii stau
încordaţi (hipertonie musculară). Practic, pacientul este pierdut la propriu,
viaţa lui se va rezuma la statul în pat şi în cărucior, fiind total paralizat.
În fiecare an avem astfel de cazuri în clinica de neurochirurgie a Spitalului
„Bagdasar-Arseni“.
Tratamentul
este doar parţial şi se rezumă la fixarea vertebrelor, însă partea de ţesut
nervos distrus nu se mai poate reface vreodată. Până la momentul actual nu s-a
găsit un remediu la această problemă. Încercările de tratare cu celule stem nu
au dat rezultatele aşteptate: s-a reuşit cel mult ca pacientul să aibă o mişcare
discretă a extremităţii mâinii. Comparativ cu situaţia de paralizie totală,
aceasta este un progres, însă nu cu implicaţii semnificative asupra funcţionalităţii
şi calităţii vieţii pacientului. Victima devine un element scos din circuit, o
povară pentru societate, pentru familie dar, mai ales, pentru sine, şi mulţi
sunt cei care-şi doresc să se sinucidă.
Într-o zi am primit vizita unui domn
disperat, cu statut social foarte înalt. Copilul său fusese în Mexic în vacanţă
într-o cunoscută staţiune. A sărit de pe trambulină în apă plin de entuziasm şi
a aterizat într-un coşmar de neînchipuit: a plonjat greşit, şi-a rupt coloana
cervicală şi a devenit un paralizat complet. Încercările de tratare în stăinătate
nu au oferit şanse suplimentare. După faza de negare, de încercare activă a
soluţionării situaţiei, atât pacientul, cât şi familia lui acceptă realitatea
extrem de tristă şi cad în depresie. Viaţa lor nu va mai fi niciodată ca înainte.
Copilul a devenit o povară pentru familie şi pentru societate. Celebrul actor
Christopher Reeve (1952–2004), care a interpretat rolul lui Superman, a avut o
soartă similară. În 1995 a devenit tetraplegic în urma unui accident petrecut la un concurs de echitaţie în
Virginia. Toate eforturile medicale şi susţinerea financiară au fost inutile.
Un alt caz destul de recent este al unui fotbalist român care activa în străinătate
şi a fost accidentat în cursul unui antrenament. Cu toate eforturile medicinii
europene, după un an progresele au fost minore şi fără impact în revenirea lui
funcţională.
North1 menţionează schimbările psihologice şi
sociale care apar în leziunile grave ale măduvei spinării: schimbări însemnate
ale imaginii corpului, ce pot cauza traume psihologice semnificative; durerea
continuă, asociată cu depresia; suicid – rata printre persoanele cu leziuni
vertebro-medulare ar fi mai mare de patru-cinci ori decât ratele sinuciderilor
în funcţie de vârstă, sex, rasă pentru populaţia generală; stres în familie –
nivelul acestuia la partenerii persoanelor bolnave este comparabil cu cele al
pacienţilor; izolarea socială – cu efecte nefaste
asupra stării emoţionale; pierderea vieţii profesionale; tulburări ale somnului, alimentaţiei etc. Dacă
accidentarea este percepută ca fiind cauzată de forţe dincolo de controlul
individual, pot apărea sentimente de furie şi neajutorare. În schimb, dacă
individul consideră că el însuşi a cauzat accidentarea, furia poate fi direcţionată
în interior, rezultând în depresie. S-a presupus că autoînvinovăţirea este
adaptativă şi conduce, în prima fază a tratamentului recuperativ, la un mai bun
efect. Totuşi, s-a constatat că efectele pe termen lung nu sunt influenţate de
faptul că pacienţii se percep ca fiind responsabili pentru accidentarea lor2.
Natura
umană are limitele ei, la fel şi medicina actuală. În consecinţă, „tratamentul“
fundamental este prevenţia. Cum
putem preveni pericolele care pot apărea în activităţile distractive? Prin
organizarea de sesiuni educative în şcoală, prin mai ample acţiuni, în spaţiile
de distracţie şi staţiunile de vacanţă, de promovare a comportamentului sigur.
Fiecare om trebuie să fie conştient, în foarte multe activităţi, că anumite măsuri
de securitate sunt necesare.
1North NT. The psychological effects of
spinal cord injury: a review. Spinal Cord. 1999 Oct;37(10):671-9
2Brown K, Bell MH, Maynard C, Richardson W,
Wagner GS. Attribution of responsibility for injury and long-term outcome of
patients with paralytic spinal cord trauma. Spinal Cord. 1999 Sep;37(9):653-7