Proteinoza alveolară pulmonară (PAP) este o
afecţiune rară şi a fost descrisă pentru prima dată în 1958. Această afecţiune
se caracterizează prin acumularea de material fosfolipoproteic, PAS-pozitiv, în
spaţiile alveolare. Proteinoza alveolară poate fi idiopatică sau secundară altor
stări patologice (imunodepresie, afecţiuni hematologice maligne, silicoză sau,
mai rar, pneumopatii interstiţiale difuze). Boala poate rămâne asimptomatică
sau cu simptome minime timp de mai mulţi ani, dar, în cursul timpului, se poate
complica prin infecţii pulmonare. Se întâlneşte predominant la bărbaţi (în
vârstă de 20–50 ani), dar a fost observată şi la copii.
Imaginea radiologică şi simptomatologia
clinică nu sunt specifice. Pacienţii prezintă de obicei dispnee progresivă,
febră moderată, tuse minim productivă sau oboseală. Proteinoza alveolară
nediagnosticată duce în final la insuficienţă respiratorie.
Lavajul bronhoalveolar (LBA) este esenţial
în managementul acestei boli. În primul rând, LBA asigură uşor diagnosticul; în
al doilea rând, permite urmărirea corectă a pacientului, în timp ce markerii
radiologici şi clinici nu au specificitate; în final, LBA reprezintă o abordare
terapeutică remarcabilă a acestei afecţiuni.
Valoarea
diagnostică a LBA, comparativ cu analiza sputei, biopsia transbronşică sau
biopsia pulmonară deschisă, este acum pe deplin stabilită. Acest lucru se
datorează faptului că proteinoza alveolară este o afecţiune intraalveolară,
iar LBA segmental acoperă un câmp pulmonar distal mai mare decât biopsia
transbronşică (de multe ori neconcludentă).
Aspectul
macroscopic al materialului recuperat, după instilarea a 100–250 ml de ser
fiziologic, evident lactescent, permite unui bronholog cu experienţă să
stabilească un prim diagnostic de suspiciune încă din timpul aspirării
lichidului de spălare.
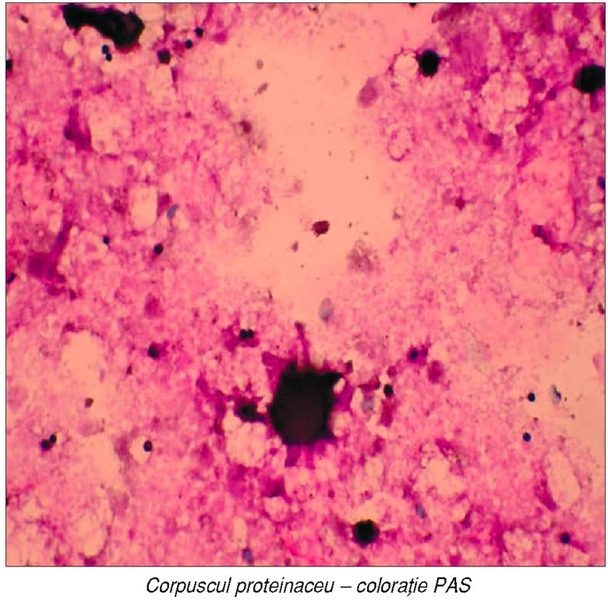
În microscopia optică se identifică numeroase
debriuri celulare şi corpusculi acelulari PAS-pozitivi. Alături de coloraţiile
obişnuite (MGG şi PAS), se recomandă şi coloraţii speciale: Gomori-Grocott,
Gram-Weigert sau Ziehl-Neelsen, în vederea identificării unor posibili agenţi
infecţioşi.
se recomandă şi coloraţii speciale: Gomori-Grocott,
Gram-Weigert sau Ziehl-Neelsen, în vederea identificării unor posibili agenţi
infecţioşi.
În citologia diferenţială, se observă o creştere
a numărului de limfocite, ce exprimă markeri de activare (HLA-DR, IL-2), cu o uşoară
creştere a raportului limfocitelor T CD4/CD8; frecvent, apar şi plasmocite.
În proteinoza alveolară, se foloseşte aşa-numitul
lavaj bronhoalveolar „mare“, în scop terapeutic, introdus în 1960. Astfel, se
spală plămânul (sau un segment pulmonar), sub narcoză totală, cu până la 30 l
de ser fiziologic. Prin spălarea şi îndepărtarea fosfolipoproteinelor
depozitate, prognoza acestei afecţiuni este esenţial îmbunătăţită. Mai mult de
25% din pacienţi prezintă o remisie de lungă durată după un singur lavaj
terapeutic.
În concluzie, se poate afirma că
lavajul bronhoalveolar este metoda optimă de diagnostic („method of choice“) în proteinoza alveolară, evitându-se astfel o
procedură invazivă pentru confirmarea acestei afecţiuni.
 se recomandă şi coloraţii speciale: Gomori-Grocott,
Gram-Weigert sau Ziehl-Neelsen, în vederea identificării unor posibili agenţi
infecţioşi.
se recomandă şi coloraţii speciale: Gomori-Grocott,
Gram-Weigert sau Ziehl-Neelsen, în vederea identificării unor posibili agenţi
infecţioşi.