Diformităţile
femurului proximal la copiii cu osteogeneză imperfectă (OI) variază în funcţie
de forma clinică a bolii. Cu cât rezistenţa osoasă este mai redusă, cu atât
cercul vicios deformare–fractură–consolidare vicioasă este mai prezent şi, cu
atât mai mult, deviaţia în plan coronal, de var/valg, este însoţită de
distorsiuni severe ce interesează regiunile intertrohanteriană,
subtrohanteriană şi chiar colul femural.
În rândul pacienţilor cu OI aflaţi în
evidenţa clinicii noastre, proporţia celor care au prezentat deviaţii în plan
coronal la nivelul extremităţii proximale a femurului a fost de 21%, cei mai
mulţi având tipul III de boală şi, mai rar, tipurile IV şi I. Deviaţia în var
este mai frecventă (8,8%) decât cea în valg (6,8%). Distorsiunile severe ale
femurului proximal, care pot însoţi deviaţiile în var/valg, au fost întâlnite
la 5 pacienţi (6 şolduri), toţi cu tipul III de OI. Odată cu restabilirea
configuraţiei diafizare, fie cu tijă Sheffield, fie cu Fassier-Duval, este
indicat să se corecteze şi varul/valgul, dar şi toate distorsiunile prezente.
În
literatură, au fost descrise mai multe tehnici pentru corectarea acestor
diformităţi. Iniţial, au fost utilizate tehnici clasice, constând în osteotomii
intertrohanteriene şi fixare internă cu plăci şi şuruburi, cuie-placă, broşe
etc., dar toate aceste metode s-au dovedit nesatisfăcătoare şi actualmente nu
se mai folosesc. În 1988, pentru prima dată, Finidori comunică un procedeu de
corecţie a diformităţii de tip coxa vara
pe tijă telescopică, trecând tija retrograd prin corticala laterală a femurului
proximal, fiind exteriorizată la baza colului femural. În 2003, Fassier
asociază tehnica lui Finidori cu sinteza Wagner, care constă în fixarea
osteotomiei cu două broşe trecute prin colul femural. Cele două broşe sunt
ulterior mulate la diafiză şi fixate la aceasta prin cerclaj cu două sârme.
Fassier adaugă rezecţia unui fragment osos triunghiular din femurul distal
pentru a asigura un plus de stabilitate. Recent, a fost conceput şi introdus un
sistem format dintr-o placă şi şuruburi, care se asociază cu o tijă
centromedulară „gap-nail“ zăvorâtă, de uz pediatric, pentru stabilitatea
implantului şi evitarea fracturilor de stres.
Tehnica
Burnei
 Din
2002, profesorul Gheorghe Burnei aplică o tehnică originală, simplă, pe care o
utilizează pentru corecţia atât a coxa
vara, cât şi a coxa valga. În
2008, a fost publicat în JAAOS (Journal of the American Academy of Orthopaedic
Surgeons) articolul Osteogenesis
imperfecta: diagnosis and treatment, în care este comunicată schema
corecţiei pentru coxa vara (1).
Această tehnică are în vedere gradul diformităţii, valoarea unghiului
col–diafiză femurală şi, în funcţie de acesta, calculează unghiul sub care se
Din
2002, profesorul Gheorghe Burnei aplică o tehnică originală, simplă, pe care o
utilizează pentru corecţia atât a coxa
vara, cât şi a coxa valga. În
2008, a fost publicat în JAAOS (Journal of the American Academy of Orthopaedic
Surgeons) articolul Osteogenesis
imperfecta: diagnosis and treatment, în care este comunicată schema
corecţiei pentru coxa vara (1).
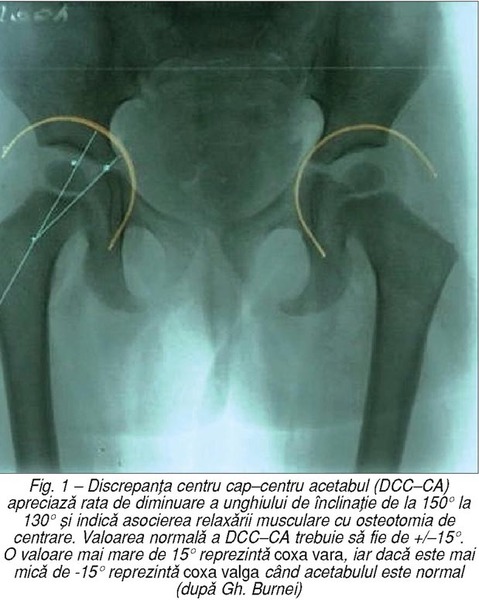
Această tehnică are în vedere gradul diformităţii, valoarea unghiului
col–diafiză femurală şi, în funcţie de acesta, calculează unghiul sub care se introduce tija centromedulară, astfel încât colul femural să formeze cu diafiza
un unghi de 130°, iar discrepanţa centru cap–centru acetabul (DCC–CA) să nu fie mai mare de 15–20° (fig. 1).
introduce tija centromedulară, astfel încât colul femural să formeze cu diafiza
un unghi de 130°, iar discrepanţa centru cap–centru acetabul (DCC–CA) să nu fie mai mare de 15–20° (fig. 1). Coxa vara a fost diagnosticată la un
unghi de înclinaţie < 120°, iar coxa
valga când unghiul de înclinaţie a fost > 150°.
Preoperator,
gradul corecţiei se stabileşte diferit pentru var (vezi fig. 2) şi pentru valg (vezi fig. 3).
Procedeul
foloseşte abordul Watson-Jones: ramul oblic al inciziei se plasează mai
posterior.
Se disociază spaţiul virtual dintre
pelvitrohanterieni şi capsula articulară (fig. 4) şi se introduce un levier.
Muşchiul croitor se dezinserează de pe spina
iliacă ventro-cranială, secţionând o porţiune din os cu ajutorul lamei de
oscilotom, iar muşchiul drept anterior se dezinserează de pe spina iliacă
ventro-caudală. Se pătrunde în interstiţiul dintre capsulă şi psoas. Se
secţionează periostul de pe faţa externă a osului coxal printr-o incizie
dispusă sub creasta iliacă şi se practică dezinserţie prin deperiostare.
Capsula articulară se secţionează transversal, hemicircumferenţial, pe
jumătatea cranială (fig. 5).
Osteotomia se efectuează subtrohanterian,
oblic ascendent dinspre lateral spre medial, în unghiul calculat pentru
corecţie. Tija se introduce oblic, anterograd prin fosa piriformă şi se
exteriorizează prin corticala externă a femurului proximal, respectând unghiul
de corecţie (fig. 6). Tija telescopică, Sheffield sau Fassier-Duval, se
introduce apoi în canalul medular diafizar, fie deschis, când deformările sunt
mari, fie minim invaziv.
Dezinserţia
prin deperiostare a pelvitrohanterienilor şi incizarea hemicircumferenţială
cranială a capsulei articulare reduc tensiunea exercitată asupra montajului şi
extremităţii proximale a femurului. Fixarea cu tija telescopică, fără alte
implanturi, este suficientă. Osteotomia oblică subtrohanteriană face ca
tranşa de secţiune proximală să se alinieze corticalei interne, scurtarea
femurului fiind sub 1 cm.
Tehnica pentru coxa valga
 Dacă există contractura şi retracţia
muşchilor adductori ai coapsei, se practică relaxare musculară medială: abord
transversal, secţionarea fasciei adductoare, a muşchilor gracilis, adductor
lung şi psoas iliac. Secţionarea hemicircumferenţială caudală a capsulei
articulare se poate face prin acest abord sau prin abordul Watson-Jones, şi
este indicată atunci când poziţionarea colului femural într-un unghi de 130°
faţă de diafiză este împiedicată de retracţia capsulei sau de un acetabul
displazic, insuficient.
Dacă există contractura şi retracţia
muşchilor adductori ai coapsei, se practică relaxare musculară medială: abord
transversal, secţionarea fasciei adductoare, a muşchilor gracilis, adductor
lung şi psoas iliac. Secţionarea hemicircumferenţială caudală a capsulei
articulare se poate face prin acest abord sau prin abordul Watson-Jones, şi
este indicată atunci când poziţionarea colului femural într-un unghi de 130°
faţă de diafiză este împiedicată de retracţia capsulei sau de un acetabul
displazic, insuficient. Prin abordul Watson-Jones se evidenţiză
vârful trohanterului mare.
Osteotomia subtrohanteriană se practică
oblic, descendent dinspre lateral spre medial, invers decât pentru coxa vara.
Tija se introduce oblic, sub un unghi calculat preoperator, corespunzător
corecţiei necesare. Punctul de inserţie este pe marele trohanter, iar
exteriorizarea tijei se va face prin corticala internă, urmându-şi apoi
traiectul centromedular în diafiză. Tranşa de secţiune proximală se aliniază
corticalei externe de această dată.
După
osteotomiile oblice, porţiunea de tijă care rămâne descoperită se va acoperi cu
auto- şi/sau alogrefoane osoase. Când tensiunea musculară a coapsei nu permite
efectuarea osteotomiei oblice, mai ales în coxa
vara, se recurge la rezecţie cuneiformă din femurul distal, cu baza dispusă
extern pentru coxa vara, respectiv
intern pentru coxa valga.
musculară a coapsei nu permite
efectuarea osteotomiei oblice, mai ales în coxa
vara, se recurge la rezecţie cuneiformă din femurul distal, cu baza dispusă
extern pentru coxa vara, respectiv
intern pentru coxa valga.
Intraoperator
putem avea surpriza că valorile unghiului de înclinaţie nu corespund celor
calculate preoperator, din cauza distorsiunilor severe de la nivelul
extremităţii proximale a femurului, chiar dacă evaluarea preoperatorie a inclus
şi examenul CT-3D (fig. 7).
În
această situaţie, chirurgul trebuie să calculeze unghiul de corecţie
intraoperator. Distorsiunile severe impun uneori asocierea osteotomiilor inter-
şi subtrohanteriană, astfel încât configuraţia femurului proximal, respectiv
unghiurile de înclinaţie şi anteversie să fie restabilite. Dacă există displazie
acetabulară, luxaţie sau subluxaţie de şold, se practică, în acelaşi timp
operator, reconstrucţie osteoartroplastică de şold, pentru a asigura
congruenţa anatomică cap femural–acetabul. În experienţa clinicii, din 51 de
pacienţi cu OI, 11 au avut deviaţii în plan coronal la nivelul femurului
proximal, trei (trei şolduri) prezentând displazie de şold asociată. Dintre
aceştia, doi (două şolduri) au fost operaţi, iar la al treilea pacient, adult,
examenele CT-3D şi IRM au scos în evidenţă aplazia acetabulului şi dispariţia
cartilajului articular, motiv pentru care nu s-a făcut intervenţia.
S-au
operat prin tehnica Burnei de corecţie a deviaţiilor în plan coronal de la
nivelul femurului proximal 5 pacienţi (7 şolduri) cu coxa vara şi 5 pacienţi (6 şolduri) cu coxa valga, toţi cu OI. Rezultatele au fost foarte bune, fără
complicaţii de tipul fracturilor de stres sau al deteriorărilor de montaj,
datorită stabilităţii câştigate prin dezinserarea pelvitrohanterienilor şi
capsulotomie. Acest procedeu are avantajul de a se putea asocia cu uşurinţă
osteotomiilor de axare de la nivelul femururilor, nefiind nevoie de implanturi
suplimentare în afara tijei centromedulare.
Discuţii
Generalităţi
Nu
există multe articole de specialitate care să dezbată problema deformărilor
femurului proximal în OI, mai frecvent coxa
vara, dar şi coxa valga, a căror
corecţie chirurgicală presupune adaptarea tehnicilor existente la un os foarte
fragil, predispus la fracturi.
 În
2006, Aarabi şi colab. publicau rezultatele unui studiu efectuat pe 283 de
pacienţi cu OI, în centrul atenţiei fiind coxa
vara (2). Concluziile autorilor au fost că, în rândul acestor pacienţi, coxa vara are prevalenţă crescută
(10,2%), fiind obligatorii reevaluările clinice şi radiologice periodice, mai
ales la pacienţii cu forme severe de boală, în special tipul III, şi la cei
care au tije centromedulare implantate în femururi (2). Prezenţa tijei
centromedulare în femur, cu atât mai mult dacă este incorect amplasată,
predispune la deformare în var a colului femural în raport cu diafiza (3, 4).
Şi pacienţii neoperaţi au această predispoziţie, din cauza fragilităţii osoase
şi a microfracturilor de la nivelul femurului proximal, coxa vara având caracter autoagravant (5).
În
2006, Aarabi şi colab. publicau rezultatele unui studiu efectuat pe 283 de
pacienţi cu OI, în centrul atenţiei fiind coxa
vara (2). Concluziile autorilor au fost că, în rândul acestor pacienţi, coxa vara are prevalenţă crescută
(10,2%), fiind obligatorii reevaluările clinice şi radiologice periodice, mai
ales la pacienţii cu forme severe de boală, în special tipul III, şi la cei
care au tije centromedulare implantate în femururi (2). Prezenţa tijei
centromedulare în femur, cu atât mai mult dacă este incorect amplasată,
predispune la deformare în var a colului femural în raport cu diafiza (3, 4).
Şi pacienţii neoperaţi au această predispoziţie, din cauza fragilităţii osoase
şi a microfracturilor de la nivelul femurului proximal, coxa vara având caracter autoagravant (5). Pentru
depistare se măsoară unghiul dintre axul colului femural şi axul diafizar şi,
dacă valoarea acestuia este mai mică de 110°, se pune diagnosticul de coxa vara (2, 5, 6). O încurbare severă
la nivelul diafizei proximale a femurului poate fi interpretată în mod eronat
pe radiografie drept coxa vara (5).
Pentru precizarea diagnosticului este utilă şi o radiografie de profil a
bazinului (7).
Clinic,
sunt prezente limitarea abducţiei şi a rotaţiei externe la nivelul şoldului
afectat şi, evident la pacienţii care merg, semnul Trendelenburg. Coxa vara potenţează deficitele
funcţionale ale pacientului cu OI, date de fragilitatea osoasă şi deformările
scheletale existente, fiind necesară corecţia chirurgicală, dificilă pe osul
osteoporotic.
Corecţia coxa vara/valga pe tijă telescopică
Finidori
propunea, în 1988, o tehnică de corecţie coxa
vara pe tija telescopică, constând în osteotomie subtrohanteriană, la
nivelul fragmentului proximal al femurului, tija fiind trecută retrograd prin
cortexul lateral şi exteriorizată la baza colului (3).
În
1999, Fassier şi Glorieux promovau tehnica lui Finidori pentru coxa vara > 90°, iar când unghiul
col–diafiză era < 90°, propuneau corecţia clasică şi fixarea internă cu un
cui-placă pediatric; acesta trebuia extras imediat după apariţia semnelor de consolidare
în focarul de osteotomie şi înlocuit cu o tijă centromedulară, existând
riscul de fractură la polul inferior al plăcii (8). În realitate, această din
urmă modalitate de sinteză pe osul osteopenic este extrem de riscantă şi
trebuie evitată (5).
 În
2003, Fassier publica un procedeu original de corecţie coxa vara la pacienţii cu OI, procedeu rezultat din îmbinarea a
două tehnici (5): tehnica lui Finidori, comunicată în 1988, de osteotomie
subtrohanteriană şi sinteză cu tijă telescopică trecută prin corticala externă
a fragmentului proximal femural şi exteriorizată la baza colului femural;
modalitatea de sinteză descrisă de Wagner în 1978, care fixa osteotomia cu două
broşe K trecute prin colul femural.
În
2003, Fassier publica un procedeu original de corecţie coxa vara la pacienţii cu OI, procedeu rezultat din îmbinarea a
două tehnici (5): tehnica lui Finidori, comunicată în 1988, de osteotomie
subtrohanteriană şi sinteză cu tijă telescopică trecută prin corticala externă
a fragmentului proximal femural şi exteriorizată la baza colului femural;
modalitatea de sinteză descrisă de Wagner în 1978, care fixa osteotomia cu două
broşe K trecute prin colul femural. Cele
două broşe sunt utile şi pentru a manevra fragmentul proximal al femurului după
osteotomie, pentru poziţionarea lui corectă. Fassier a mai adăugat un
artificiu, prin care rezecă un fragment osos triunghiular din fragmentul
femural distal, asigurând astfel o mai mare stabilitate (2, 5, 7). După
obţinerea poziţiei dorite, broşele se îndoaie şi se mulează pe diafiză, fiind
fixate la aceasta prin cerclaj cu două sârme (2, 5, 7). Pentru fixarea
centromedulară, Fassier a apelat atât la tije telescopice cu extremităţi în T,
cât şi la tijele Fassier-Duval.
În
2008, Fassier şi colab. îşi publicau rezultatele după aplicarea tehnicii
descrise de prim-autor pentru corecţia coxa
vara la pacienţii cu osteopenie, fiind analizaţi 16 copii, respectiv 18
şolduri cu OI şi trei şolduri cu displazie fibroasă, operate în perioada
1996–2005. Rata complicaţiilor a fost de 12%, fiind în legătură cu implantul.
Concluzia studiului a fost că procedeul lui Fassier asigură o corecţie
satisfăcătoare pentru coxa vara la
copiii cu osteopenie (7).
Bazat
pe tehnica lui Fassier de corecţie coxa
vara, a fost introdus recent pe piaţa medicală un implant complex, gap-nail, sub forma unui sistem
endo-exo-medular, format dintr-o placă cu şuruburi care face corp comun cu o
tijă zăvorâtă centromedulară, de uz pediatric. Acest sistem placă-tijă are o
serie de avantaje, datorită cărora poate fi o alternativă de sinteză la
pacienţii cu OI şi deformări ale femurului proximal în var/valg: este potrivit
pentru diafize cu dimensiuni reduse; risc mai mic de apariţie a fracturilor de
stres; o mai mare stabilitate a implantului în oasele fragile.
În
clinica noastră, din 2002 până în prezent, corecţia coxa vara sau coxa valga
la pacienţii cu OI s-a făcut simultan cu tehnica Sofield-Millar şi cu
implantarea tijei telescopice, după cum urmează:
1) osteotomie subtrohanteriană
oblică sau rezecţie cuneiformă;
2) dezinserţie-deperiostare a
musculaturii pelvitrohanteriene şi capsulotomie hemicircumferenţială cranială
pentru coxa vara;
3) relaxare medială musculară a
coapsei prin tenotomie a muşchilor adductor lung, gracilis şi psoas iliac în
cazurile în care apare contractura şi retracţia acestora, asociată cu
capsulotomie hemicircumferenţială caudală;
4) grefoane autogene sau alogene pe
segmentul pe care tija rămâne descoperită;
5) fixarea focarului de osteotomie de
valgizare sau varizare doar cu ajutorul tijei telescopice Sheffield, fără alte
implanturi;
6) în coxa vara, tija telescopică este introdusă prin fosa piriformă,
exteriorizată prin corticala laterală a femurului proximal, urmându-şi apoi
traiectul centromedular în fragmentul distal al femurului;
7) în coxa valga, tija se introduce prin marele trohanter şi se exteriorizează
prin corticala internă.
Concluzii
Există multiple tehnici operatorii destinate
corecţiei coxa vara/valga. Tehnica
Burnei este mai simplă, nu foloseşte
alte materiale de fixare în afară de tija telescopică şi evită toate
complicaţiile ce pot surveni ca urmare a tensiunii induse de musculatura
pelvitrohanteriană din coxa vara sau cea adductoare din coxa valga. Detensionarea
prin dezinserţie-deperiostare a pelvitrohanterienilor şi tenotomia de adductori
evită toate complicaţiile ce pot surveni ca urmare a tensiunii produse de
contractura şi retracţia acestora.
 Din
2002, profesorul Gheorghe Burnei aplică o tehnică originală, simplă, pe care o
utilizează pentru corecţia atât a coxa
vara, cât şi a coxa valga. În
2008, a fost publicat în JAAOS (Journal of the American Academy of Orthopaedic
Surgeons) articolul Osteogenesis
imperfecta: diagnosis and treatment, în care este comunicată schema
corecţiei pentru coxa vara (1).
Această tehnică are în vedere gradul diformităţii, valoarea unghiului
col–diafiză femurală şi, în funcţie de acesta, calculează unghiul sub care se
Din
2002, profesorul Gheorghe Burnei aplică o tehnică originală, simplă, pe care o
utilizează pentru corecţia atât a coxa
vara, cât şi a coxa valga. În
2008, a fost publicat în JAAOS (Journal of the American Academy of Orthopaedic
Surgeons) articolul Osteogenesis
imperfecta: diagnosis and treatment, în care este comunicată schema
corecţiei pentru coxa vara (1).
Această tehnică are în vedere gradul diformităţii, valoarea unghiului
col–diafiză femurală şi, în funcţie de acesta, calculează unghiul sub care se introduce tija centromedulară, astfel încât colul femural să formeze cu diafiza
un unghi de 130°, iar discrepanţa centru cap–centru acetabul (DCC–CA) să nu fie mai mare de 15–20° (fig. 1).
introduce tija centromedulară, astfel încât colul femural să formeze cu diafiza
un unghi de 130°, iar discrepanţa centru cap–centru acetabul (DCC–CA) să nu fie mai mare de 15–20° (fig. 1). Dacă există contractura şi retracţia
muşchilor adductori ai coapsei, se practică relaxare musculară medială: abord
transversal, secţionarea fasciei adductoare, a muşchilor gracilis, adductor
lung şi psoas iliac. Secţionarea hemicircumferenţială caudală a capsulei
articulare se poate face prin acest abord sau prin abordul Watson-Jones, şi
este indicată atunci când poziţionarea colului femural într-un unghi de 130°
faţă de diafiză este împiedicată de retracţia capsulei sau de un acetabul
displazic, insuficient.
Dacă există contractura şi retracţia
muşchilor adductori ai coapsei, se practică relaxare musculară medială: abord
transversal, secţionarea fasciei adductoare, a muşchilor gracilis, adductor
lung şi psoas iliac. Secţionarea hemicircumferenţială caudală a capsulei
articulare se poate face prin acest abord sau prin abordul Watson-Jones, şi
este indicată atunci când poziţionarea colului femural într-un unghi de 130°
faţă de diafiză este împiedicată de retracţia capsulei sau de un acetabul
displazic, insuficient. musculară a coapsei nu permite
efectuarea osteotomiei oblice, mai ales în coxa
vara, se recurge la rezecţie cuneiformă din femurul distal, cu baza dispusă
extern pentru coxa vara, respectiv
intern pentru coxa valga.
musculară a coapsei nu permite
efectuarea osteotomiei oblice, mai ales în coxa
vara, se recurge la rezecţie cuneiformă din femurul distal, cu baza dispusă
extern pentru coxa vara, respectiv
intern pentru coxa valga. În
2006, Aarabi şi colab. publicau rezultatele unui studiu efectuat pe 283 de
pacienţi cu OI, în centrul atenţiei fiind coxa
vara (2). Concluziile autorilor au fost că, în rândul acestor pacienţi, coxa vara are prevalenţă crescută
(10,2%), fiind obligatorii reevaluările clinice şi radiologice periodice, mai
ales la pacienţii cu forme severe de boală, în special tipul III, şi la cei
care au tije centromedulare implantate în femururi (2). Prezenţa tijei
centromedulare în femur, cu atât mai mult dacă este incorect amplasată,
predispune la deformare în var a colului femural în raport cu diafiza (3, 4).
Şi pacienţii neoperaţi au această predispoziţie, din cauza fragilităţii osoase
şi a microfracturilor de la nivelul femurului proximal, coxa vara având caracter autoagravant (5).
În
2006, Aarabi şi colab. publicau rezultatele unui studiu efectuat pe 283 de
pacienţi cu OI, în centrul atenţiei fiind coxa
vara (2). Concluziile autorilor au fost că, în rândul acestor pacienţi, coxa vara are prevalenţă crescută
(10,2%), fiind obligatorii reevaluările clinice şi radiologice periodice, mai
ales la pacienţii cu forme severe de boală, în special tipul III, şi la cei
care au tije centromedulare implantate în femururi (2). Prezenţa tijei
centromedulare în femur, cu atât mai mult dacă este incorect amplasată,
predispune la deformare în var a colului femural în raport cu diafiza (3, 4).
Şi pacienţii neoperaţi au această predispoziţie, din cauza fragilităţii osoase
şi a microfracturilor de la nivelul femurului proximal, coxa vara având caracter autoagravant (5). În
2003, Fassier publica un procedeu original de corecţie coxa vara la pacienţii cu OI, procedeu rezultat din îmbinarea a
două tehnici (5): tehnica lui Finidori, comunicată în 1988, de osteotomie
subtrohanteriană şi sinteză cu tijă telescopică trecută prin corticala externă
a fragmentului proximal femural şi exteriorizată la baza colului femural;
modalitatea de sinteză descrisă de Wagner în 1978, care fixa osteotomia cu două
broşe K trecute prin colul femural.
În
2003, Fassier publica un procedeu original de corecţie coxa vara la pacienţii cu OI, procedeu rezultat din îmbinarea a
două tehnici (5): tehnica lui Finidori, comunicată în 1988, de osteotomie
subtrohanteriană şi sinteză cu tijă telescopică trecută prin corticala externă
a fragmentului proximal femural şi exteriorizată la baza colului femural;
modalitatea de sinteză descrisă de Wagner în 1978, care fixa osteotomia cu două
broşe K trecute prin colul femural.