
Impactul exemplului personal în promovarea vaccinării antigripale este major când vine vorba de personalul medico-sanitar.
Vaccinarea antigripală a acestei categorii profesionale este la fel de importantă ca aceea a persoanelor cu risc crescut de complicaţii și deces în epidemiile de gripă.

Gripa este o problemă majoră de sănătate publică pentru toate ţările, indiferent de gradul de dezvoltare, prin epidemiile care produc anual în lume sute de milioane de îmbolnăviri, zeci de milioane de complicaţii/internări și cca. 500.000 de decese. Dar gripa costă atât individul, cât și comunitatea în care acesta locuiește și activează. Un vaccin costă mai puţin decât o gripă, iar el poate salva uneori și viaţa persoanei vaccinate. Epidemiile de gripă produc și pagube economice însemnate, care se cifrează la milioane, chiar miliarde de dolari. Un studiu efectuat de Centrul Naţional de Gripă din Institutul „Cantacuzino” a arătat că epidemia de gripă din sezonul 2011/2012, doar în unităţile santinelă (22 de judeţe + municipiul București) a costat cca. 8 milioane de euro.
Variabilitatea redutabilă genetică și antigenică a virusurilor gripale determină apariţia în permanenţă de variante noi și impune folosirea unor vaccinuri care să includă noile virusuri, ceea ce se exprimă în actualizarea anuală a compoziţiei acestora. În strategiile vaccinale recomandate de OMS și ECDC o categorie specială a imunizării antigripale o reprezintă personalul medico-sanitar. Vaccinarea antigripală a acestei categorii este la fel de importantă ca vaccinarea persoanelor cu risc crescut de complicaţii și deces în epidemiile de gripă. Există însă o dilemă în ceea ce privește realizarea acestei măsuri, și anume: vaccinarea acestei categorii este o obligaţie sau o problemă de conștiinţă?
Dacă ne referim la obligaţie, trebuie să luăm în considerare două aspecte:
În cazul problemei de conștiinţă, trebuie avute în vedere următoarele aspecte:
Îmbolnăvirea personalului medico-sanitar și absenteismul acestuia de la locul de muncă pot fi critice în cazul unei epidemii severe, când lipsa de personal ar putea induce imposibilitatea sistemului sanitar de a asigura în condiţii optime îngrijirea numărului mare de bolnavi din rândul populaţiei. Un exemplu edificator este epidemia de gripă din sezonul 1989/1990 din Marea Britanie, când îmbolnăvirea masivă a personalului medical (în acel moment nu exista o acoperire vaccinală importantă a personalului medical) a creat probleme majore în asistenţa medicală de toate profilurile din această ţară (inclusiv asistenţa de urgenţă medico-chirurgicală) și a impus solicitarea unui ajutor extern (din Franţa) pentru a suplini lipsa de personal. În consecinţă, autorităţile de sănătate publică din Marea Britanie au introdus în strategia de prevenire și control ale gripei recomandarea fermă de vaccinare a personalului medico-sanitar.
O acoperire vaccinală optimă în controlul gripei nu este numai apanajul ţărilor mici, sărace, ci și a unor ţări dezvoltate care se confruntă cu dificultăţi asemănătoare în realizarea unor niveluri corespunzătoare ale vaccinărilor în rândul lucrătorilor medico-sanitari. Dacă ţările sărace au mari probleme financiare și nu pot achiziţiona numărul de doze necesar, ţările dezvoltate deţin suficiente resurse pentru a oferi o imunizare corespunzătoare populaţiei generale și categoriilor profesionale esenţiale pentru o comunitate.
Mai multe studii au evidenţiat o evoluţie ciclică asemănătoare între acoperirea vaccinală a populaţiei și cea a lucrătorilor medicali, în sensul că sezoanele cu intensitate și răspândire joase sau medii ale activităţii gripale determină un interes scăzut pentru imunizarea antigripală, atât al populaţiei, cât și al lucrătorilor medico-sanitari. Reacţia celor din urmă este dăunătoare, pentru că în acest context promovarea vaccinării în rândul populaţiei este mediocră, fără a mai vorbi despre impactul exemplului propriu.
Situaţia se schimbă când apar epidemii majore sau pandemii, evenimente care duc la o creștere semnificativă a vaccinărilor la nivelul populaţiei, dar și în rândul lucrătorilor medicali. În aceste situaţii frica este principalul motor, pentru ca la cca. doi ani după acestea, mai ales dacă sezoanele următoare sunt „blânde”, interesul să scadă din nou.
Se cuvine să prezentăm această evoluţie, observată în SUA:
În România, vaccinările antigripale ale personalului medico-sanitar au o evoluţie asemănătoare, cu creșteri și scăderi, în funcţie de intensitatea activităţii gripale din diferitele sezoane, de numărul de doze achiziţionate de Ministerul Sănătăţii în fiecare sezon, dar și prin sincope ale promovării acestei imunizări de către corpul medical. În figura 1 prezentăm evoluţia vaccinării antigripale a personalului medico-sanitar din România, în decursul mai multor sezoane epidemice.
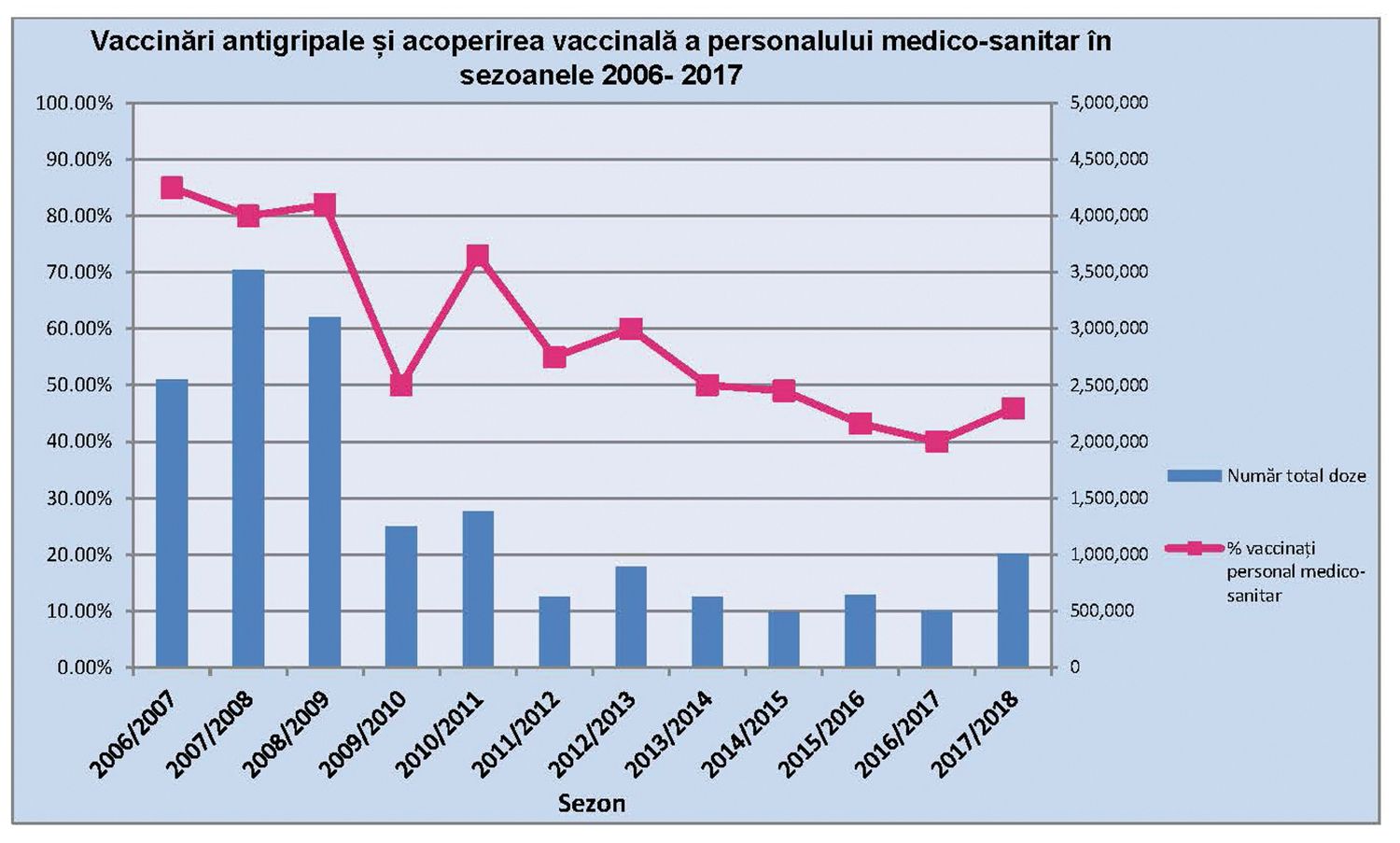
Din analiza evoluţiei observăm că numărul de vaccinări a personalului medico-sanitar a depins de:
Considerăm că tendinţa de scădere a vaccinării antigripale a personalului medico-sanitar până la rata de 50% și sub aceasta este un motiv de îngrijorare privind controlul optim al epidemiilor de gripă.
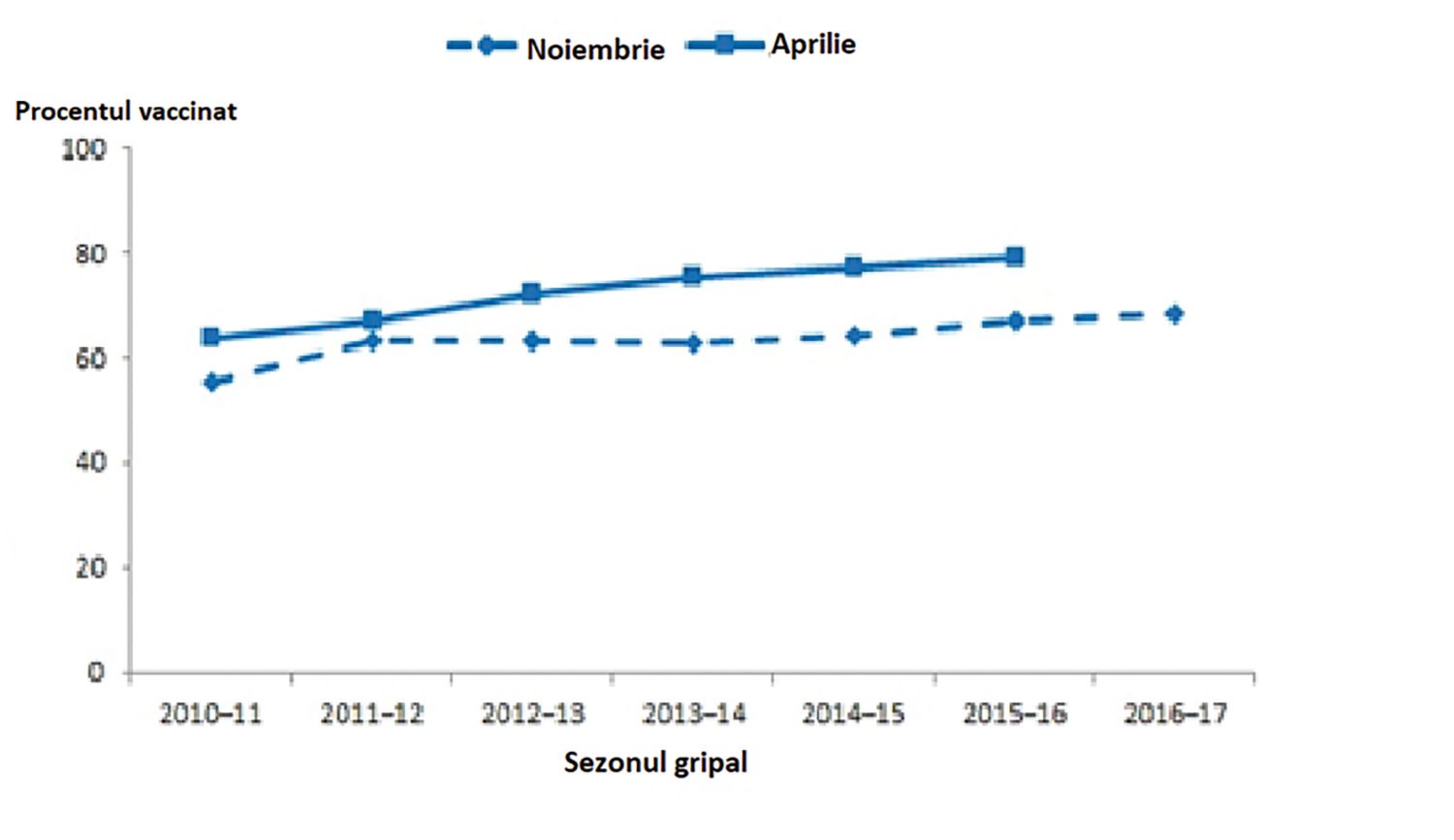
Pentru a ilustra vaccinarea antigripală a personalului medico-sanitar în ţările dezvoltate, prezentăm acoperirea vaccinală antigripală în SUA (fig. 2), cu menţiunea că aceasta se referă doar la personalul care asistă direct persoanele cu risc crescut de complicaţii și deces din cauza gripei.
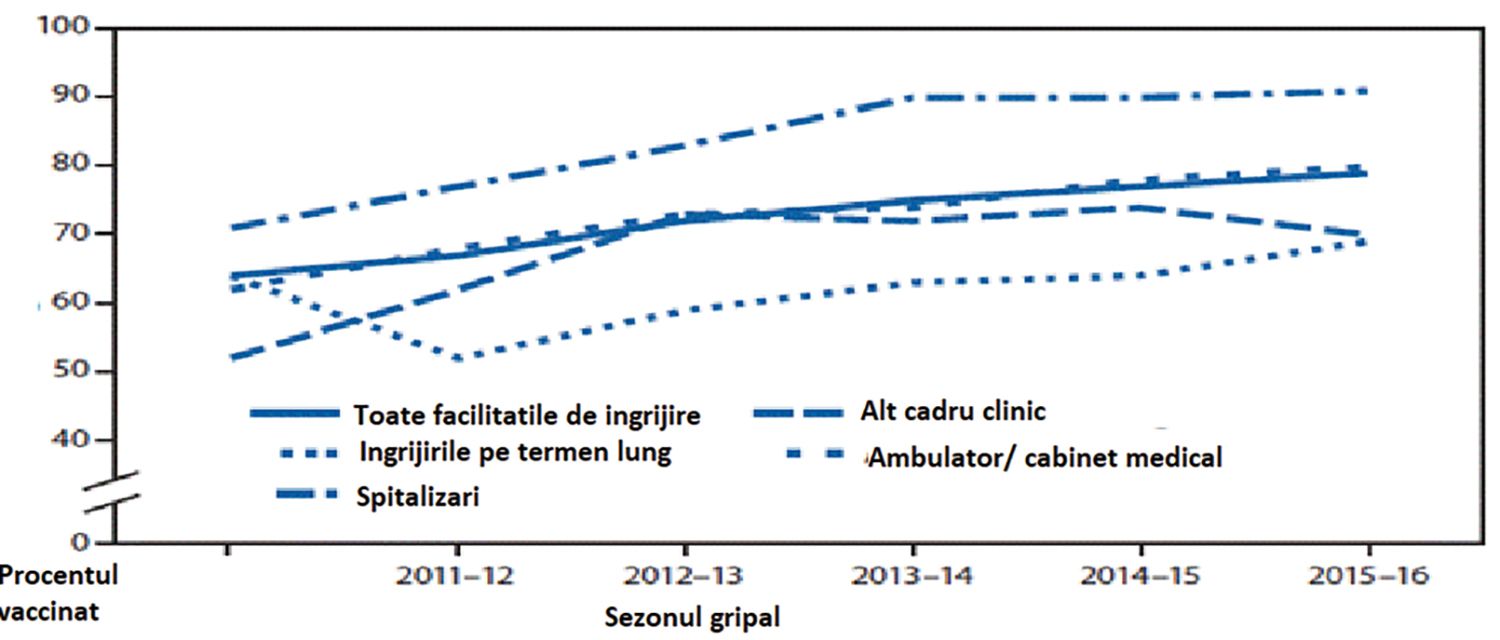
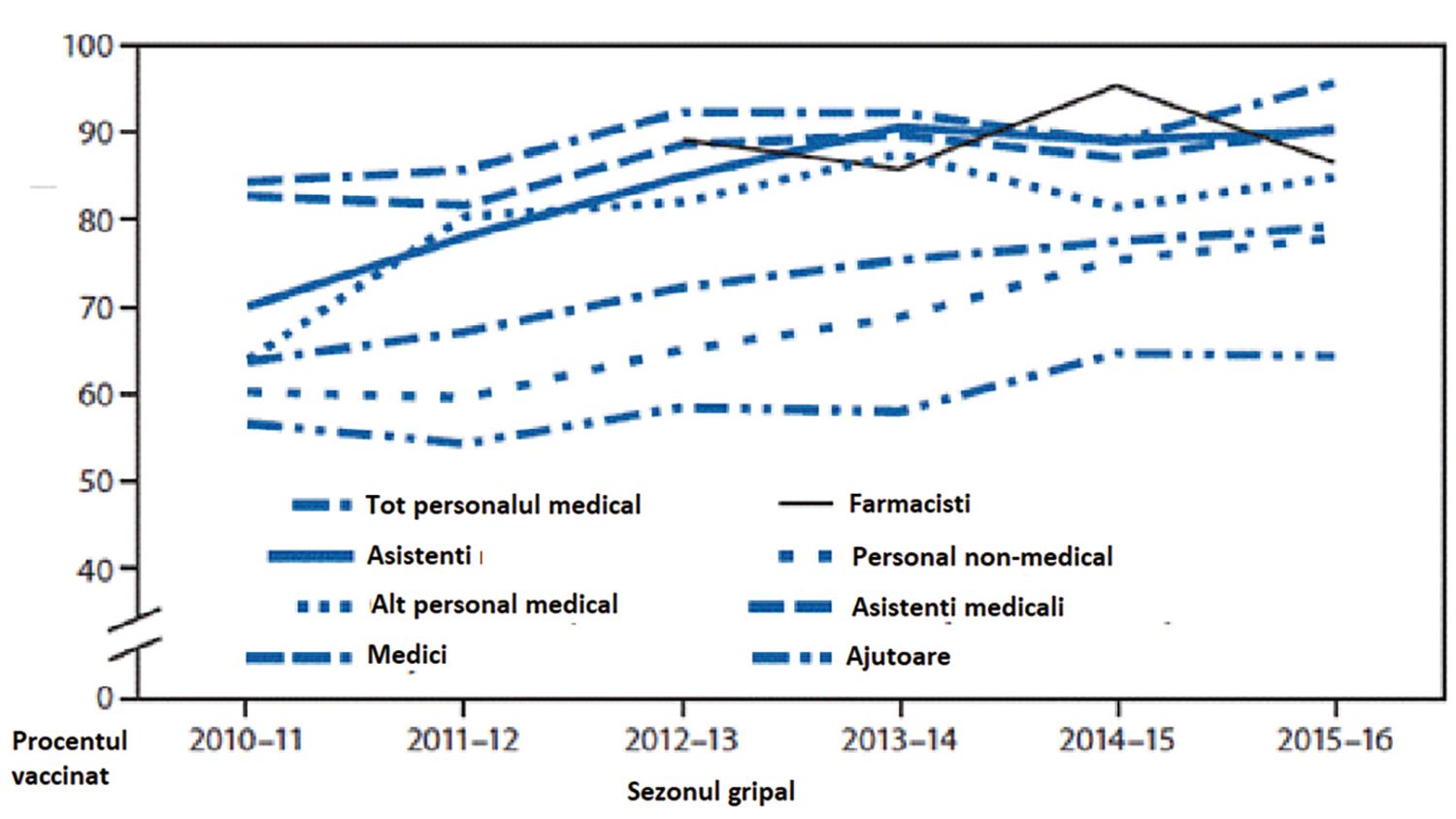
Fig. 3. Proporţia personalului medical care a raportat vaccinarea împotriva gripei în funcţie de: sus) locul de muncă, jos) tipul de ocupaţie (Internet Panel Survey, SUA, sezoane de gripă: 2010/2011 până în 2015/2016)
Reamintim că OMS și ECDC recomandă următorii parametri optimi ai prevenirii și controlului gripei:
Pentru a susţine cele expuse mai sus vă prezentăm (fig. 4) analiza evoluţiei vaccinărilor antigripale în România între anii 2008 și 2011 vs. vaccinările din majoritatea ţărilor europene, publicată în Vaccine 32 (2014) 6369-6376.
Fig. 4. Doze de vaccin gripal distribuite în 157 de ţări (2004–2011)
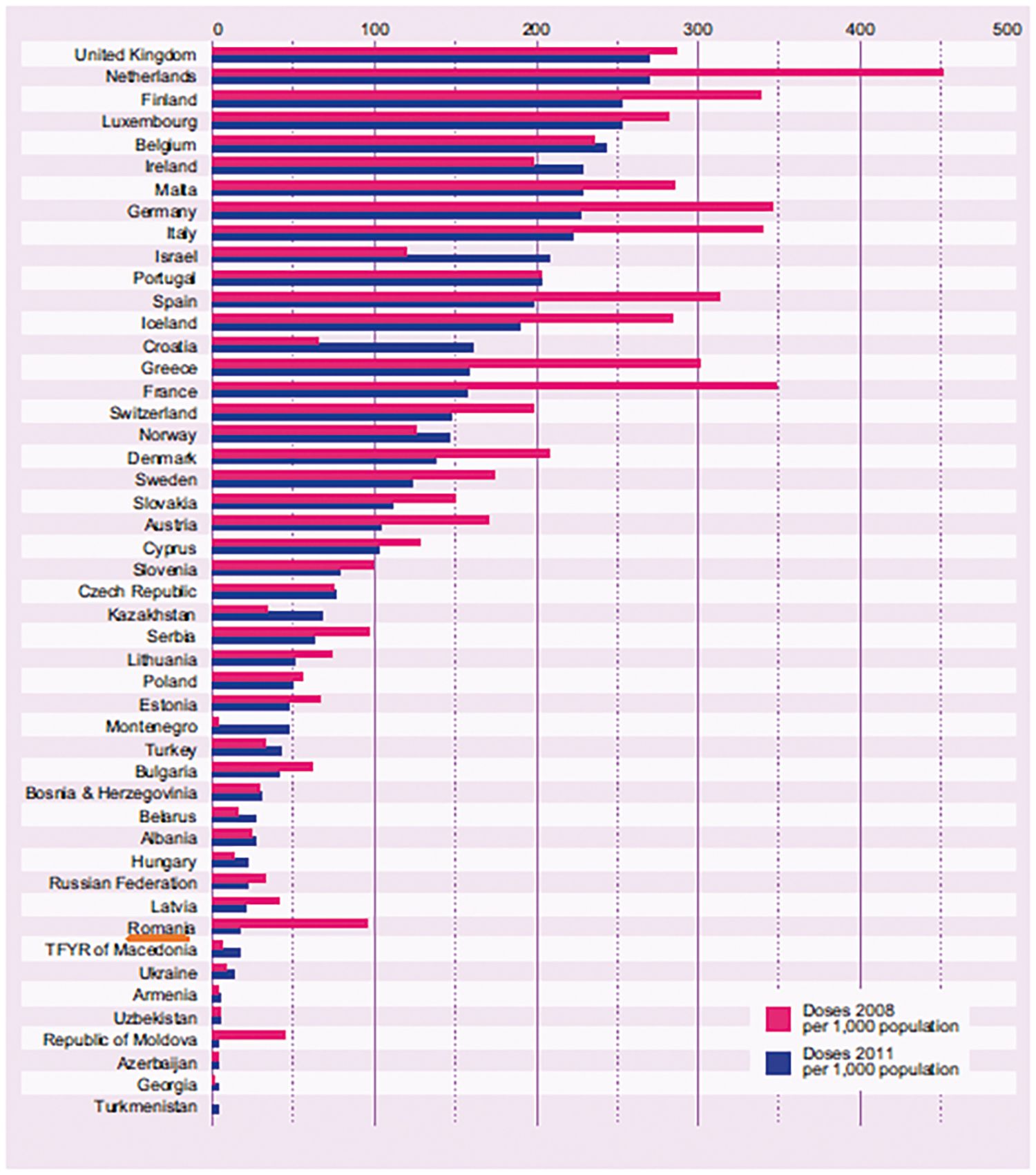
Observăm că de la 100 de doze/1.000 de locuitori, rată înregistrată în România în anul 2008, s-a ajuns în anii 2011/2012* la o acoperire vaccinală de cca. 31,5 doze/1.000 locuitori, situaţie care s-a perpetuat și în anii următori (20,11 doze în 2012/2013*; 20 de doze în 2013/2014*; 19,95 de doze în 2014/2015*; 19,87 de doze în 2015/2016*; 19,76 de doze în 2016/2017*; 52 de doze în sezonul 2017/2018*; 68 de doze în 2018/2019* și 77 de doze în 2019/2020*) (*sezoane gripale).
Este adevărat că strategiile de control optim al gripei presupun costuri foarte mari, dar credem că trebuie aleasă soluţia utilizată de marea majoritate a ţărilor, în totalitate cele dezvoltate, ca vaccinul și vaccinarea antigripală să fie suportate de Casa de Asigurări de Sănătate, și nu de Ministerul Sănătăţii. Argumentele sunt următoarele:
Sperăm că vaccinarea antigripală a populaţiei României și implicit a personalului medico-sanitar va fi făcută conform parametrilor optimi de control al gripei recomandaţi de OMS și UE, pentru a diminua efectele epidemiilor sezoniere.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe