După ieşirea din
comunism, psihiatria românească a parcurs un drum sinuos. El poate fi împărţit
în patru etape: conservatoare, de iniţiere a reformelor, de preaderare la
Uniunea Europeană, respectiv de stagnare. Cercetarea celor mai importante date
statistice publicate în Raportul OMS Europa 2008 „Programele şi practicile din
Europa – făcând faţă provocărilor“ (1) conduc la concluzia că psihiatria
românească se află într-o perioadă de stagnare. Proiectul de reformă în sănătatea
mintală, conceput în urmă cu patru-şase ani de experţi desemnaţi de Ministerul
Sănătăţii, este în prezent abandonat.
În ultimii 20 de ani, s-a vorbit permanent
despre reformă în sănătate. Toate guvernele şi toţi miniştrii sănătăţii au
folosit acest termen. Fiecare a înţeles însă altceva şi a acţionat în altă
direcţie. Nu a existat o continuitate a politicilor sanitare, inclusiv a celor
din sănătatea mintală. Faţă de anii comunismului s-au înregistrat unele
progrese, cel mai important fiind acela din domeniul psihiatriei biologice. A
crescut accesibilitatea pacienţilor la noile generaţii de medicamente
psihotrope, ceea ce a determinat creşterea numărului de remisiuni durabile,
reducerea timpilor de spitalizare, sporirea posibilităţilor ca pacienţii să fie
trataţi în ambulatoriu, scăderea ratei recidivelor, creşterea complianţei şi a
calităţii vieţii pacienţilor.
Îngrijirile
din sănătatea mintală nu înseamnă numai abordarea biologică. Tot atât de
importante sunt şi laturile psihologică şi socială. În aceste două direcţii
persistă încă multe întârzieri şi disfuncţionalităţi în comparaţie cu
majoritatea ţărilor europene. Datele statistice transmise de România şi
publicate de Organizaţia Mondială a Sănătăţii situează ţara noastră printre
cele mai defavorizate de pe continent. Sistemul public de sănătate mintală
suferă atât în ceea ce priveşte finanţarea, cât şi încadrarea cu personal
specializat. Alocarea bugetelor nu se face după modelul contemporan, comunitar,
care ţinteşte pacientul, ci după modelul instituţional, unde se finanţează
„zidurile“ marelui spital.
Am
dorit să clarific starea actuală a instituţiilor publice de sănătate mintală
din România, prin prelucrarea documentelor şi datelor publicate de rapoartele
OMS şi de către MS din România.
Discuţii
În
dinamica evoluţie psihiatriei româneşti se pot distinge patru etape:
1. Perioada 1990–1999. Poate fi caracterizată
ca o perioadă conservatoare. S-a utilizat un număr limitat de antipsihotice
tipice şi de antidepresive din prima generaţie. Asistenţa psihiatrică s-a
realizat în special în instituţiile preluate din perioada comunistă, în acele
spitale mari concepute mai puţin pentru a juca un rol curativ, dar mai ales
pentru a avea un aşa-zis rol protector al societăţii faţă de mitologica
„periculozitate socială“ a persoanelor afectate de tulburări mintale.
Psihiatria ambulatorie s-a limitat la puţinele cabinete din policlinicile
existente înainte de 1989. Numărul lor a diminuat între 1990 şi 2011 prin
închiderea micilor spitale locale. Cinci cabinete au fost închise astfel doar
în judeţul Prahova. Tot o decizie nefericită a fost închiderea multora dintre
laboratoarele de sănătate mintală (LSM-uri) înfiinţate în anii ’80. Erau,
pentru acea perioadă, centre comunitare „in
nuce“.
2.
Anii 1999–2002 au fost perioada „iniţierii reformelor“ din sănătate. A apărut
Legea asigurărilor sociale de sănătate (2) şi Casa Naţională de Asigurări
Sociale de Sănătate (3). S-au înfiinţat cabinete medicale ale medicilor de
familie şi unele cabinete medicale liberale. A apărut primul program naţional
de psihiatrie, intitulat: „Strategia Ministerului Sănătăţii în domeniul sănătăţii
mintale“ (4). Primele antipsihotice atipice şi primele antidepresive SSRI au
devenit accesibile.
3.
Etapa 2002–2007 a fost cea „a preaderării la UE“, perioada cea mai fertilă în
elaborarea de concepte, programe şi iniţiative. În 2005 s-a semnat Declaraţia
miniştrilor sănătăţii de la Helsinki, privind sănătatea mintală în Europa „Facing challenges, building solutions“
(5). Au devenit disponibile foarte multe antipsihotice atipice, antidepresive şi
timostabilizatoare de ultimă generaţie (6). Psihiatria comunitară a fost
considerată piatra de temelie a reformei în psihiatria românească. Au fost
convocate grupuri de lucru. Profesioniştii au dezbătut idei şi au propus soluţii.
S-a elaborat „Declaraţia de la Craiova“ în decembie 2004 (7). Revistele
medicale româneşti au publicat numeroase articole privitoare la reforma în
psihiatrie (8, 9). Centrul universitar Timişoara a găzduit în 2007 o conferinţă
având ca tematică psihiatria comunitară. Sănătatea mintală din România a fost
monitorizată, pentru o perioadă, de Consiliul Europei (10). Au fost consultaţi
experţi occidentali care au produs rapoarte (11). A fost înfiinţat Centrul Naţional
de Sănătate Mintală, cu scopul elaborării de politici în domeniu (12). Din 2003
s-au reactivat în capitalele de judeţ fostele LSM-uri, redenumite centre de sănătate
mintală (CSM). Olanda a oferit sprijin financiar şi schimburi de experienţă.
Parlamentul a adoptat Legea sănătăţii mintale şi a protecţiei persoanelor cu
tulburări psihice (13). Ministerul Sănătăţii a conceput planuri de reformă.
Pachetul legislativ rezultat se află postat pe vechea pagină web a MS, la
rubrica Mental Health (14). S-a ţinut
cont de recomandările OMS şi de experienţa franceză privitor la sectorul
psihiatric. Noţiunea a fost introdusă în textele de lege, dar a rămas inoperantă.
Teoretic, pilonul reformei în psihiatria românească îl constituie Legea
487/2002, a sănătăţii mintale şi a protecţiei persoanelor cu tulburări psihice şi
Ordinul m.s. nr. 372/2006, reprezentând Normele de aplicare a Legii. Acestea
prevăd: înfiinţarea – într-un teritoriu cu o populaţie de 100.000 de locuitori
– a unui centru de sănătate mintală (CSM). Teritoriul delimitat este denumit sector de psihiatrie. Baza sistemului
de îngrijiri sunt echipa terapeutică şi structurile în care aceasta îşi desfăşoară
activitatea. Serviciile acordate sunt adaptabile în funcţie de specificul
sectorului şi de nevoile populaţiei-ţintă. Echipa terapeutică a sectorului
psihiatric pentru adulţi cuprinde: opt psihiatri la 100.000 de locuitori, 40 de
asistente de psihiatrie la 100.000 de locuitori, patru psihologi clinicieni la
100.000 de locuitori, cinci asistenţi sociali la 100.000 de locuitori, alt
personal (?). Nu se face vorbire despre ergoterapeuţi şi art-terapeuţi. Prin
comparaţie cu România, Bulgaria anului 2005 deţinea 8,3 paturi la 10.000 de
locuitori şi 9 psihiatri la 100.000 de locuitori; Belarus – 8 paturi de
psihiatrie la 10.000 de locuitori şi 10,1 psihiatri la suta de mii de
locuitori, Franţa – 12 paturi la 10.000 de locuitori şi 22 de psihiatri la
100.000 de locuitori.
4.
Perioada cuprinsă între anul 2008 şi prezent este „a stagnării“. A fost
abandonat conceptul de psihiatrie comunitară. Nu a existat nicio discuţie
publică despre dezinstituţionalizare în psihiatrie, cu excepţia Simpozionului
româno-italian din 25–26 noiembrie 2010 (15). Vechea concepţie de centralizare
a activităţii în mari spitale cu profil unic de psihiatrie a rămas dominantă.
Clădirile acestora sunt amplasate frecvent în afara marilor localităţi, departe
de comunităţile umane şi de domiciliul pacienţilor. Aici pacienţii sunt izolaţi
şi uneori abandonaţi de aparţinători. Faptul reflectă păstrarea, în mentalul
colectiv, a concepţiei securitare, a incurabilităţii şi periculozităţii. Baza
terapiei este psihiatria biologică. Psihoterapiile şi socioterapiile joacă un
rol foarte limitat. Unităţile ambulatorii sunt foarte puţine în comparaţie cu
numărul de paturi de spital. Multe spitale nu deţin unităţi ambulatorii, ceea
ce conduce la lipsa continuităţii îngrijirilor în cadrul aceleiaşi echipe
terapeutice, determinând, la scurt timp după externare, recidiva şi
respitalizarea. În sistem lucrează un număr mic de psihiatri şi de asistenţi
medicali specializaţi, un număr şi mai mic de psihologi şi aproape deloc
asistenţi sociali comunitari. Numărul ergoterapeuţilor şi art-terapeuţilor este
total nesemnificativ, nefiind raportat la OMS. Numărul de psihiatri care
lucrează în unităţi ambulatorii, faţă de cei care lucrează în spitale, este
mult mai mic. În judeţul Prahova raportul este inversat, de 1 la 3, faţă de cel
recomandat de OMS.
Centrele
de sănătate mintală (CSM) au şi ele o activitate centralizată. Nu pot îndeplini
rol comunitar deoarece sunt unice pe judeţ, servesc populaţii de sute de mii de
locuitori, distanţele parcurse de utilizatori sunt uneori de zeci de kilometri,
echipele sunt de mici dimensiuni şi nu sunt mobile. Foarte rar funcţionează
centre de zi şi deloc centre de criză. În ţară s-a înfiinţat doar un singur
serviciu de psihiatrie de legătură, la Spitalul Universitar de Urgenţă din
Bucureşti (16).
În
paralel cu sistemul Ministerului Sănătăţii coexistă structuri cu paturi ce sunt
finanţate de Ministerul Muncii. În aceste aşezăminte, locuiesc sub acelaşi
acoperiş persoane afectate de cele mai variate patologii: schizofrenie, tulburări
bipolare, tulburări de personalitate, epilepsii, debilităţi mintale,
encefalopatii, demenţe şi chiar condamnaţi conform art. 113 Cod Penal.
Tratamentele aplicate sunt minimale, îndoielnice sau nu există. Foarte frecvent
aceste centre nu beneficiază nici de serviciile medicilor generalişti. Sunt
denumite în mod total nejustificat „centre de recuperare şi de reabilitare“
(17). Neavând niciun fel de rol terapeutic şi de reabilitare, ele ar trebui mai
curând denumite „centre de pază şi de cazare“ (18).
Date statistice
Privitor la sănătatea mintală din România,
raportul OMS Europa din 2008: „Politici şi practici în sănătatea mintală din
Europa – făcând faţă provocărilor“ oferă date elocvente privitor la „performanţele“
sistemului nostru:
• România
se situează pe primul loc (ceea ce ne afectează serios imaginea) în privinţa
numărului de internări în spitalele de psihiatrie pe an. Fenomenul s-ar putea
explica prin: durata prea mică de spitalizare, motivată de impunerea sistemului
de finanţare DRG şi de presiunea avalanşei de solicitări de spitalizare cu care
sunt asaltate spitalele; lipsa serviciilor de tip comunitar, alternative la
marele spital, care să preia pacienţii externaţi; incapacitatea medicinii
primare de a asuma tratarea unei părţi a tulburărilor mintale, uşoare şi medii;
lipsa programelor de reinserţie şi reabilitare socială.
• Nu
sunt raportate la OMS date privind durata medie de spitalizare din spitalele
noastre de psihiatrie. Faptul ar lămuri parţial şi datele nefavorabile de la
primul punct.
• La
capitolul servicii extra muros (sau
ambulatorii), OMS Europa descrie pentru România: „Conform cu noua legislaţie,
fostele servicii pentru pacienţii nespitalizaţi se vor transforma în centre
comunitare de sănătate mintală. Aceste servicii acordă în mod curent prescripţii
medicale pe termen de o lună şi ocazional terapii vorbite (talking therapy). Echipa este formată dintr-un psihiatru şi un
asistent medical, care se ocupă de
completarea de documente. De multe ori, pacienţii fac coadă pentru a primi
o consultaţie. Durata unei consultaţii este în mod normal scurtă, dar acest
lucru depinde de psihiatru. În România există numai câteva centre de zi, iniţiative
în parteneriat cu organizaţii non-guvernamentale, acestea fiind în conexiune cu
servicii publice precum Centrul «Trepte» de la Spitalul «Prof. dr. Alexandru
Obregia», sau de la Centrul Titan «Dr. Constantin Gorgos»“.
• Privitor
la centrele comunitare de zi, la OMS s-a raportat faptul că acestea sunt puţine,
cel mult 20% din locuitori având acces la ele. Cel puţin în judeţul Prahova,
asemenea centre nu există.
• Privitor
la existenţa „Centrelor de criză pentru 24 de ore“, raportul menţionează că
acestea nu există.
• Raportul
specifică că nu există „Tratamentele la domiciliu“.
• Numărul
de paturi de psihiatrie. România deţine 75 de paturi la 100. 000 de locuitori,
din care 54 în spitale de psihiatrie şi 21 în secţii de psihiatrie din spitale
generale. Cifra este apropiată de cea din Germania (75) şi inferioară celei din
Franţa (92,5) şi Ungaria (93). În schimb, Italia are numai 8 paturi la suta de
mii de locuitori, acestea fiind situate numai în centre comunitare. Se remarcă
faptul că în ultimii ani, în majoritatea ţărilor din UE, numărul de paturi de
psihiatrie a scăzut în favoarea dezvoltării centrelor comunitare. În România,
chiar dacă numărul de paturi nu este foarte mare comparativ cu cel existent în ţări
precum Franţa sau Germania, acesta nu a fost deloc redus în favoarea sistemelor
ambulatorii.
• Numărul
de vizite ale pacienţilor la unităţile ambulatorii de psihiatrie este
necunoscut pentru România. Alte ţări din estul Europei l-au raportat. Fapt de
neînţeles, deoarece fiecare cabinet de psihiatrie public sau privat cu contract
de finanţare al serviiciilor cu CNAS are obligaţia unui raport lunar. CNAS
decontează, pe ziua de muncă (7 ore), un număr maxim de 14 consultaţii. În
realitate numărul de consultaţii la majoritatea cabinetelor depăşeşte media
zilnică de 30, dat fiind numărul mic de medici psihiatri din sistemul
ambulatoriu. Tot lunar, aceleaşi cabinete raportează totalitatea consultaţiilor
către direcţiile de sănătate publică, care, la rândul lor, prin centrele de
statistică, raportează indicatorii MS. Este destul de curios de ce România, ţară
afiliată OMS, nu apare cu aceste date în statisticile organizaţiei.
• Centrele
comunitare de reabilitare – 1–20% din pacienţi ar avea acces. Fapt îndoielnic,
având în vedere că centre cu această denumire nu există decât în subordinea
Autorităţii Naţionale a Persoanelor cu Handicap a Ministerului Muncii.
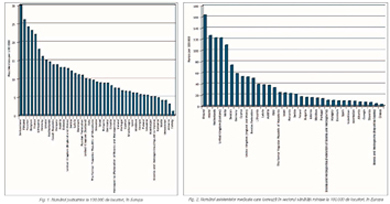
• Numărul de psihiatri la 100.000 de locuitori. România posedă 4,5 psihiatri la
100.000 de locuitori. Comparativ cu alte ţări europene (Elveţia – 30‰oo; Italia
– 9,5; Ungaria – 13,5 etc.), numai Turcia şi Albania au un număr inferior de
psihiatri (1, respectiv 3‰oo) (fig. 1).
• Numărul de asistenţi medicali din sănătatea
mintală la 100.000 locuitori este de 22,4. La acest capitol, România deţine o
poziţie relativ bună, situându-se la nivelul numărului mediu din Europa,
surclasând Ungaria şi Bulgaria (9,8, respectiv 15,5)(fig. 2). Din nefericire asistenţii medicali nu fac aproape deloc
formare psihiatrică în timpul şcolarizării, astfel încât cunoştinţele lor în
domeniu sunt modeste.
• Numărul
de psihologi la 100.000 de locuitori. Raportul OMS Europa din 2009 nu furnizează
date despre România la acest capitol. În raportul OMS din 2005 se publica
faptul că în România erau 4,5 psihologi clinicieni la 100.000 de locuitori
(18), cifră aproape egală cu cea din Franţa (5) şi dublă faţă de cea din
Ungaria (2). Paradoxal, în acea perioadă, în judeţul Prahova funcţionau numai
0,5 psihologi la 100.000 de locuitori.
• Subfinanţarea
cronică. În anul 2005 se alocau sănătăţii 5,1% din PIB, iar în 2009 numai 3,2%
(19). Bugetul sănătăţii mintale era în 2009 de 3% din totalul alocat sănătăţii
(20, 21).
Concluzii
În
ultimii 20 de ani, psihiatria românească a străbătut patru etape: de conservare
a instituţiilor preluate din epoca comunistă, de iniţiere a reformelor, de
preaderare la UE, respectiv de stagnare. Structurile comunitare descrise de
Legea sănătăţii mintale au rămas la stadiul de proiect. Numărul de paturi din
spitale nu a fost redus în favoarea centrelor de sănătate mintală comunitară.
Numărul de psihiatri, psihologi clinicieni, asistenţi sociali este mult
inferior comparativ cu necesităţile naţionale şi cu majoritatea ţărilor din
Europa. Bugetul sănătăţii mintale este foarte mic, de numai 3% din totalul
alocat sănătăţii.
Se
ridică o întrebare legitimă: ce a determinat blocarea reformei în psihiatria
românească? Se pot formula câteva răspunsuri. Unele voci ale unor personalităţilor
cu autoritate în psihiatria românească au susţinut că psihiatria comunitară
este mult mai scumpă decât cea practicată în spitalul clasic. Incapacitatea
Ministerului Sănătăţii în a gestiona acest program complex. Inexistenţa unei
strategii durabile şi a voinţei politice. Alocarea unor prea mici resurse
bugetare pentru sănătatea mintală comparativ cu cele alocate altor specialităţi
medicale. Criza economică pe care o traversează România şi constrângerile FMI.
Lipsa cunoştiinţelor teoretice şi practice ale profesioniştilor români privitor
la psihiatria comunitară. Rezistenţa psihiatrilor şi/sau a autorităţilor la
schimbare. Comoditatea şi autosuficienţa tuturor protagoniştilor. Sau poate
câte puţin din toate. Nu există anchete populaţionale sociologice asupra
acestui subiect.
Pot
afirma, pe baza experienţei personale, că foarte mulţi din utilizatorii
serviciilor de sănătate mintală, precum şi o parte din profesionişti doresc
transformarea psihiatriei româneşti – de la spitalul clasic la psihiatria
comunitară. Revine în sarcina guvernelor şi a autorităţilor locale să
reconsidere politicile sanitare din domeniul sănătăţii mintale şi să adopte mai
consecvent ceea ce România şi-a asumat prin convenţiile internaţionale şi
europene şi faţă de propriii cetăţeni.