
Long-COVID reprezintă un alt impact de proporții al pandemiei, în fața căruia sunt puși pacienții și familiile lor, sistemele de sănătate și profesioniștii din domeniul sănătății. Ca atare, identificarea, înțelegerea și clasificarea acestor sechele reprezintă un pas important în vindecarea corespunzătoare a pacienților și în combaterea pandemiei.
Prezența sechelelor pe termen lung, după perioada tipică de convalescență, este regăsită în literatură sub mai multe denumiri:
Long-COVID este un termen utilizat pentru persoanele care s-au vindecat de infecția COVID-19, dar care prezintă simptome pe termen lung. O altă definiție presupune absența vindecării timp de mai multe săptămâni sau luni de la debutul simptomelor sugestive pentru infecția COVID-19. Este considerat primul termen de boală care a fost inventat chiar de pacienți, prin intermediul rețelelor de socializare. Sunt însă necesare clarificări și o clasificare integrativă pentru acest potențial nou sindrom (4).
În prezent este acceptat faptul că infecția acută cu SARS-CoV-2 durează aproximativ 2-3 săptămâni, prin urmare, prima întrebare la care ar trebui să răspundem este: când putem confirma că un pacient s-a vindecat de infecția cu SARS-CoV-2 și, astfel, când putem să luăm în considerare prezența simptomelor post-COVID? S-a constatat că la 10-15% dintre persoanele diagnosticate cu COVID-19, virusul este detectabil până la 30 de zile după dispariția simptomelor, dar aparent fără o relevanță clinică potențială. Cu toate acestea, s-a propus că această expunere prelungită la virusul SARS-CoV-2 poate fi unul dintre mecanismele de bază ale simptomelor post-COVID pe termen lung (5).
Totodată, o altă dilemă în definirea acestui sindrom ține de faptul că milioane de oameni pot avea COVID-19 fară să primească vreodată un diagnostic pozitiv de infecție cu SARS-CoV-2 (5).
Evoluția temporală
În cadrul definirii sindromului long-COVID, un aspect ce trebuie clarificat este perioada de timp utilizată pentru definirea simptomelor post-COVID. S-a propus ca simptomele prezente timp de mai mult de 3 săptămâni de la infectarea cu SARS-CoV-2 să fie considerate prelungite sau persistente (4). În alte publicații s-a propus termenul COVID post-acut (simptome cu durata de peste 3 săptămâni) și post-COVID lung sau post-COVID cronic persistent (simptome cu durata de peste 12 săptămâni) (6). Ghidul NICE (National Institute for Health and Care Excellence) propune următoarea clasificare:
Ca atare, s-a propus ca această încadrare temporală să fie considerată un proces dinamic și complex, care poate integra potențiali factori biologici, psihologici și sociali (Fig. 1).
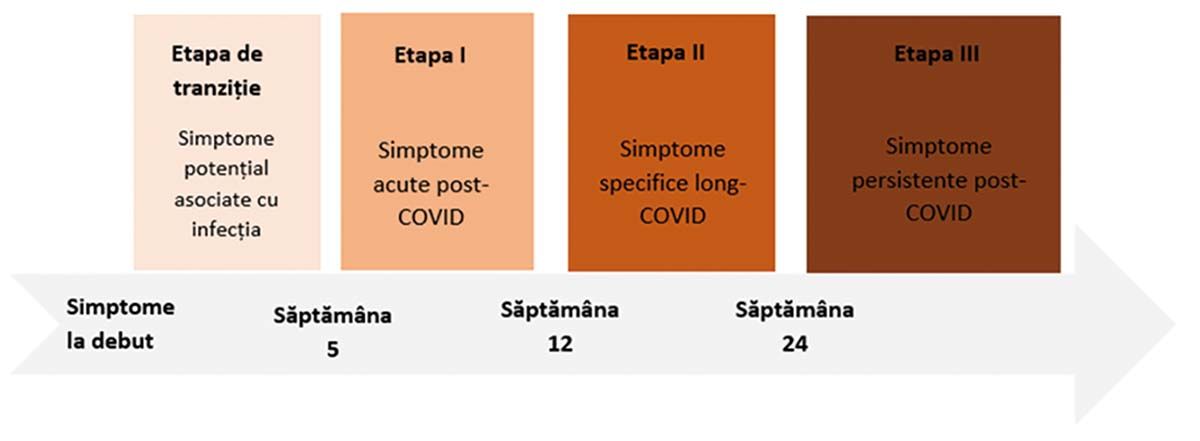
Statistica
Datele din literatură ne sugerează că nu orice persoană infectată cu COVID-19 dezvoltă simptome pe termen lung. Un studiu realizat de agenția NICE din Marea Britanie demonstrează că cele mai expuse riscului de a dezvolta long-COVID sunt persoanele în vârstă, femeile și pacienții care au avut cinci sau mai multe simptome în prima săptămână de boală. În acest studiu, persoanele care au fost cele mai susceptibile de a fi afectate de COVID-19 pe termen lung au fost femei de rasă albă, în vârstă de 40-60 de ani, cu două sau mai multe afecțiuni medicale, cum ar fi o afecțiune cardiovasculară, astm sau diabet de tip 2 (7).
Oficiul Britanic pentru Statistici Naționale demonstrează faptul că, dintre pacienții care au fost testați pozitiv pentru COVID-19, aproximativ 1 din 5 prezintă simptome pentru o perioadă de 5 săptămâni sau mai mult și aproximativ 1 din 10 – pentru o perioadă de 12 săptămâni sau mai mult (8). Sunt necesare studii suplimentare care să ofere date mai precise pe loturi de pacienți mult mai mari și mai variate.
Manifestări clinice pe termen lung
Cercetătorii au identificat două mari categorii ale sindromului long-COVID, bazate pe simptomatologia prezentată. O categorie este reprezentată în principal de simptome respiratorii, precum tuse și dispnee, dar include și fatigabilitate și cefalee, iar a doua categorie de simptome sunt cele care sugerează afectarea altor organe principale, precum cordul, creierul sau afectarea întregului sistem digestiv (11).
Un studiu de tip observațional ne arată că lotul de pacienți analizați au raportat o multitudine de simptome ce afectează diferite sisteme: neurocognitive post-COVID (tulburare de concentrare, amețeli, pierderea atenției, confuzie), post-COVID autonom (dureri în piept, tahicardie, palpitații), post-COVID gastrointestinal (diaree, dureri abdominale, vărsături), respiratorii post-COVID (oboseală generală, dispnee, tuse, dureri în gât), musculo-scheletice post-COVID (mialgii, artralgii), psihologice legate de COVID (tulburare de stres post-traumatic, anxietate, depresie, insomnie) și alte manifestări (ageusie, anosmie, parosmie, erupții cutanate). Același studiu arată persistența simptomelor la 8-12 săptămâni la majoritatea pacienților, chiar și la cei internați cu o forma ușoară de boală (12).
Simptomele gastrointestinale
Într-un alt studiu de tip observațional, în care s-au analizat sechelele infecției cu COVID-19 la 12 săptămâni de la infecție, 44% dintre persoanele din lotul analizat au raportat simptome gastrointestinale (GI) la 12 săptămâni după externare, dintre care 51 de pacienți au prezentat simptome GI după externare, iar unul a avut sechele GI care s-au vindecat până la urmărirea de 12 săptămâni. Cele mai frecvente sechele GI regăsite în lotul analizat au fost pierderea poftei de mâncare (24% dintre pacienți), greață (18%), reflux acid (18%) și diaree (15%), eructații (10% dintre pacienți), vărsături (9%), dureri abdominale (7%) și rectoragii (2%) (13) (Fig. 2).
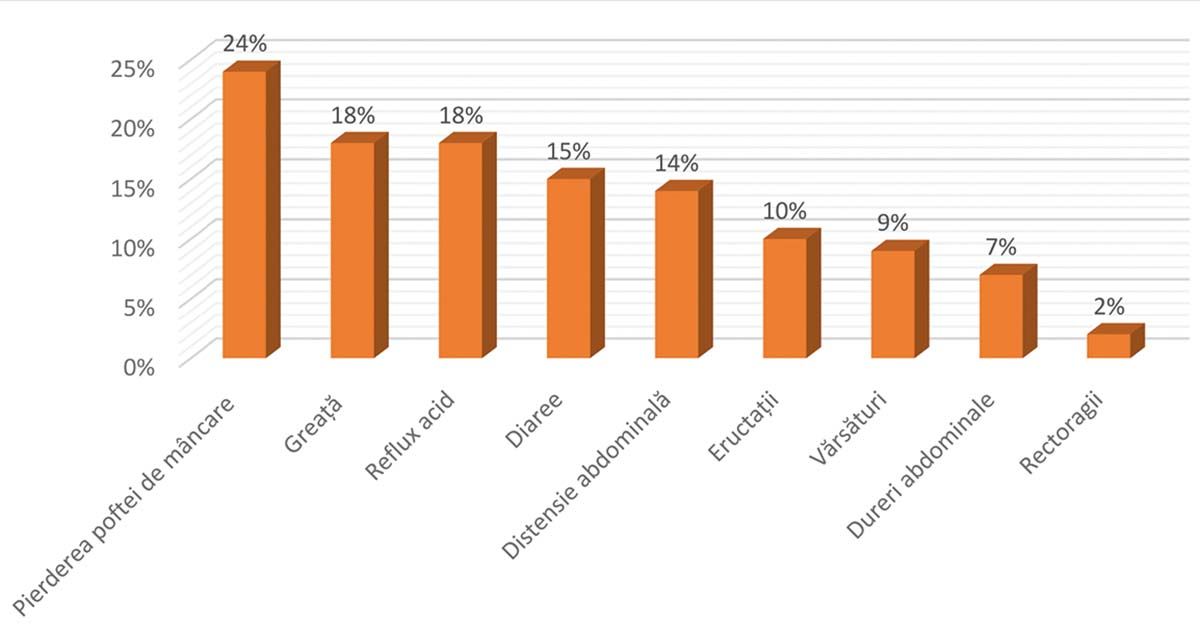
Niciunul dintre cei 65 de pacienți fără sechele GI la 12 săptămâni nu a prezentat astfel de simptome la internare sau în timpul spitalizării. Dintre cei 52 de pacienți cu sechele GI după externare, 15 (29%) au prezentat astfel de simptome la internare și în timpul spitalizării, 34 (65%) au prezentat în timpul spitalizării, iar trei (6%) – numai după externare. Putem concluziona că manifestările digestive pe termen lung s-au regăsit la pacienții care au prezentat astfel de manifestări și în timpul infecției acute (13).
Comparând criteriile generale precum vârstă, sex, indicele de masă corporală și incidența comorbidităților la pacienții cu sechele GI vs. cei fără astfel de sechele, s-au regăsit similarități, astfel că nu se poate afirma existența unui factor predispozant în apariția sechelelor GI pe termen lung (13).
Afectarea hepatică
Ținând cont că receptorul ACE-2, poarta de intrare în celulă pentru virusul SARS-CoV-2, este exprimat și la nivelul celulelor hepatice și ale ductelor biliare, s-au analizat enzimele de citoliză la 12 săptămâni după externare. Astfel, alaninaminotransferaza (ALAT) a fost mai mare la pacienții cu sechele gastrointestinale, sugerând persistența unei afectări hepatice de durată. Afectarea hepatică în infecția cu SARS-CoV-2 ar putea fi expresia directă a infecției virale la nivel hepatic, însă poate fi și o consecință a răspunsului inflamator sau a unei injurii cauzate de medicația antipiretică și antivirală utilizată în cursul tratamentului (13,14).
Un alt studiu de tip retrospectiv a analizat caracteristicile clinice, demografice și parametrii de laborator în cazurile de infecție recurentă COVID-19. Astfel, în cazurile recurente de COVID-19 a fost observată prezența a diferite comorbidități și a concentrațiilor semnificativ crescute ale enzimelor de hepatocitoliză (ALAT, ASAT), comparativ cu cazurile de control. Datele studiului au arătat că nivelurile crescute de ALAT și ASAT pot prezice riscul de recurență a infecției cu COVID-19 pe termen lung și pot oferi informații despre prevenirea și controlul infecției cu COVID-19 în viitor (15).
În cadrul altor studii s-a menționat alterarea microbiomului intestinal prin infecția COVID-19 (16,17). Este recunoscut rolul microbiomului intestinal atât în menţinerea stării de sănătate, cât și în apariţia diferitelor patologii: digestive (sindrom de intestin iritabil, boli inflamatorii intestinale, boală celiacă), hepatice (steatohepatită non-alcoolică), neuropsihiatrice, metabolice (obezitate, diabet zaharat), autoimune și, nu în ultimul rând, oncologice.
Infecția cu Clostridium difficile
Un alt aspect ce poate fi considerat parte din afectarea pe termen lung post-COVID-19 este riscul de apariție a colitei cu Clostridium difficile, una dintre cele mai frecvente infecții dobândite în spital. Factorii de risc semnificativi asociați cu apariția acestei infecții sunt expunerea la antibiotice, vârsta înaintată și spitalizarea. Recomandările terapeutice includ administrarea de antibiotice cu spectru larg la toți pacienții cu pneumonie bilaterală asociată cu SARS-CoV-2, însă aceste antibiotice sunt puternic asociate cu infecția cu Clostridium difficile (18).
Un caz de colită severă determinată Clostridium difficile a fost raportat la un pacient după finalizarea tratamentului pentru infecția virală acută. Pentru acest caz a fost necesară o pancolectomie de urgență din cauza răspunsului prost la tratamentul conservator. Evoluția ulterioară a fost încet favorabilă până la recuperare. Apariția simptomelor digestive tardive la pacienții diagnosticați și tratați pentru COVID-19 ar trebui să alerteze clinicienii cu privire la posibilitatea infecției cu Clostridium difficile (18). În final, majoritatea studiilor publicate până în prezent cu privire la simptomele post-COVID au constatat că 50-70% dintre pacienții spitalizați prezintă mai multe simptome post-COVID până la 3 luni după externarea din spital.
Concluzii
Fără îndoială, se subliniază importanța afecțiunilor cronice, precum diabetul și bolile cardiovasculare, nu numai ca factori de risc pentru spitalizare și mortalitate în COVID-19, ci și în riscul de apariție a complicațiilor pe termen mediu și lung la persoanele spitalizate sau nu după infecția cu SARS-CoV-2, însă prezența acestora nu a fost confirmată ca factor de risc în apariția simptomelor digestive pe termen lung.
Actual se cunosc care sunt cele mai frecvente simptome digestive în COVID-19: diareea, greața, vărsăturile, durerile abdominale, împreună cu creșterea enzimelor hepatice, simptome care pot să apară și tardiv, chiar după 12 săptamâni.
Investigația și tratamentul complicațiilor pe termen lung vor necesita modele integrate de îngrijire si presupun cercetări suplimentare. Îngrijirea pacienților cu long-COVID va necesita noi abordări și colaborări multidisciplinare.
Bibliografie
1. Marshall M. The lasting misery of coronavirus long-haulers. Nature. 2020;585:339–341. doi: 10.1038/d41586-020-02598-6
2. Rubin R. As Their Numbers Grow, COVID-19 “Long Haulers” Stump Experts. JAMA. 2020;324(14):1381–1383. doi:10.1001/jama.2020.17709
3. Oran D.P, Topol E.J Prevalence of asymptomatic SARS-CoV-2 Infection: A narrative review. Ann. Intern. Med. 2020;173:362–367. doi: 10.7326/M20-3012
4. Baig A.M. Chronic COVID Syndrome: Need for an appropriate medical terminology for Long-COVID and COVID Long-Haulers. J. Med. Virol. 2020 doi: 10.1002/jmv.26624
5. Ikegami S, Benirschke R, Flanagan T, et al. Persistence of SARS-CoV-2 nasopharyngeal swab PCR positivity in COVID-19 convalescent plasma donors. Transfusion. 2020;60:2962–2968. doi: 10.1111/trf.16015
6. Halpin S, O'Connor R, Sivan M. Long COVID and chronic COVID syndromes. J Med Virol. 2021;93(3):1242-1243. doi:10.1002/jmv.26587
7. Sivan M, Taylor S. NICE guideline on long covid. BMJ. 2020;371:m4938. doi:10.1136/bmj.m4938.
8. The prevalence of long COVID symptoms and COVID-19 complications- Office for National Statistics (https://www.ons.gov.uk/news/statementsandletters/theprevalenceoflongcovidsymptomsandcovid19complications).
9. Al-Aly Z, Xie Y, Bowe B. High-dimensional characterization of post-acute sequelae of COVID-19. Nature.2021. doi: 10.1038/s41586-021-03553-9.
10. CDC (11 February 2020). "COVID-19 and Your Health". Centers for Disease Control and Prevention
11. https://www.bhf.org.uk/informationsupport/heart-matters-magazine/news/coronavirus-and-your-health/long-covid
12. Arnold DT, Hamilton FW, Milne A, et al. Patient outcomes after hospitalisation with COVID-19 and implications for follow-up: results from a prospective UK cohort. Thorax 2021;76:399-401. doi: 10.1136/thoraxjnl-2020-215818
13. Weng J, Li Y, Li J, et al. Gastrointestinal sequelae 90 days after discharge for COVID-19. Lancet Gastroenterol Hepatol. 2021;6(5):344-346. doi:10.1016/S2468-1253(21)00076-5
14. Mao R, Qiu Y, He JS, et al. Manifestations and prognosis of gastrointestinal and liver involvement in patients with COVID-19: a systematic review and meta-analysis. Lancet Gastroenterol Hepatol. 2020:667-678. doi: 10.1016/S2468-1253(20)30126-6
15. L Z Chen, Z H Lin, J Chen, et al. Can elevated concentrations of ALT and AST predict the risk of 'recurrence' of COVID-19? Epidemiol Infect. 2020; 148: e218. doi: 10.1017/S0950268820002186
16. Vodnar DC, Mitrea L, Teleky BE, et al. Coronavirus Disease (COVID-19) Caused by (SARS-CoV-2) Infections: A Real Challenge for Human Gut Microbiota. Front Cell Infect Microbiol. 2020;10:575559. doi:10.3389/fcimb.2020.575559
17. Zuo T, Zhang F, Lui GCY, et al. Alterations in Gut Microbiota of Patients With COVID-19 During Time of Hospitalization. Gastroenterology. 2020;159(3):944-955.e8. doi:10.1053/j.gastro.2020.05.048
18. Páramo-Zunzunegui J, Ortega-Fernández I, Calvo-Espino, et al. Severe Clostridium difficile colitis as potential late complication associated with COVID-19. Ann R Coll Surg Engl. 2020:e176-e179. doi: 10.1308/rcsann.2020.0166.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe