Neurooncologia studiază afecţiunile neoplazice primare ale sistemului nervos central și periferic, efectele cancerelor cu alte localizări asupra SN, sindroamele paraneoplazice și efectele terapiilor antineoplazice asupra SN.
Această specializare presupune diagnosticarea, tratarea şi urmărirea pacienţilor încă din momentul primei prezentări la medic pentru problema neurooncologică. Implică o colaborare interdisciplinară între pacient și aparţinătorii săi cu medicul de familie, cu neurologul, neuroimagistul, neurochirurgul, neuropatologul, neurooncologul, geneticianul, radioterapeutul, psihologul, specialistul în neuroreabilitare și psihoterapeutul. Obiectivele sunt optimizarea terapiei, creșterea șanselor de supravieţuire, limitarea efectelor nedorite ale terapiilor, suportul psihologic și pregătirea pentru deznodământul final.
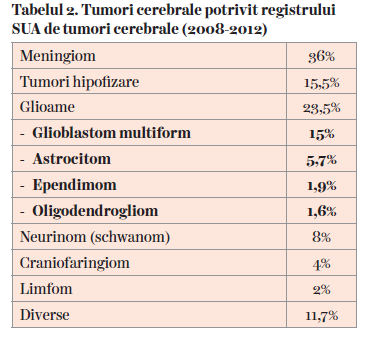
Tumorile SN pot fi primare (maligne și non-maligne) sau secundare (metastaze ale cancerelor din alte organe). În SUA, între 2013 și 2017, o proporţie de 29,7% dintre tumorile SN au fost tumori maligne, dintre care aproape jumătate au fost glioblastoame. 70,3% au fost non-maligne, dintre care puţin peste jumătate au fost meningioame (1).
O clasificare simplă a celor peste 100 de tipuri de tumori descrise la nivelul SN este greu de făcut. Penultima clasificare elaborată de Organizaţia Mondială a Sănătăţii (OMS) în 2016 a adus date noi în privinţa diagnosticului integrat, punând accent deopotrivă pe caracteristicile histologice, gradul tumorii, dar și pe profilul molecular.
SN este alcătuit din neuroni și celule non-neuronale (gliale), acestea din urmă putându-se multiplica haotic, dezvoltând diferite tipuri de tumori gliale (glioame). Glioamele sunt cele mai frecvente tipuri de tumori cerebrale. Principalele celule gliale din creier includ astrocitele, oligodendrocitele și celulele ependimale. Glioamele pot fi deci astrocitoame, oligodendroglioame sau ependimoame.
Glioamele sunt clasificate după mai multe grade (Tabelul 1). Un grad mai mare este, de obicei, mai agresiv și cu probabilitate mai mare de creștere rapidă. Utilizarea geneticii tumorale ajută la clasificarea mai bună a glioamelor.
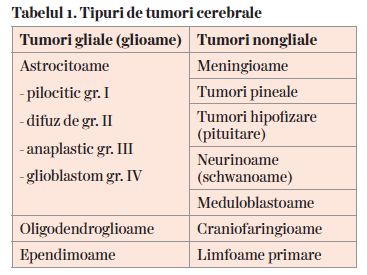
Glioamele sunt clasificate de OMS în gradele I-IV. Gradele I și II sunt considerate tumori de grad mic (dar aproape întotdeauna se însoţesc de recurenţă și progresie la un grad superior de malignitate și deces). Gradele III și IV sunt considerate tumori maligne de grad înalt.
Astrocitomul este cel mai frecvent tip de gliom, întâlnit mai des la copii. Există patru grade de astrocitom:
Tumorile nongliale sunt tumori care apar din celule nongliale din creier:
Tabelul 2 prezintă frecvenţa tumorilor cerebrale conform registrului american de tumori cerebrale, între 2008 și 2012.
Un amplu studiu din SUA publicat la finalul anului 2021 relevă că tumorile cerebrale maligne au cunoscut o scădere anuală a incidenţei de 0,8% din 2008 până în 2017, pentru toate vârstele adultului, dar cu o creștere anuală de 0,5-0,7% pentru copii și adolescenţi (1). Supravieţuirea la 5 ani a crescut pentru toate tipurile de tumori maligne, de la 23% în perioada 1975-1977, la 36% în 2009-2015, mai ales în rândul tinerilor. Glioblastomul, mai frecvent la vârstele înaintate, are pentru aceleași intervale o creștere a supravieţuirii de la 4% la 7%.
David Servan-Schreiber ar fi împlinit anul acesta, pe 21 aprilie, 62 ani. A activat ca profesor universitar, psihiatru, neurobiolog, jurnalist, eseist. A fost unul dintre cei patru fii ai lui Jean-Jacques Servan-Schreiber, fondatorul cotidianului L'Express și om politic din anii ’70.
A predat la Universitatea Lyon, iar la Pittsburgh a participat la proiecte de cercetare în cibernetică. În 1988, a creat un laborator clinic de neuroștiințe cognitive, pe care l-a co-direcționat până în 1997. A obținut în 1990 unul dintre primele doctorate americane în neuroștiințe cognitive, cu o teză intitulată ,,Mecanismele neurobiologice ale gândirii și emoțiilor”.
În anul 1990, în timpul studiilor de cercetare, s-a oferit voluntar pentru o examinare imagistică. Avea 29 de ani și aceasta i-a schimbat destinul. Colegii care îi examinau creierul au rămas stupefiați decelând o tumoră de mici dimensiuni în lobul frontal. S-a dovedit a fi un gliom cerebral de grad mic, care în medie are o rată de supraviețuire de șapte ani. David a supraviețuit 21 de ani. A urmat toate modalitățile terapeutice recomandate, dar în 2010 a avut o recidivă tumorală, care a dus la decesul său câteva luni mai târziu. În toți acești ani a avut o activitate prolifică, cu zeci de articole în publicații serioase, citate de aproximativ 4.000 de ori. Mai mult, a călătorit în misiuni umanitare, iar în 1999 a participat la organizarea serviciilor de urgență medico-psihologice pentru sindroamele de stres posttraumatic. Dar pe lângă toate aceste activități, a scris multe cărți traduse pe tot globul, în care și-a împărtășit experiența de viață, lupta pe care a dus-o cu boala și mijloacele prin care a reușit să supraviețuiască mai mult decât spuneau previziunile.
În România, în anul 2020, conform datelor ECIS (European Cancer Information System), au fost înregistrate 43.397 de cazuri noi de cancer la femei (printre cele mai frecvente: de sân, colorectal, de col uterin, plămâni, uter) și 51.879 la bărbați (pulmonar, prostatic, colorectal, vezical și gastric), exceptând melanoamele. Pentru același an s-au înregistrat 22.386 de decese prin cancer la femei (pe primele cinci locuri fiind situate cancerele de sân, colorectal, pulmonar, de col uterin și de pancreas) și 31.588 la bărbați (pulmonar, colorectal, de prostată, stomac și ficat).
Numărul total de cazuri cu tumori cerebrale pentru anul 2020 în România a fost de 1.835, față de 95.276, cât a fost numărul total de neoplazii la ambele sexe, neincluzând melanomul. Incidența tumorilor cerebrale în anul 2020 a fost de 9,4% pentru ambele sexe, iar mortalitatea, de 8,6%, date similare cu media EU27 (cele 27 de țări ale Uniunii Europene).
La nivel european, potrivit statisticilor oficiale pentru același an 2020, incidenţa neoplasmelor SNC este de aproximativ 9,4/100.000, cu o mortalitate de 7,4/100.000, rate scăzute în raport cu alte tipuri de cancer, cum ar fi cancerul pulmonar, cu o incidență de 67,3/100.000 și o mortalitate de 54,2 în EU27.
Conform GLOBOCAN 2020, numărul cazurilor noi de tumori cerebrale pentru ambele sexe, în lume, la toate categoriile de vârstă, a fost de 308.102, iar numărul deceselor prin acest tip de cancer, de 251.329.
1. Miller, KD, Ostrom, QT, Kruchko, C, Patil, N, Tihan, T, Cioffi, G, Fuchs, HE, Waite, KA, Jemal, A, Siegel, RL, Barnholtz-Sloan, JS. Brain and other central nervous system tumor statistics, 2021. CA Cancer J Clin. 2021. https://doi.org/10.3322/caac.21693
2. Amirian ES, Zhou R, Wrensch MR, et al. Approaching a scientific consensus on the association between allergies and glioma risk: a report from the glioma international case-control study. Cancer Epidemiol Biomarkers Prev. 2016;25(2):282–290
3. Amirian ES, Ostrom QT, Armstrong GN, et al. Aspirin, non-steroidal anti-inflammatory drugs (NSAIDs), and glioma risk: original data from the glioma international case-control study and a meta-analysis. Cancer Epidemiol Biomarkers Prev. 2018. doi:10.1158/1
4. Greenland, Sander (2017). A serious misinterpretation of a consistent inverse association of statin use with glioma across 3 case-control studies. European Journal of Epidemiology, 32(1), 87–88. doi:10.1007/s10654-016-0205-z
5. Fan ZX, Shen J, Wu YY, Yu H, Zhu Y, Zhan RY. Hormone replacement therapy and risk of meningioma in women: a meta-analysis. Cancer Causes Control. 2013;24(8):1517–1525.
6. Moore SC, Rajaraman P, Dubrow R, et al. Height, body mass index, and physical activity in relation to glioma risk. Cancer Res. 2009;69(21):8349–8355
7. Ostrom QT, Adel Fahmideh M, Cote DJ, et al. Risk factors for childhood and adult primary brain tumors. Neuro Oncol. 2019;21(11):1357-1375. doi:10.1093/neuonc/noz123.
8. Baan R, Grosse Y, Lauby-Secretan B, et al. Carcinogenicity of radiofrequency electromagnetic fields. Lancet Oncol. 2011;12(7):624–626
9. Horská A, Barker PB (August 2010). "Imaging of brain tumors: MR spectroscopy and metabolic imaging". Neuroimaging Clinics of North America. 20 (3): 293–310. doi:10.1016/j.nic.2010.04.003. PMC 2927327. PMID 20708548.
10. Law, Meng MD. Magnetic Resonance Imaging in Brain Tumors: Update. Topics in Magnetic Resonance Imaging 24(3):p 125, June 2015. | DOI: 10.1097/RMR.0000000000000055.
11. Fisicaro, Ryan A. BS; Jost, Ethan MA; Shaw, Katharina BA; Brennan, Nicole Petrovich BA; Peck, Kyung K. PhD; Holodny, Andrei I. MD. Cortical Plasticity in the Setting of Brain Tumors. Topics in Magnetic Resonance Imaging 25(1):p 25-30, February 2016.
12. Magin RL, Karaman MM, Hall MG, Zhu W, Zhou XJ. Capturing complexity of the diffusion-weighted MR signal decay. Magn Reson Imaging. 2019;56:110-118. doi:10.1016/j.mri.2018.09.034
13. Verger A, Kas A, Darcourt J, Guedj E. PET Imaging in Neuro-Oncology: An Update and Overview of a Rapidly Growing Area. Cancers (Basel). 2022;14(5):1103. Published 2022 Feb 22. doi:10.3390/cancers14051103
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe