Tumorile cerebrale sunt un grup heterogen de tumori, care variază semnificativ ca incidenţă în funcţie de sex, vârstă și rasă.
Sunt mai frecvente la copii și adulţii vârstnici. În general, bărbaţii sunt mai predispuși decât femeile pentru această patologie, deși unele tipuri specifice de tumori cerebrale, cum ar fi meningiomul, sunt mai frecvente la femei.
Singurii factori de risc bine validaţi pentru tumorile cerebrale sunt radiaţiile ionizante, care cresc riscul la adulţi și la copii, și istoricul de alergii, care scade riscul pentru adulţi.
Istoricul de alergii scade riscul de tumori cerebrale primare pentru adulţi. Alergiile ar determina o creștere a imunovigilenţei, cu suprimarea oricăror tendinţe de dividere anormală a celulelor. Istoricul de alergii scade riscul de gliom cu 30% (1,2).
Asocieri cu medicamente
O metaanaliză a arătat că utilizarea regulată a aspirinei a fost asociată cu un risc scăzut de gliom (gliomul de gradul II/III OMS) și de glioblastom multiform (GBM). Nu a existat o asociere semnificativă între utilizarea de alte antiinflamatoare și riscul de gliom. Sunt necesare studii suplimentare pentru a elucida mecanismele prin care aspirina poate conferi un risc scăzut de gliom (3).
Multe cercetări au investigat posibilitatea ca statinele să poată scădea incidenţa bolilor neurologice. Ele s-au bazat pe faptul că unele dintre acestea pot penetra bariera hematoencefalică și pot reduce inflamaţia creierului, ceea ce poate duce la un risc mai mic de transformare malignă. Trei studii au raportat estimări similare, sugerând că utilizarea regulată a statinelor poate fi asociată cu o reducere de 25% a riscului de gliom (4).
Asocierile remarcate între meningiom și expunerea la estrogeni ridică ipoteza factorilor hormonali în apariţia acestora (5).
Înălţimea pare să fie un important factor de risc pentru glioame, în timp ce indexul de masă corporală, nu. Moore și colab. au găsit o asociere semnificativă între indivizii mai înalţi și riscul crescut de gliom (risc relativ = 2,12 pentru cei cu înălţimea >1,9 m, faţă de cei cu înălţimea <1,6 m) (6).
Radiaţiile ionizante și neionizante
Dozele mari și moderate de radiaţii sunt cel mai frecvent documentat factor de risc de mediu pentru tumorile cerebrale. A fost observat în mod independent în studiile supravieţuitorilor bombei atomice, la pacienţii care au utilizat radioterapia și la cei expuși profesional sau conjunctural (7).
Efectele cancerigene ale radiaţiilor ionizante sunt mai puternice la copii, deoarece aceștia sunt mai radiosensibili și au mai mulţi ani de viaţă potenţială pentru exprimarea riscului. Unele studii au arătat că radioterapia pentru cancer la copii este asociată cu dezvoltarea în timp a tumorilor cerebrale, în special la cei care au fost trataţi pentru leucemia limfoblastică acută. Latenţa dintre iradiere și apariţia tumorilor a fost estimată la 7-9 ani, meningioamele și glioamele fiind cele mai frecvente tumori decelate.
Odată cu introducerea telefoniei mobile în anii 1980, radiaţiile neionizante au devenit și ele un potenţial factor de risc. Telefoanele celulare emit câmpuri de radiofrecvenţă, iar atunci când sunt utilizate în apropierea capului, creierul absoarbe cea mai mare doză de radiaţii neionizante. În 2011, Agenţia Internaţională pentru Cercetarea Cancerului (IARC) a clasificat câmpurile de radiofrecvenţă ca fiind posibil carcinogene. Concluzia s-a bazat în mare parte pe datele preliminare ce asociau un risc crescut de gliom și schwanom vestibular la utilizatorii de telefoane celulare o perioadă mare din zi (8).

Determinism genetic
Studiile asupra genomului au identificat 32 de gene moștenite asociate cu risc crescut de tumori cerebrale.
Studii recente au adus progrese privind dezvoltarea gliomului. Sunt descrise modificări genomice asociate cu anumite subtipuri de gliom. Prezenţa izocitrat dehidrogenazei (IDH1 sau IDH2) este mutaţia cu cel mai important factor prognostic în evoluţia astrocitoamelor și oligodendroglioamelor. Această recunoaștere a condus la stratificarea acestor tumori prin prezenţa sau absenţa unei mutaţii IDH. Deși nu este direct implicat în formarea tumorii, statusul de metilare al metil guanedin metil transferazei (MGMT) are o importanţă prognostică puternică, asociindu-se cu creșterea supravieţuirii în cazul glioamelor de grad înalt.
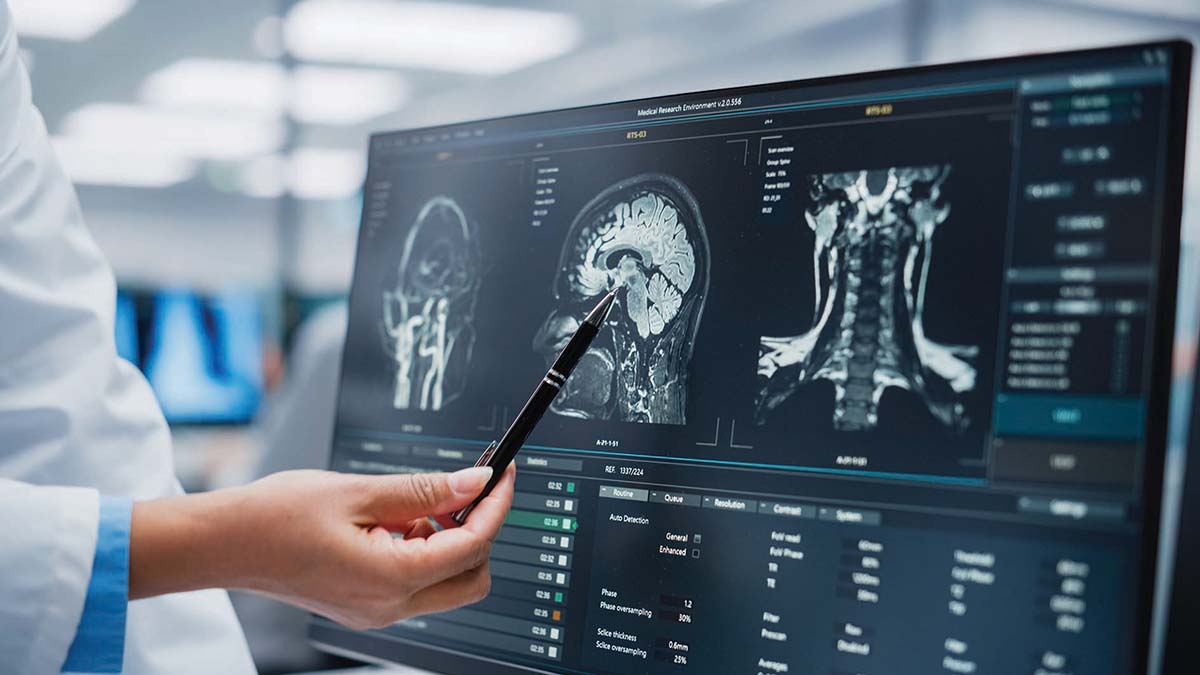
Imagistica și examenul neuropatologic sunt esenţiale pentru stabilirea diagnosticului tumorilor cerebrale.
Anamneza minuţioasă, cu precizarea istoricului medical, a antecedentelor fiziologice și patologice personale, precum și heredocolaterale, este coroborată cu examenul neurologic complet și cu investigaţiile paraclinice: examinarea imagistică și anatomopatologică.
În cazul tumorilor cerebrale, în funcţie de localizarea și de particularităţile acestora, deficitele neurologice se instalează progresiv. Uneori nu găsim semne neurologice obiective chiar în prezenţa unor tumori de dimensiuni mari. Deficitele cu debut brusc sunt determinate de sângerările intratumorale, de creșterile în volum ale tumorii, de blocarea circulaţiei lichidului cefalorahidian (LCR), cu generarea de hipertensiune intracraniană.
IRM, de primă alegere
Imagistica prin rezonanţă magnetică (IRM) cu substanţă de contrast este de primă alegere.
Pentru studiul vascularizaţiei tumorii, necesar pentru abordul neurochirurgical, se utilizează angiografia prin IRM, cu sau fără substanţă de contrast. Când IRM nu se poate efectua din diferite motive, se poate utiliza tomografia computerizată (CT) cu contrast.
Spectroscopia prin rezonanţă magnetică (MRS) apreciază modificările metabolice și chimice din interiorul tumorii. Tumorile maligne care au o activitate metabolică intensă au niveluri mai mari de colină și mai mici de N-acetil aspartat (NAA) (9).
IRM de perfuzie evaluează debitul sanguin al tumorilor cerebrale cu ajutorul substanţei de contrast. Evidenţierea vascularizaţiei tumorale și a angiogenezei ajută la determinarea malignităţii și a gradului tumorilor cerebrale. Investigaţia permite determinarea celui mai bun loc pentru efectuarea biopsiei și postoperator permite diferenţierea ţesutului restant sau a recidivei tumorale de cel cicatricial (10).
IRM funcţional (fMRI) măsoară modificările fluxului sanguin în părţile active ale creierului în timp ce pacientul efectuează anumite sarcini și decelează ariile specifice responsabile pentru acele funcţii. Permite evitarea afectării ariilor elocvente în timpul rezecţiei tumorii. Crește și acurateţea biopsiei, precizând aria optimă pentru prelevat. De exemplu, un neurochirurg se poate opune rezecării unei tumori în apropierea cortexului motor, deoarece acest lucru ar putea duce la un deficit motor (11).
IRM de difuzie măsoară mișcarea browniană a moleculelor de apă de-a lungul unui gradient de câmp magnetic. Pentru diagnosticarea tumorilor cerebrale, măsurarea coeficientului aparent de difuzie (ADC) în tumorile cerebrale permite medicilor să clasifice tipul tumorii. Majoritatea tumorilor cerebrale au ADC mai mare decât ţesuturile normale ale creierului. Tehnica permite aprecierea răspunsului la medicamente, radiaţii sau terapia genică. Un tratament de succes are ca rezultat apoptoza și creșterea difuziei, în timp ce tratamentul ineficient are ca rezultat valori neschimbate ale difuziei (12).
Tomografia cu emisie de pozitroni (PET) utilizează substanţe radioactive, precum fluoro-deoxi-glucoza (FDG). Această substanţă injectată este preluată de celule care se divid. Celulele tumorale sunt mai active în diviziune, astfel încât captează mai mult substanţa radioactivă decât celulele normale. După injectare, se obţine astfel imaginea zonelor radioactive din creier. Este util și pentru diferenţierea recidivei de radionecroza cerebrală, care poate surveni după radioterapie, dar nu captează radiotrasorul. Potenţialul său este de a trata aceste tumori în viitorul apropiat prin astfel de radiotrasori (13).
Histologia confirmă diagnosticul
Cu toate aceste tehnici, diagnosticul definitiv al tumorii cerebrale ar trebui să fie confirmat numai prin examinarea histologică a probelor de ţesut tumoral obţinute prin mijloace de diagnostic:
- Biopsia stereotaxică sau biopsia cu ac, care este ghidată imagistic, sub anestezie generală;
- Biopsia deschisă, prin craniotomie care permite în timp real un diagnostic histologic, în timp ce pacientul este pe masa de operaţie. Diagnosticul urmează a fi confirmat ulterior.
Puncţia lombară cu analiza lichidului cefalorahidian este utilă când avem suspiciunea că celulele tumorale au ajuns la nivelul meningelui sau în spaţiul subarahnoidian, cum se întâmplă frecvent în limfoamele primare cerebrale.
Bibliografie
1. Miller, KD, Ostrom, QT, Kruchko, C, Patil, N, Tihan, T, Cioffi, G, Fuchs, HE, Waite, KA, Jemal, A, Siegel, RL, Barnholtz-Sloan, JS. Brain and other central nervous system tumor statistics, 2021. CA Cancer J Clin. 2021. https://doi.org/10.3322/caac.21693
2. Amirian ES, Zhou R, Wrensch MR, et al. Approaching a scientific consensus on the association between allergies and glioma risk: a report from the glioma international case-control study. Cancer Epidemiol Biomarkers Prev. 2016;25(2):282–290
3. Amirian ES, Ostrom QT, Armstrong GN, et al. Aspirin, non-steroidal anti-inflammatory drugs (NSAIDs), and glioma risk: original data from the glioma international case-control study and a meta-analysis. Cancer Epidemiol Biomarkers Prev. 2018. doi:10.1158/1
4. Greenland, Sander (2017). A serious misinterpretation of a consistent inverse association of statin use with glioma across 3 case-control studies. European Journal of Epidemiology, 32(1), 87–88. doi:10.1007/s10654-016-0205-z
5. Fan ZX, Shen J, Wu YY, Yu H, Zhu Y, Zhan RY. Hormone replacement therapy and risk of meningioma in women: a meta-analysis. Cancer Causes Control. 2013;24(8):1517–1525
6. Moore SC, Rajaraman P, Dubrow R, et al. Height, body mass index, and physical activity in relation to glioma risk. Cancer Res. 2009;69(21):8349–8355
7. Ostrom QT, Adel Fahmideh M, Cote DJ, et al. Risk factors for childhood and adult primary brain tumors. Neuro Oncol. 2019;21(11):1357-1375. doi:10.1093/neuonc/noz123
8. Baan R, Grosse Y, Lauby-Secretan B, et al. Carcinogenicity of radiofrequency electromagnetic fields. Lancet Oncol. 2011;12(7):624–626
9. Horská A, Barker PB (August 2010). "Imaging of brain tumors: MR spectroscopy and metabolic imaging". Neuroimaging Clinics of North America. 20 (3): 293–310. doi:10.1016/j.nic.2010.04.003. PMC 2927327. PMID 20708548
10. Law, Meng MD. Magnetic Resonance Imaging in Brain Tumors: Update. Topics in Magnetic Resonance Imaging 24(3):p 125, June 2015. | DOI: 10.1097/RMR.0000000000000055
11. Fisicaro, Ryan A. BS; Jost, Ethan MA; Shaw, Katharina BA; Brennan, Nicole Petrovich BA; Peck, Kyung K. PhD; Holodny, Andrei I. MD. Cortical Plasticity in the Setting of Brain Tumors. Topics in Magnetic Resonance Imaging 25(1):p 25-30, February 2016
12. Magin RL, Karaman MM, Hall MG, Zhu W, Zhou XJ. Capturing complexity of the diffusion-weighted MR signal decay. Magn Reson Imaging. 2019;56:110-118. doi:10.1016/j.mri.2018.09.034
13. Verger A, Kas A, Darcourt J, Guedj E. PET Imaging in Neuro-Oncology: An Update and Overview of a Rapidly Growing Area. Cancers (Basel). 2022;14(5):1103. Published 2022 Feb 22. doi:10.3390/cancers14051103
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe