Leziunile tumorale ale gleznei și piciorului la copil reprezintă un domeniu mai puţin abordat ca atare în literatură. În practica medicală, aceste intervenţii operatorii se realizează doar în anumite spitale.
Diagnosticul și tratamentul tumorilor maligne se stabilesc în echipe multidisciplinare, care cuprind următoarele specialităţi: oncologie, chirurgie, radiologie și imagistică, chirurgie plastică și reparatorie, anatomie patologică, biologie moleculară, imunologie și medicină de laborator.
7. Bursita retrocalcaneană (maladia Haglund)
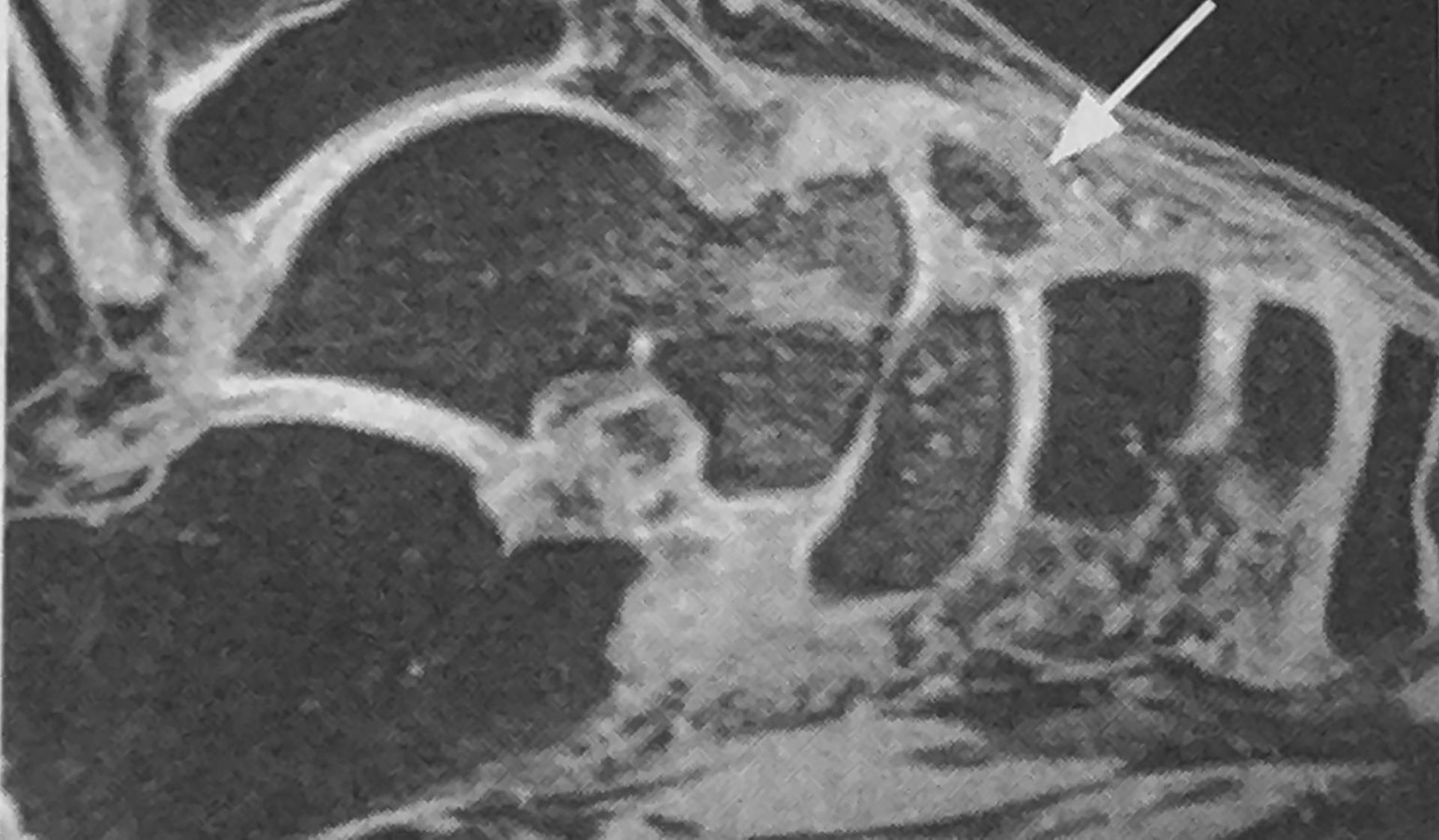
Maladia Haglund este o bursită determinată de iritarea traumatică a burselor retroahiliană și preahiliană. Porţiunea postero-superioară a tuberozităţii calcaneene este hipertrofiată și creează condiţii de compresiune a celor două burse, astfel încât o iritare continuă produsă de încălţăminte induce bursita retrocalcaneană sau preahiliană. Afecţiunea este specifică adulţilor, însă apare și la copiii mari și adolescenţi. Copiii prezintă la naștere hipertrofia tuberozităţii posterioare a calcaneului și se manifestă mai târziu.
Diagnosticul se stabilește clinic și radiologic. Unghiul dintre suprafaţa plantară și cea posterioară a calcaneului Fowler-Philip are valoarea normală de până la 65 de grade. Peste această valoare indică maladia Haglund. IRM evidenţiază prezenţa unei bursite retrocalcaneene.
Tratamentul este conservator și constă în purtarea de încălţăminte adecvată, puncţii evacuatorii, balneofizioterapie și medicaţie locală. Eșuarea tratamentului conservator este urmată de tratamentul chirurgical. Abordul limitat, fie numai bursa, fie o rezecţie minoră, este contraindicat. Bursa se delimitează net și se excizează împreună cu un fragment suficient de bine individualizat din tuberozitatea calcaneană.
8. Tumorile neurogenice
8.1 Neurofibroamele
Au forma fuziformă, sunt cele mai frecvente leziuni tumorale neurogenice la copii, deși ele au cea mai mare frecvenţă la pacienţii cu vârsta cuprinsă între 20 și 30 de ani. Este o tumoră fără capsulă care se continuă cu nervul normal. Neurofibroamele pot fi de mai multe tipuri:
- localizate și reprezintă 90% din cazuri;
- difuze, care apar mai frecvent la copii decât la adulţi și sunt dispuse în zona capului și a gâtului;
- de tip plexiform, care sunt patognomonice pentru neurofibromatoza de tip I.
Diagnosticul neurofibroamelor este pus pe baza IRMui, unde se constată un așa-numit semn ţintă – o zonă centrală scăzută în intensitate înconjurată de un halou marginal de intensitate crescută. Tratamentul neurofibromului constă în rezecţia segmentului de nerv afectat numai dacă pacienţii au manifestări simptomatice.
8.2. Schwanoamele
Sunt tumori benigne, încapsulate, ce provin din teaca nervului și conţin celule Schwann. În neurofibromatoza de tip I apar multiple schwanoame. IRM stabilește diagnosticul punând în evidenţă o formaţiune fuziformă înconjurată de un strat de ţesut adipos. Tratamentul schwanoamelor simptomatice constă în rezecţia lor fără a afecta nervul adiacent.
9. Sinovita pigmentară vilonodulară (SPVN)
Apare mai frecvent la adulţi, dar, în 2002, a fost semnalată și la copil, de către Gibbons. SPVN este o leziune difuză intraarticulară, agresivă, care se extinde la nivelul osului adiacent. Tratamentul constă în extirparea leziunii la pacienţii simptomatici. Recidivele apar frecvent. Tratamentul prin iradiere în leziunile histologic agresive cu posibilitatea de invadare osoasă nu oferă rezultate bune. În asemenea cazuri, excizia minuţioasă urmată de cauterizare și artrodeză este o soluţie temporară accesibilă mai ales la copii.
10. Tumora fibroblastică
Este cunoscută și sub numele de tumoră desmoidă. Fibromatoza reprezintă proliferarea fibroblaștilor cu evoluţie agresivă. Această leziune este extrem de rară și apare la nivelul extremităţilor, dar poate fi prezentă și la nivelul picioarelor. În comparaţie cu adultul, este mult mai puţin frecventă la copii.
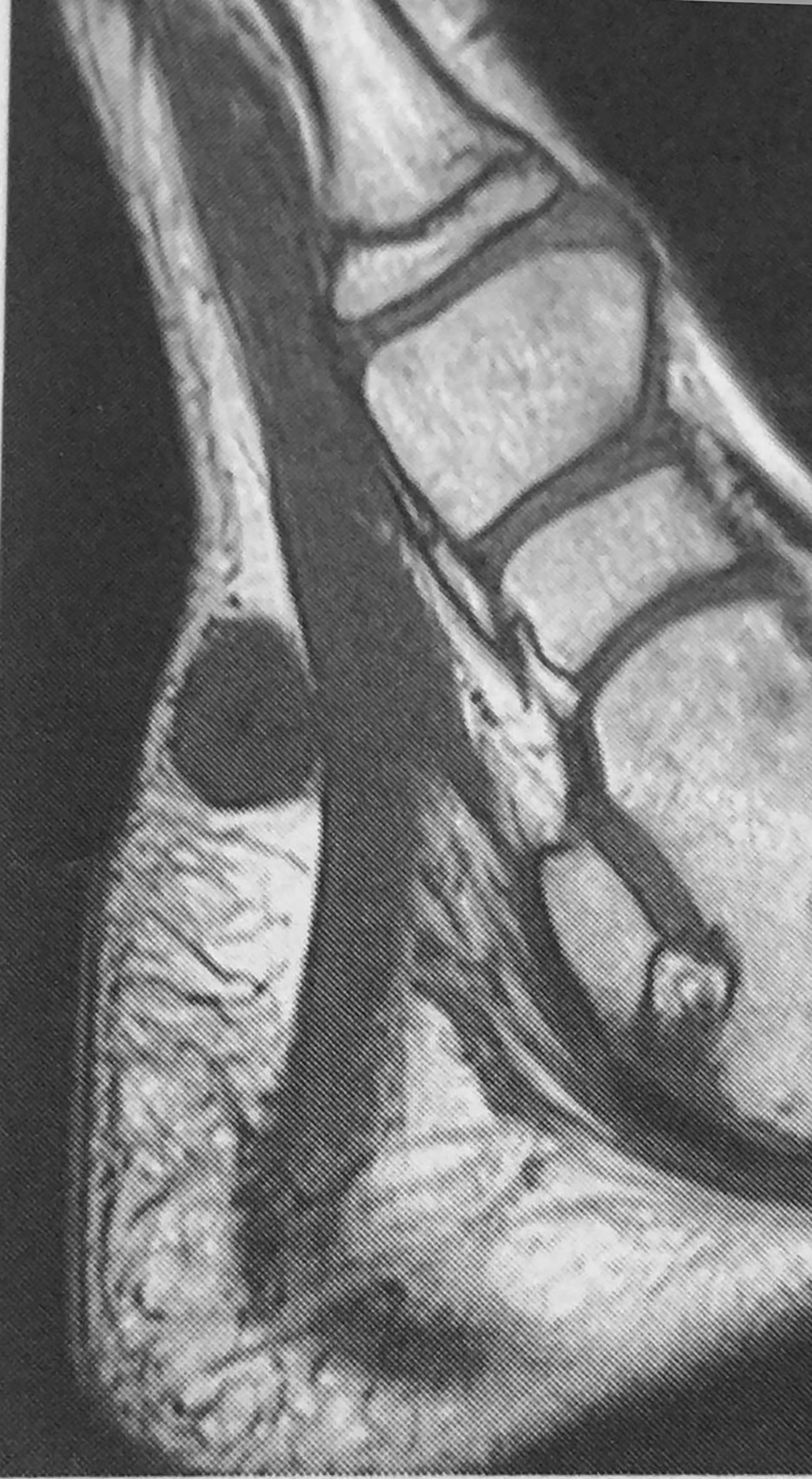
Este dispusă solitar sau multifocal și este clasificată în două forme:
- superficială – interesează fascia plantară a piciorului în maladia Lederhouse, fascia ventrală a mâinii în maladia Dupuytren și cea a penisului în boala Peyronie;
- profundă.
Leziunile fibroblastice de la nivelul gleznei și piciorului nu depășesc 5 cm în diametru, au un ritm de creștere diminuat și se infiltrează difuz în musculatura plantară. Deși unii autori recomandă tratament cu citostatice, aceste tumori nu metastazează. Citostaticele au rolul de a evita recidivele. Aceste tumori apar în proporţie de 88% la copii mai mici de doi ani, cu toate că au fost comunicate cazuri și la copii de peste opt ani. Forma solitară este cunoscută sub numele de miofibrom infantil, iar cea multifocală – miofibromatoză. Examenul local pune în evidenţă o formaţiune dură, aderentă de planul osos, similară unui nodul solitar cu diametrul de 2–3 cm.
În cazul intervenţiilor operatorii, rata recidivei este foarte mare și poate ajunge la 70% din cazuri. Braun S.A. și Helbig D. arătau în 2014 că o parte din aceste leziuni evoluează spre rezoluţie spontană. Tratamentul medical constă în administrarea de substanţe antiinflamatorii și încălţăminte adecvată. Aceste tumori au indicaţie operatorie dacă este afectată funcţia piciorului și tratamentul cu antiinflamatorii a eșuat.
Evaluarea evoluţiei se face, în mod elocvent, prin IRM cu substanţă de contrast. Dacă evoluţia leziunii este agresivă și se constată creșterea rapidă în dimensiuni, se face biopsie pentru a exclude o eventuală tumoră malignă.
11. Tumora cu celule gigante a peritendonului
Tumora apare mai frecvent între 20 și 30 de ani și extrem de rar la copii. Gibbons et al. au precizat că aceasta apare și la copii. Leziunea nu depășește 2 cm și se dezvoltă în jurul tendonului. Cel mai frecvent apare la nivelul mâinii și apoi la nivelul piciorului, ca localizări solitare; localizările difuze apar în jurul articulaţiilor mari ale piciorului. În 2008, Darwish et al. au publicat un studiu în care au analizat 52 de cazuri de tumori cu celule gigante ale tecii tendoanelor. Numai unul dintre aceste cazuri a apărut la nivelul halucelui. Diagnosticul se stabilește cu ajutorul imaginilor de pe IRM. Intervenţia operatorie este bine să fie făcută în formele agresive și dacă tumora este simptomatică. După intervenţie, recidivele apar în 45% din cazuri.
1. Exostozele
Exostozele sunt cele mai frecvente tumori osoase benigne și reprezintă 10–15% din tumorile osoase. Sunt de dimensiuni diferite și pot fi sesile sau pediculate. Pacienţii care prezintă exostoze multiple ereditare au o defecţiune genetică autozomal dominantă. Exostoza ereditară multiplă apare la copii cu vârsta sub zece ani și prezintă frecvent diformitaţi axiale și scurtări de membre. La nivelul piciorului, incidenţa exostozelor este estimată de la 1% la 8%. Exostozele au în componenţa lor corticală și medulară un cap acoperit de un cartilaj hialin. Corticala exostozei continuă corticala osului din care provine, iar medulara comunică cu cea a osului. Diagnosticul se stabilește clinic și este confirmat radiologic. Rezecţia exostozei se face extraperiostic, pentru a se evita recidiva. Indicaţiile privind extirparea sunt legate de asocierea exostozei cu dureri, modificări de formă, direcţie și poziţie ale oaselor piciorului, tulburări de creștere sau dimensiuni mari ale acesteia cu efect inestetic sau împiedicarea ortostatismului și locomoţiei. Exostozele apar la copii cel mai frecvent între 10 și 15 ani, în special la nivelul metatarsienelor. Pe măsură ce înaintează în vârstă, ritmul de creștere scade, iar la maturitate rămâne la aceleași dimensiuni.
Exostozele subunghiale apar la nivelul falangei distale a halucelui. Ele induc deformarea unghiei și dureri. Tratamentul vizează extirparea exostozei și se recurge fie la excizia exostozei prin elevaţia unghiei și păstrarea integrităţii, fie la excizia leziunii și onixectomie. Explorarea imagistică prin CT și IRM se face dacă examenul radiologic nu precizează limitele exostozei.
2. Chistul osos solitar
Este o leziune chistică relativ frecventă la copiii cu vârsta sub cinci ani, dar poate să apară și la copiii mai mari de 15 ani, însă mult mai rar. Incidenţa la sexul masculin este mult mai mare. Toate datele statistice relevă cele mai frecvente localizări la nivelul oaselor lungi – humerus, femur, tibie și fibulă. La nivelul piciorului apare la oasele protarsului, talus și calcaneu. În decurs de 40 de ani am tratat cinci cazuri de chist osos solitar, trei la nivelul calcaneului și două la nivelul talusului. Uneori, primul semn este complexul lezional fractură-chist osos care survine după un traumatism minor.
Simptomatologia este nespecifică și adesea lipsește. Rareori se conturează un tablou clinic ce constă în dureri cu caracter intermitent, reumatoid și șchiopătare. Sunt cazuri în care diagnosticul se stabilește în urma unui radiografii efectuate pentru un traumatism. Diagnosticul evidenţiază o zonă de osteoliză cu absenţa traveelor osoase, delimitat de un lizereu de scleroză, uneori mai evident, alteori mai puţin. Pe măsură ce leziunea evoluează, dimensiunile chistului se măresc și sunt delimitate de corticala calcaneului sau talusului. Cavitatea chistului osos solitar conţine lichid serocitrin, iar pereţii cavităţii sunt acoperiţi de o membrană subţire, albicioasă, care din punct de vedere histopatologic conţine fibre de colagen și fibroblaști.
Tratamentul constă în abord deschis, trepanaj, chiuretajul cavităţii cu grefoane osoase alogene sau autogene. Se pot folosi în locul grefonului și substanţe sintetice de tip rhBMPs (recombinat human bone morphogenetic proteins). Șurubul canelat drenează lichidul serocitrin și duce la vindecarea chistului osos. Folosirea acestor metode a scăzut considerabil rata recidivelor.
Mainard și Galaig au comunicat rezultate bune după chiuretajul endoscopic și injectarea percutană de cement cu fosfat de calciu într-un caz de chist osos solitar calcanean.
3. Chistul osos anevrismal
Este o tumoră benignă cu conţinut fluid, sanguinolent. Aproximativ 2% din aceste tumori apar la nivelul piciorului, sunt evolutiv agresive și expansiunea lor se produce până la corticala osoasă. La examenul radiologic se distinge o zonă de osteoliză, uneori septată, fără calcificări. Explorările imagistice de detaliu IRM și CT ne ajută să determinăm nivelul lichidului și densitometria și să facem diferenţierea între chistul osos solitar și cel anevrismal. Tratamentul constă în chiuretaj, lavaj local, crioterapie, cauterizare sau cement. Recidivele sunt mai mici dacă la chiuretaj se adaugă și celelalte tratamente complementare.
4. Tumori cu celule gigante
Se localizează la nivelul gleznei și piciorului, mai rar la copii și reprezintă 2% din tumorile ce survin la acest nivel. Au caracter distructiv în evoluţie. Dacă diagnosticul se stabilește tardiv, apare complexul lezional fractură–os patologic. Se tratează prin chiuretaj și metode complementare sau rezecţie în bloc.
5. Maladia Trevor
Este o leziune cartilaginoasă benignă de tip osteocondrom dispusă la nivelul epifizelor. Este o boală extrem de rară și incidenţa este de un caz la un milion de copii. Apare cu predilecţie la copiii mici, la nivelul genunchiului și gleznei. Aceasta afectează doar o articulaţie.

Din cauza tulburărilor de creștere de la nivelul articulaţiei, apar deviaţii axiale, inegalitate de membre sau diformitate în valg a piciorului, dacă se localizează la nivelul gleznei. La examenul clinic, membrul apare deformat, iar la examenul local se poate testa un interliniu articular dureros și o formaţiune dură aderentă de epifiză, dispusă frecvent medial.
Radiografia pune în evidenţă o excrescenţă epifizară în afara conturului normal și prezenţa unor calcificări. CT-ul este necesar pentru planningul preoperator. IRM face o distincţie clară între această maladie și osteosarcom. Examenul histopatologic pune în evidenţă o similitudine cu osteocondromul (acesta este situat epifizar și are implicare asupra creșterii osoase).
Tratamentul vizează excizia tumorii epifizare, mai ales când este mare sau pacientul are dureri. Se preferă extirparea totală, iar excrescenţele reziduale se pot resorbi. Leziunile minore se pot extrage artroscopic, iar cele mari necesită refacerea conturului epifizar prin abord deschis. La maturitate, leziunea nu mai evoluează și nu mai apar altele noi.
6. Condroblastomul
Condroblastomul apare excepţional la copii, la cei cu vârsta cuprinsă între 10 și 20 de ani, în special la băieţi. Este o tumoră benignă mai puţin cunoscută și este consemnată ca o tumoră ce reprezintă 1% din tumorile osoase primare. La picior apare la nivelul calcaneului. Examenul radiologic evidenţiază o tumoră osteolitică. Biopsia stabilește diagnosticul. Condroblastoamele simptomatice se extirpă. Ele pot stagna în evoluţie și se resorb la maturitate.
7. Osteomul
Osteomul este o osificare heterotopică subperiostală cunoscută și sub numele de osteofit; reprezintă o formaţiune osoasă dură care apare după un hematom subperiostal osificat sau iritaţii locale persistente care survin la nivelul oaselor cu suprafeţe subcutane. Osteomul apare cel mai frecvent la nivelul piciorului și apoi la nivelul craniului și mandibulei.
Debutează sub forma unei tumefacţii dureroase la palpare, care după patru săptămâni de evoluţie devine bine conturată și nedureroasă. În faza dureroasă, ecografia evidenţiază prezenţa subperiostală a unui revărsat sero-sanguinolent. Se poate face confuzie cu chisturile sinoviale. Radiografia stabilește prezenţa osteomului, iar la nevoie CT-ul certifică diagnosticul: corticala osului prezintă o excrescenţă. Dimensiunile osteomului sunt de aproximativ 2 cm și nu necesită tratament chirurgical. Îndepărtarea cauzei (încălţăminte neadecvată, șiretul strâns excesiv) duce la staţionarea creșterii în dimensiuni și la dispariţia durerii. Sportivii de performanţă, în special fotbaliștii, fac frecvent osteocondroame, oasele afectate fiind navicularul, cuboidul și apofiza stiloidă a metatarsului 5. De cele mai multe ori, după îndepărtarea cauzei la copii, creșterea și dezvoltarea duc la dispariţia lor.
Rezultatul tratamentului în tumorile maligne ale gleznei și piciorului întâmpină dificultăţi în stabilirea diagnosticului, din cauza debutului insidios și a frecvenţei scăzute a acestora. Cu toate acestea, medicul trebuie să aibă în vedere posibilitatea existenţei lor și faptul că un diagnostic tardiv conduce la rezultate nesatisfăcătoare. Prezenţa unei tumori maligne la acest nivel impune următoarele obiective:
- conservarea epifizei și reconstrucţia osteoplastică sau osteoartroplastică în cazul în care această intervenţie se impune (leziuni la nivelul metatarsienelor care au invadat articulaţia metatarsofalangiană sau articulaţia tibio-talară);
- orientarea conceptuală spre salvarea ei (numai în caz de necesitate spre amputaţie).
Tumorile maligne impun rezecţii oncologice, de aceea trebuie explorate în detaliu, pentru ca tumora să fie excizată până la nivelul ţesuturilor sănătoase limitrofe. Un diagnostic incorect sau tardiv crește rata recidivei locale, chiar dacă la unele sarcoame este indicată asocierea chimioterapiei sau radioterapiei. Reintervenţia pentru excizia tumorii trebuie să reducă riscul recidivei locale. Tumorile maligne tratate în centrele specializate în oncologie au fost diagnosticate la momentul prezentării, iar rezultatele au fost mai bune în comparaţie cu rezultatele obţinute în centrele specializate în acest domeniu.
Tratamentul iniţial incorect scade durata de supravieţuire a pacienţilor cu sarcom. Durata de supravieţuire este mai mare în tumorile osoase maligne ale gleznei și piciorului. Sarcoamele gleznei și piciorului au următoarele caracteristici: cresc rapid în dimensiuni, dimensiunile tumorii depășesc 5 cm; copiii prezintă sindroame cu predispoziţie pentru aceste tumori; au antecedente heredocolaterale; cuprinde și aponevrozele profunde. IRM pune în evidenţă o formaţiune heterogenă, cu contur difuz și cu vascularizaţie abundentă. Aceste caracteristici stabilesc un diagnostic de probabilitate a unei tumori maligne și impun biopsia, care stabilește un diagnostic de certitudine.
1. Sinoviosarcomul
Este cea mai frecventă tumoră care interesează părţile moi ale piciorului la copil și se situează pe locul doi în cadrul tuturor tumorilor de părţi moi care apar la vârsta copilăriei și adolescenţei – 30% din aceste leziuni survin la pacienţii cu vârsta sub 20 de ani. Se localizează juxtaarticular și în 10% din cazuri poate fi intraarticular. Dimensiunile sunt variabile: unele pot fi mai mici de 1 cm, dar cele mai frecvente sunt între 1–5 cm și mai rar peste această dimensiune. Diagnosticul se stabilește pe baza datelor imagistice și a testelor genetice. Ecografia evidenţiază o tumoră solidă, bine conturată. IRM relevă imaginea tipică a unei formaţiuni izointense în T1 și izointensă și frecvent heterogenă în T2, în 20% din cazuri cu conţinut lichid.
Această tumoră trebuie diferenţiată de tumorile benigne, cum ar fi, de exemplu, neurofibromul, schwanomul sau tumorile fibroblastice. Diagnosticul clinic iniţial de tumoră benignă poate fi infirmat dacă formaţiunea pierde caracterul benign și devine dureroasă, se extinde în profunzime și pierde caracterul consistent. Reevaluarea imagistică și biopsia stabilesc diagnosticul corect. Testele genetice confirmă diagnosticul: translocaţia t (x; 18) (p11.2; q11.2), proteina S 100 protein like prezentă sau fuziunea transcriptică SYT- SSX. Tratamentul vizează rezecţie largă în limite oncologice și radioterapie, iar când tumora este extinsă se impune reconstrucţia. Recidivele apar frecvent. Rezultatele sunt mai bune la copii când sinoviosarcomul nu depășește 5 cm, tumora este localizată periferic și este slab diferenţiată histologic.
2. Liposarcomul
Este extrem de rar și se situează pe locul trei ca incidenţă în patologia pediatrică a tumorilor maligne de părţi moi ale piciorului. Examinarea clinică și radiologică nu permite diferenţierea liposarcomului de lipoblastom. Liposarcomul apare mai frecvent la adolescenţi, iar lipoblastomul, la copii mici. Biopsia certifică diagnosticul. Prognosticul la copii este mai bun decât la adulţi.
3. Fibrosarcomul
Este a doua tumoră ca frecvenţă după sinoviosarcom în ceea ce privește localizarea la nivelul piciorului. Diagnosticul prezumtiv se stabilește cu ajutorul IRMui, care evidenţiază imagini heterogene în T1 și T2. Examinarea cu substanţă de contrast evidenţiază mai clar imaginea și limitele ei. Apare la copii mici și preșcolari și nu e prezent la naștere. Se dezvoltă rapid și dimensiunile pot depăși 10 cm. Metastazele survin în 10% din cazuri și se localizează la nivelul plămânului. Tratamentul constă în rezecţii și iradiere în unele cazuri. Recidivele locale au rată foarte crescută, între 20% și 40%. Rata de supravieţuire este de 80% peste cinci ani. Prognosticul este mai bun la copii decât la adulţi. Fibrosarcomul infantil apare la copii cu vârsta sub șapte ani, iar forma adultă – la copii cu vârsta între 10 și 15 ani. Rata de supravieţuire a copiilor care au fibrosarcom similar cu adultul este sub 60%.
4. Rabdomiosarcomul
Este o tumoră malignă cu incidenţă extrem de rară. La nivelul piciorului, frecvenţa este de 1% din tumorile maligne ale piciorului. Această tumoră are predilecţie în special pentru copii, cea mai frecventă formă fiind cea embrionară, care apare la copii și adolescenţi, iar cea alveolară domină la grupa de vârstă 10–25 de ani. Forma polimorfă este constantă la adulţi. Nu este dureroasă, cu excepţia cazurilor când comprimă un nerv sau apare pe faţa plantară a piciorului. Diagnosticul prezumtiv se stabilește cu predilecţie radiologic și imagistic. Radiografia evidenţiază leziuni osoase dacă tumora erodează osul. În aceste cazuri, de cele mai multe ori nu apar calcificări intratumorale.
Arteriografia relevă o vascularizaţie bogată, iar limfografia – metastaze limfoganglionare. Cea mai importantă investigaţie este IRM, care ilustrează localizarea, limitele, volumul și rapoartele cu ţesuturile limitrofe. Scintigrafia este indicată în cazurile în care se suspectează metastaze osoase.
Biopsia și examenul histopatologic urmat de cel imunohistochimic certifică diagnosticul. Tratamentul cuprinde chimioterapie preoperatorie, excizie chirurgicală în limite oncologice și radioterapie postoperatorie dacă tumora nu a fost excizată complet. Chimioterapia postoperatorie durează doi ani. Prognosticul este rezervat. Tumora evoluează rapid și progresiv. Durata de supravieţuire este de cinci ani postoperator la 80% din cazuri.
1. Osteosarcomul
Este cea mai frecventă tumoră osoasă a piciorului și gleznei. Apare mai frecvent la grupa de vârstă cuprinsă între 10 și 18 ani. Se localizează la nivelul metatarsului și mezotarsului. Copiii au o rată de supravieţuire la cinci ani de 80%. Distrucţiile osoase dau reacţie periostală. Diagnosticul se stabilește imagistic, prin biopsie și examen histopatologic, urmat de cel imunohistochimic. Tratamentul constă în chimioterapie preoperatorie, rezecţie în limite oncologice și chimioterapie postoperatorie.
2. Sarcomul Ewing
Cuprinde aceleași segmente ale piciorului, diagnosticul se face după aceleași evaluări și examenul histologic certifică diagnosticul. Tratamentul cu citostatice este diferenţiat de cel al osteosarcomului.
1. Pirela-Cruz M. A. et al. Lipoblastoma circumscripta of the toe: A case report and review of the literature. Foot Ankle 1992; 13(8): 478–81
2. Saboeiro G.R., Sofka C.M. Ultrasound - guided ganglion cyst aspiration. HSS J 2008; 4(2): 161–63
3. Jing Z. et al. The imaging features of meningeal Ewing sarcoma/peripheral primitive neuroectodermal tumours (pPNETs). Br J Radiol 2014; 87(1041): 20130631
4. Burnei Gh., Zaharia C. Surgical particularities in the treatment of malignant bone tumors in children. Academie Centrale Europeenne des Sciences, des Arts et des Lettres: Buletin semestriel, 2012, Suceava
5. Laffan E.E. et al. Pediatric soft-tissue tumors and pseudotumors: MR imaging features with pathologic correlation. Part 2 :Tumors fibroblastic / myofibroblastic, so-called fibrohistocytic, muscular, lymphomatous, neurogenic , hair matrix and uncerting origin Radiographics 2009; 29 (4): e 36
6. Michal M. et al. Minute synovial sarcomas of the hands and fee feets: A clinicopathologic study of 21 tumors less than 1 cm. Am J Surg Pathol 2006; 30(6): 721–26
7. Bouchard M. et al. Assesment of the pediatric foot mass. J of the AAOS ian 2017; 25(1): 32–41
8. Miller G.G. et al. Lipoblastoma and liposarcoma in children: An analysis of 9 cases and a review of the literature . Can J Surg 1998; 41(6): 455–58
9. Ozdemir H. M. et al. Tumors of the foot and ankle: Analysis of 196 cases. J Foot Ankle Surg 1997; 36 (6): 403–8
10. Burger M. et al. Unusual sites of Ewing sarcoma: A retrospective multicenter 30 year Experience of the Italian Association of Pediatric Hematology and Oncology and Italian Sarcoma Grup. Eur J Cancer 2013;49 (17): 3658–65
11. Chou L. B. et al. Tumors of the foot and ankle: Experience with 153 cases. Foot Ankle Int 2009; 30(9): 863–41
12. Gibbons C. L. et al. Giant-cell tumor of the tendon sheath in the foot and ankle. J Bone Joint Surg Br 2002; 84(7): 1000–3
13. Kerby E. J. et al. Soft-tissue tumors and tumor-like lesions of the foot: An analysis of eighthy-three cases. J Bone Joint Surg Am 1989; 71(4): 621–26
14. Smith E. L. et al. Trevor’s disease: The clinical manifestations and treatment of dysplasia epiphysealis hemimielica. J Pediatr Orthop B 2007; 16(4): 297–302
15. Da Cambra M. P. et al. Subungual exostosis of the toes A systematic review. Clin. Orthop. Relat Res 2014; 472(4): 1251–59
16. Mulliken J. B., Glowacki J.: Hemangiomas and vascular malformations in infants and children: A classification based on endothelial characteristics. Plast Reconstr Surg 1982; 69(3): 412–22
17. Braun S. A., Helbig D. Infantile digital fibromatosis: A rare myofibrocytic tumor with characteristic histopathology. J Dtsch Dermatol Ges 2014; 12(12): 1141–42
18. Petca R., Burnei Gh. Pattern of bone tumours in retrospective clinical pathological study over a five years period: TheVII-th ARTOP Congress Bucharest, November 2014
19. Burnei Gh., Enculescu A. et al. „Forme invazive de chist osos esenţial tratate și vindecate prin implanturi metalice”: Simpozionul Naţional de Anatomie Patologică cu participare internaţională, octombrie 2006, Sinaia
20. Burnei Gh. et al. „O nouă tehnică de reconstrucţie osteoarticulară de protars la un caz de chist osos anevrismul de calcaneu”: Simpozionul Naţional de Anatomie Patologică cu participare internaţională, octombrie 2006, Sinaia
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe