Procedurile de radiologie intervenţională utilizate în patologia hepatică pot fi clasificate în două mari categorii: vasculare și nonvasculare.
 Proceduri vasculare terapeutice sunt reprezentate de chemoembolizarea și radioembolizarea tumorilor hepatice, respectiv șunt porto-sistemic transjugular intrahepatic (TIPS – transjugular intrahepatic porto-systemic shunt).
Proceduri vasculare terapeutice sunt reprezentate de chemoembolizarea și radioembolizarea tumorilor hepatice, respectiv șunt porto-sistemic transjugular intrahepatic (TIPS – transjugular intrahepatic porto-systemic shunt).
Procedurile nonvasculare utilizate în patologia hepato-bilio-pancreatică sunt reprezentate de: biopsii percutane sub ghidaj imagistic, drenajele de colecţii/abcese, drenajele biliare, ablaţia percutană a tumorilor hepatice.
TIPS reprezintă un tratament paliativ al hipertensiunii portale. Procedura constă în crearea unui șunt intrahepatic între circulaţia portală și cea sistemică, între o venă hepatică și unul din ramurile principale ale venei porte. Pentru aceasta se utilizează un stent expandabil poziţionat intrahepatic între cele două structuri vasculare.
Principalele indicaţii ale procedurii TIPS sunt reprezentate de:
• tratamentul și prevenţia secundară a hemoragiei digestive superioare prin efracţia varicelor esofagiene sau gastrice, recidivantă;
• ascita refractară la tratament;
• sindromul Budd-Chiari.
Procedura se efectuează cu pacientul sub anestezie generală și se realizează prin puncţia venei jugulare drepte, urmată de cateterizarea venei cave superioare, respectiv inferioare, și a unei vene hepatice (de regulă, cea dreaptă). Prin vena hepatică se puncţionează transhepatic ramul portal, utilizând ghidaj ecografic și/sau fluoroscopic. După efectuarea dilataţiei tractului intrahepatic, se montează stentul. Acesta se dilată astfel încât gradientul presional porto-sistemic să fie de 10-12 mmHg.
Complicaţiile imediate ale procedurii TIPS pot fi hemoragice, prin sângerare intraperitoneală, biliare, prin lezarea ductelor biliare, cardiace (insuficienţă cardiacă congestivă sau edem pulmonar acut), respectiv hepatice (insuficienţă hepatică acută).
Complicaţiile tardive sunt reprezentate de encefalopatie, insuficienţă hepatică progresivă, ocluzia/ stenoza/ tromboza stentului.
TACE reprezintă standardul terapeutic pentru pacienţii cu carcinom hepatocelular (CHC) stadiu intermediar (BCLC B – Barcelona Liver Clinic Cancer) nerezecabil chirurgical sau ablativ, cu condiţia disponibilităţii unei funcţii hepatice acceptabile și absenţei metastazelor extrahepatice. Scopul tratamentului prin TACE la acești pacienţi constă în creșterea supravieţuirii, îmbunătăţirea calităţii vieţii și controlul progresiei tumorale.
Tratamentul CHC prin TACE se bazează pe vascularizaţia duală a ficatului, cu un aport prin vena portă de cca. 75%, respectiv prin artera hepatică de cca. 25%. De asemenea, CHC cu indicaţie pentru TACE trebuie să aibă un grad important de vascularizaţie arterială. Administrarea directă intraarterială a medicamentelor citotoxice asociată cu embolizarea pediculilor arteriali care alimentează nodulul de CHC produce efecte citotoxice și ischemice crescute asupra ţesutului tumoral, din aceste mecanisme rezultând efectul terapeutic loco-regional al procedurii, net superior tratamentelor sistemice.
Selecţia pacienţilor este un element-cheie în succesul terapeutic al procedurii. Conform criteriilor BCLC, aceasta se adresează pacienţilor cu boală hepatică în stadiul intermediar, Clasa Child-Pugh A și B, cu mai mult de 3 noduli de peste 3 cm sau un nodul de peste 5 cm, cu condiţia absenţei invaziei tumorale portale și a metastazelor extrahepatice.
TACE clasic este realizat prin livrarea medicamentelor citotoxice în emulsie cu ulei iodat (lipiodol) și embolizarea vaselor arteriale nutritive cu gelaspon sau tipuri variate de particule. Procedura a fost utilizată timp de peste 20 de ani, cu rezultate bune în tratamentul CHC (fig. 1).
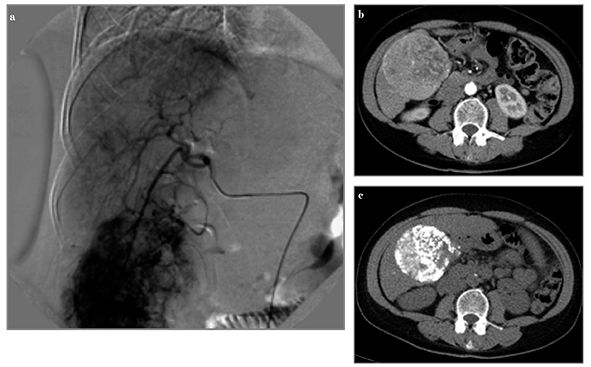
În ultimii ani a fost introdus un nou concept de TACE, cu microparticule încărcate cu medicamente citotoxice administrate intraarterial, care eliberează lent, la nivelul nodulului tumoral, citostaticul (TACE-DEBDOX – transarterial chemoembolization-drug eluting beads-doxorubicine). Aceasta tehnologie combină eficient administrarea locală a medicamentelor cu efectele embolizării. Studiile clinice efectuate au demonstrat necroza locală intensă și efectele secundare toxice sistemice mult reduse comparativ cu TACE clasic (fig. 2).
Chemoembolizarea în CHC se realizează cât mai selectiv posibil, fiind necesară utilizarea microcateterelor. În cazul unor multipli pediculi nutritivi se vor efectua cateterizări repetate în una sau mai multe ședinţe de TACE pentru a obţine tratamentul complet al leziunilor tumorale.
Microparticulele utilizate în această procedură au dimensiuni de 75-100 de micrometri și au proprietatea de a încărca citostaticul reprezentat de doxorubicină. Tehnologia de fabricaţie permite eliberarea lentă, graduală a citostaticului din microparticule la nivelul leziunii, permiţând un efect intratumoral mai lung și o toxicitate sistemică mult redusă. Studiile preclinice și clinice au demonstrat concentraţii mari intratumorale și concentraţii sistemice mult reduse ale citostaticului comparativ cu tratamentul prin TACE clasic. De asemenea, prin administrarea intraarterială a particulelor pe microcateter (2,5-3F) se realizează și ocluzia patului vascular tumoral.
Comparativ cu tehnica TACE clasică, utilizarea particulelor încărcate cu doxorubicină (DEBDOX) reduce semnificativ peak-ul concentraţiei plasmatice de doxorubicină și efectele secundare produse de medicament.
Comparând serii consecutive de pacienţi care au efectuat TACE clasic și DEBDOX, poate fi observată o creștere a supravieţuirii pentru cei din al doilea grup. Într-un studiu s-a demonstrat prelungirea semnificativă a timpului de progresie de boală după DEBDOX – 42 de luni faţă de 36 de luni, cu un p=0,008.
Un studiu clinic radomizat (PRECISION V) publicat în 2009, efectuat pe un lot de 212 pacienţi cu CHC (de mari dimensiuni sau multinodular), utilizând microparticule încărcate cu citostatic, a demonstrat avantajele TACE-DEBDOX. Astfel s-a obţinut un răspuns obiectiv (răspuns complet și răspuns parţial) mai bun la TACE-DEBDOX (51,6%) faţă de TACE clasic (43,5%). Controlul progresiei tumorale (răspuns complet, răspuns parţial și boală stabilă) a fost de asemenea în favoarea TACE-DEBDOX, cu 63,4%, faţă de 51,9% pentru TACE clasic.
De asemenea analiza statistică efectuată a arătat că la 67% din pacienţii cu un stadiu mai avansat al bolii (Child-Pugh B, ECOG 1, afectare bilobară sau recurentă), ratele de răspuns obiectiv și control al bolii au fost semnificativ mai bune în favoarea TACE-DEBDOX.
Efectele adverse importante determinate de terapie au fost similare, afectând 20,4% din pacienţii cu TACE-DEBDOX și 19,4% dintre pacienţii cu TACE clasic. Incidenţa și severitatea efectelor, parametrii funcţiei hepatice au fost în favoarea TACE-DEBDOX.
O subanaliză a acestui studiu a indicat faptul că toxicitatea hepatică (definită prin creșterea transaminazelor și a bilirubinei) a fost semnificativ mai scăzută în grupul TACE-DEBDOX.
Studiile clinice efectuate demonstrează că TACE-DEBDOX în tratamentul CHC este eficientă și mai sigură decât TACE clasic în ceea ce privește toxicitatea hepatică și oferă un beneficiu net în cazul pacienţilor cu afectare hepatică avansată. S-au obţinut rate încurajatoare de răspuns ale tumorii la tratament și o creștere certă a supravieţuirii în cazul acestor pacienţi.
TACE clasic reprezintă tratamentul standard pentru leziuni solitare sub 8 cm sau pentru noduli multipli, fără afectare extrahepatică sau tromboză tumorală de portă, la pacienţii cu funcţie hepatică păstrată. TACE-DEBDOX reprezintă o opţiune și la pacienţii cu funcţie hepatică alterată (Child B, ECOG 2, BCLC C, afectare bilobară sau recurentă).
Sindromul postchemoembolizare este reprezentat de dureri abdominale, greaţă, vărsături și febră, care apar la mulţi dintre pacienţi. Intensitatea și durata acestor simptome sunt direct proporţionale cu dimensiunea tumorii și cu volumul de ţesut hepatic adiacent afectat de procedură, precum și de cantitatea de material embolic utilizat. Medicaţia este reprezentată de analgezice sistemice și antiemetice, respectiv antibiotice.
Urmărirea postprocedurală se va realiza prin examinări imagistice seriate, prima la o lună de la momentul efectuării TACE (CT pentru pacienţii cu TACE clasic, IRM pentru TACE-DEBDOX); în funcţie de răspunsul imagistic și clinic la prima procedură de embolizare, se poate continua urmărirea imagistică la trei luni (în cazul unui răspuns complet) sau se poate decide o nouă ședinţă de TACE (pentru tratamentul ţesutului tumoral restant).
În ultimii ani, radioembolizarea (TARE – transarterial radioembolization- radioembolizare transarteriala) a fost introdusă ca terapie de linia 2 pentru tumorile hepatice primitive și secundare. Procedura constă în injectarea intraarterială a unor microsfere încărcate cu 90Y (ytrium 90), efectul terapeutic fiind obţinut prin radioterapia locală realizată de acestea.
Drenajul percutan al colecţiilor abdominale (DPA) este o procedură fundamentală în radiologia intervenţională, este cea mai longevivă și cu un impact major asupra pacientului. Inserţia percutană a unui cateter de drenaj pentru un abces hepatic se efectuează cu intenţie curativă. Abcesele hepatice sunt printre cele mai comune care sunt tratate prin DPA. Abcesele hepatice piogenice și bilioamele sunt cele mai frecvente colecţii de la acest nivel cu indicaţie de drenaj percutan.
Procedura de drenaj percutan se realizează prin tehnica Seldinger sau prin metoda trocarului (puncţie directă) și constă în inserarea, sub ghidaj imagistic (ecografic sau computer-tomografic), a unui tub de dren la nivelul abcesului hepatic.
Procedura presupune administrarea concomitentă de antibiotice intravenos, drenaj, irigare agresivă și monitorizare imagistică de către radiolog. Rata de succes clinic a procedurii de drenaj percutan este de cca. 90%, iar rata de complicaţii este extrem de mică.
Drenajul biliar percutan reprezintă tehnica de radiologie intervenţională minim invazivă prin care se realizează colangiografia percutană transhepatică și poziţionarea unui cateter de drenaj la nivelul tractului biliar, în scopul dezobstrucţiei căilor biliare. Extremitatea internă a cateterului de drenaj poate fi poziţionată la nivelul lumenului digestiv (drenaj biliar extern, internalizat) sau la nivelul căilor biliare, în amonte de obstacol (drenaj biliar extern).Indicaţiile sunt reprezentate de obstrucţiile biliare de cauză tumorală intrinsecă sau extrinsecă, de cauză litiazică, sau stenozele de anastomoză biliară sau bilio-digestivă. Procedura se efectuează la pacienţii fără indicaţie operatorie (de exemplu, colangiocarcinom centro-hilar stadiul IV Bismuth-Corlette) sau pentru ameliorarea statusului clinico-biologic al pacienţilor icterici, în vederea intervenţiei chirurgicale sau începerii tratamentului chimioterapic sistemic. O altă indicaţie a procedurii este reprezentată de imposibilitatea abordului căilor biliare retrograd (endoscopic), de exemplu, postduodenopancreatectomie cefalică.
Drenajul biliar percutan este contraindicat în cazul pacienţilor cu coagulopatie severă necorectabilă, obstrucţia biliară multisegmentară, ascită, insuficienţă hepatică sau renală.
Pacientul cu drenaj biliar percutan necesită o monitorizare atentă pentru prevenirea sepsisului (hidratare și antibioterapie). Se urmăresc regulat probele hepatice, în special bilirubina serică, pentru aprecierea eficienţei procedurii. Rata de succes tehnic a procedurii este de peste 95%, răspunsul clinic fiind variabil.
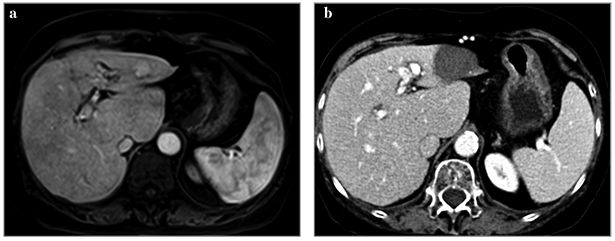
Este cea mai utilizată tehnică minim invazivă de ablaţie ghidată imagistic a leziunilor tumorale primitive sau secundare de la nivelul ficatului. Scopul procedurii este de a induce leziuni termice tisulare prin energia electromagnetică. Pacientul este parte dintr-un circuit reprezentat de generatorul de RF, electrod tip ac de 14-17G și electrod de împământare (ground pad). Necroza de coagulare la nivelul leziunii-ţintă se produce la temperaturi de 60-100 de grade.
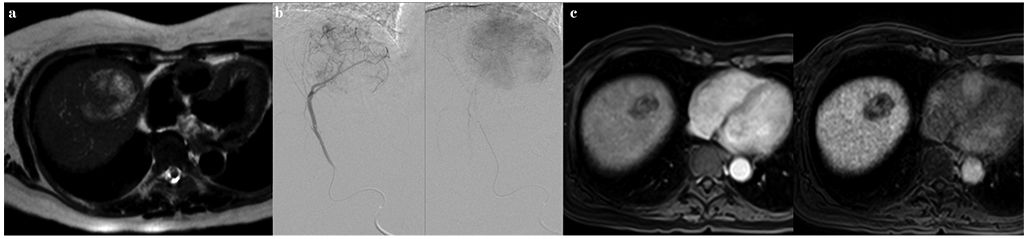
Ablaţia prin radiofrecvenţă reprezintă standardul de tratament pentru pacienţii cu carcinom hepatocelular în stadiu BCLC 0 și A, nerezecabil chirurgical. Ablaţia termică a unui nodul tumoral cu dimensiuni de 2-3 cm reprezintă o alternativă la rezecţia chirurgicală la pacienţii corect selecţionaţi (fig. 3).
Principiile generale utilizate în ablaţia prin radiofrecvenţă:
• Dimensiunile tumorii trebuie să fie mai mici de 5 cm pentru a realiza un tratament curativ;
• Ablaţia curativă a unei leziuni tumorale trebuie să realizeze o arie de necroză de cca. 0,5-1 cm în ţesutul aparent sănătos din jurul leziunii-ţintă (pentru a trata și micrometastazele satelite și pentru a preveni recidiva locală precoce);
• Realizarea unor multiple arii sferice de necroză poate fi necesară pentru a efectua un tratament corect – în aceste situaţii este recomandată utilizarea dispozitivelor cu sisteme coaxiale.
Ecografia și tomografia computerizată sunt principalele metode imagistice utilizate pentru ghidaj și monitorizarea în timpul procedurii. Răspunsul la tratament se evaluează prin metode imagistice specifice (CT sau IRM) în funcţie de localizarea leziunii tumorale tratate. Răspunsul complet la tratament (conform criteriilor RECIST/mRECIST) este demonstrat prin absenţa prizei de contrast, central sau periferic la nivelul tumorii ablate.
Aparenta creștere în dimensiuni a leziunii este normală în primele una-patru săptămâni de la tratament, datorită modificărilor inflamatorii asociate procedurii. Reducerea semnificativă a dimensiunilor se produce la circa șase luni de la procedură.
Tumorile hepatice situate central reprezintă contraindicaţii pentru tratamentul prin ablaţie RF din cauza riscului crescut de leziuni biliare sau vasculare consecutive procedurii. Din cauza riscului de însămânţare este necesară ablaţia pe traiectul de inserţie a electrodului-ac. Precauţii suplimentare trebuie luate în tratamentul pacienţilor cirotici (cu tulburări de coagulare) sau cu risc de insuficienţă hepatică postablaţie. Complicaţiile biliare de tipul abceselor hepatice sunt mai frecvente la pacienţii cu sfincter Oddi compromis (dupăreconstrucţii biliare).
1. EASL Clinical Practice Guidelines: Management of hepatocellular carcinoma, J Hepatol. 2018 Jul;69(1):182-236. doi: 10.1016/j.jhep.2018.03.019. Epub 2018 Apr 5
2. Forner A, Reig M, Bruix J. Hepatocellular carcinoma, Lancet 2018 Mar 31;391(10127):1301-1314. doi: 10.1016/S0140-6736(18)30010-2. Epub 2018 Jan 5
3. de Baere T, Arai Y, Lencioni R, et al. Treatment of Liver Tumors with Lipiodol TACE: Technical Recommendations from Experts Opinion., Cardiovasc Intervent Radiol. 2016 Mar;39(3):334-43. doi: 10.1007/s00270-015-1208-y. Epub 2015 Sep 21. Review
4. Lencioni R, de Baere T, Burrel M, et al. Transcatheter treatment of hepatocellular carcinoma with Doxorubicin-loaded DC Bead (DEBDOX): technical recommendations, Cardiovasc Intervent Radiol. 2012 Oct;35(5):980-5. Epub 2011 Oct 19. Review
5. Lammer J, Malagari K, Vogl T, et al.Prospective randomized study of doxorubicin-eluting-bead embolization in the treatment of hepatocellular carcinoma: results of the PRECISION V study -; PRECISION V Investigators - Cardiovasc Intervent Radiol. 2010 Feb;33(1):41-52. doi: 10.1007/s00270-009-9711-7. Epub 2009 Nov 12
6. Lencioni R. et al. Percutaneous ablation of hepatocellular carcinoma: state-of-the-art – Liver Transpl. 2004 Feb;10 (2 Suppl 1):S91-7
7. Gregory T. Walker Diagnostic Imaging: Interventional Procedures -Amirsys Publishing
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe