Tuberculoza abdominală trebuie luată în considerare la pacienţii infectaţi cu HIV cu acuze abdominale. Diagnosticul este dificil de stabilit în perioada preoperatorie, iar la momentul internării boala este deja în faza complicaţiilor.
Tuberculoza este o boală cronică infecto-contagioasă, cu prevalenţă mare în populaţie, cauzată de Mycobacterium tuberculosis (1, 2), cu perioade de recrudescenţă determinate de situaţii speciale naturale şi sociale (2). În România, după anul 1989, incidenţa tuberculozei pulmonare a crescut, afecţiunea constituind una dintre problemele prioritare de sănătate publică. Strategia Naţională de Control al Tuberculozei, având la bază direcţiile stabilite de Planul Global OMS de stopare a Tuberculozei 2006-2015, a indus coordonatele elaborării noului Program Naţional de Control al Tuberculozei (2, 3, 5).
Tuberculoza extrapulmonară afectează cel mai frecvent pleura, ganglionii limfatici, coloana vertebrală, articulaţiile, căile genito-urinare, sistemul nervos sau abdomenul. Astfel, 23,1% dintre cazurile de TBC extrapulmonară sunt reprezentate de afectarea ganglionară, 17,9% de cea osteoarticulară, 7,9% de tuberculoza urogenitală, iar 51% – cu alte localizări.
Forma abdominală a tuberculozei are o dezvoltare insidioasă, ca orice altă boală infecţioasă cronică, fără vreo constatare clinică, radiologică sau de laborator specifică. Urmare a acestei nespecificităţi, există mari probleme în stabilirea diagnosticului (2, 4).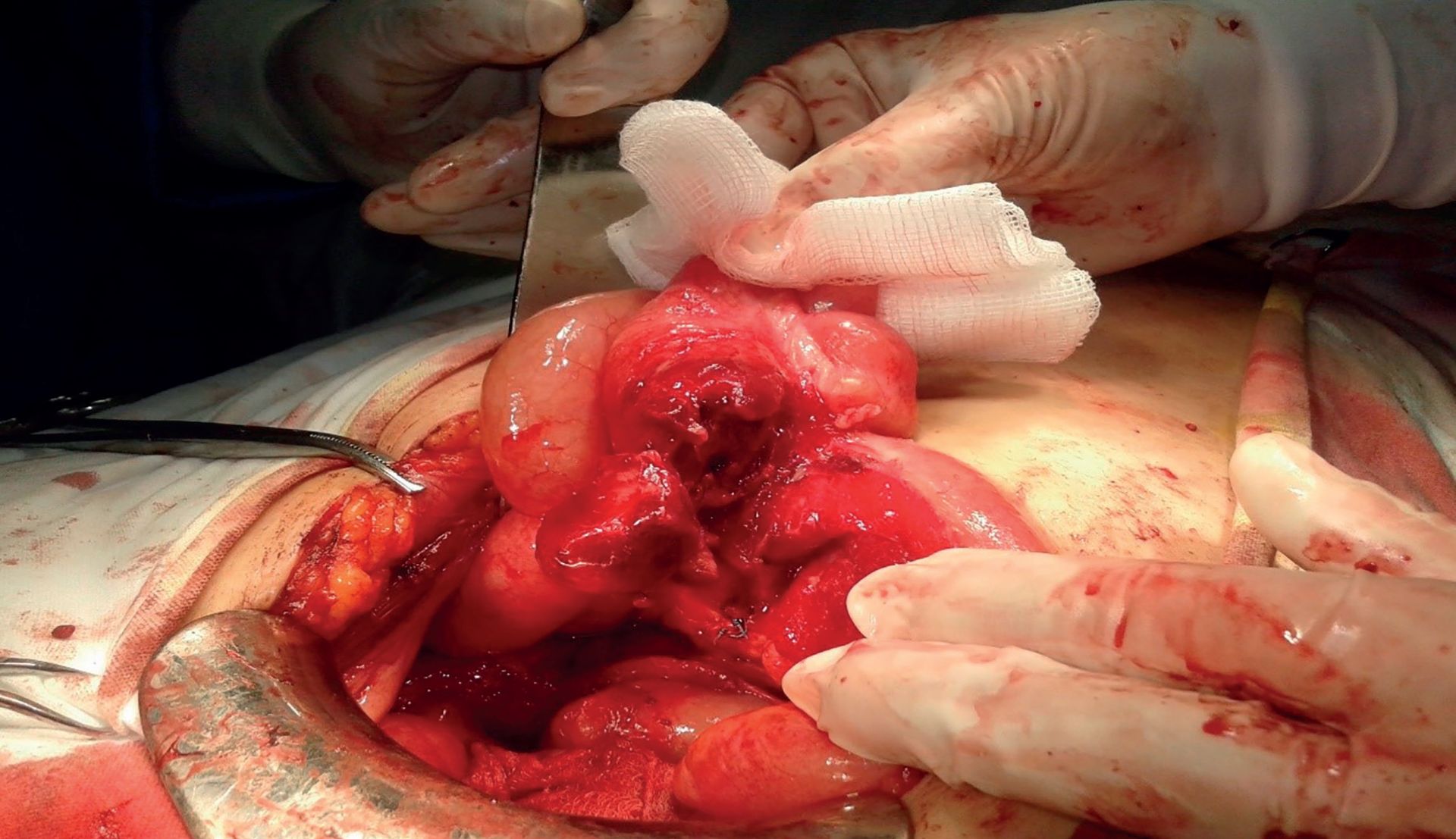 Macroscopic, tuberculoza peritoneală este împărţită în trei tipuri: tipul ascitic, considerat a fi cel mai frecvent; tipul fibrotic-fixat este cel mai rar; tipul uscat sau peritonita plastică, manifestată prin prezenţa de noduli cazeoși, de reacţie peritoneală plastică și de aderenţe dense (1, 2, 5).
Macroscopic, tuberculoza peritoneală este împărţită în trei tipuri: tipul ascitic, considerat a fi cel mai frecvent; tipul fibrotic-fixat este cel mai rar; tipul uscat sau peritonita plastică, manifestată prin prezenţa de noduli cazeoși, de reacţie peritoneală plastică și de aderenţe dense (1, 2, 5).
Odată cu apariţia epidemiei HIV, a crescut riscul apariţiei tuberculozei active la persoanele HIV pozitive şi cu tuberculoză latentă, precum şi al apariţiei tuberculozei multirezistente.
Am urmărit două studii de caz, reprezentând pacienţi cu coinfecţie HIV, hepatită C și hepatită B, care au fost operaţi pentru procese septice intraabdominale. Imunitatea compromisă a constituit factorul declanşator în apariţia proceselor septice intraabdominale. Acestea au fost după cum urmează:
- abcese interviscerale cu puroi în cantitate mare, de aspect gălbui, cremos, inodor;
- multiple adenopatii mezenterice, colecţii purulente intramezenterice, limfadenită mezenterică;
- abces apendicular, cu apendicele vermiform vizibil, de aspect flegmonos, aderent la baza ghemului pseudotumoral format din ansele ileale, cu mezenterul retractat, indurat şi boselat; ileonul terminal – cu pereţi edemaţiaţi, hiperemici, cartonaţi.
Se stabileşte diagnosticul prezumtiv de abces apendicular şi se indică celiotomie exploratorie de urgenţă. Evoluţia postoperatorie a fost favorabilă pentru al doilea pacient şi ondulantă în primul caz, care s-a reinternat cu acelaşi tablou de abdomen acut chirurgical. CT abdominală efectuată a decelat colecţii purulente (adenită supurată), cu un tablou clinic întrerupt de perioade de 12 ore de cvasinormalitate. În cazul acestor evoluţii bizare ale patologiilor menţionate, s-a făcut testarea HIV, în ambele cazuri rezultatul fiind pozitiv.
Bărbat de 32 ani, diagnosticat la internare cu colică apendiculară, toxicomanie, hepatită virală cronică B și C.
Diagnostic la 72 de ore: abcese interviscerale, periviscerită, multiple adenopatii mezenterice supurate, toxicomanie, hepatită virală cronică B și C.
Diagnostic principal la externare: abcese interviscerale, periviscerită, multiple adenopatii mezenterice supurate.
Diagnostice secundare: toxicomanie, hepatită virală cronică B și C, depresie organică, limfadenită mezenterică, infecţie cu HIV.
Acuze la internare: dureri la nivelul fosei iliace drepte, cu iradiere la nivelul membrului pelvin drept – la nivelul feţei anterioare a coapsei, în treimea superioară; anorexie, greţuri. Abdomenul este suplu, mobil cu respiraţia, dureros la nivelul fosei iliace drepte, fără semne de iritaţie peritoneală. Antecedente personale: toxicoman (heroină). Pacientul a fost internat de mai multe ori în cadrul secţiei de Psihiatrie.
Rezultate analize de laborator la internare:
- Biochimie: ALT/GPT: 29 (30-65 U/L); amilaza 18 (25-115); AST/GOT: 47 (15-37 U/L); bilirubina directă: 0,1; bilirubina indirectă: 0,1; bilirubina totală: 0,2 (0-1 mg/d/L); CK-MB: 23; creatinina:
0,7 (0,8-1,3 mg/dL); glucoza: 99 (74-106 mg/dL);
- Ionograma: Na: 140 mmol/L (135-148 mmol/L); K: 4,41 (3,5-5,3 mmol/L); Cl: 110 (98-107 mmol/L);
- Proteine totale: 6,3 (6,4-8,2 g/dL); uree: 20 (15-45 mg/dL);
- Coagulare: APTT: 37,9 (24,3-35 sec); fibrinogen: 617 (169-515 mg/Dl); INR: 1,32 (0,85-1,15); PT: 18,1 (11,8-15,1 sec); APP: 61 (70-140%);
- Hemograma: leucocite: 6,42; eritrocite: 4,12; Hb: 9,66; HCT: 27.12; MCV: 65,77; MCH: 23,44; MCHC: 35,63; LY: 10,50; MO: 36,30; EO: 0,60; BA: 0,60.
S-a intervenit chirurgical și s-au practicat: evacuarea abceselor interviscerale, biopsie nodulară limfatică mezenterică, adezioliză, sutura perforaţiei ileale, ileostomie terminală, apendicectomie incidentală, lavaj și drenaj peritoneal.
Diagnostic microscopic: adenită supurată, apendicită acută ulcerativă.
Cultură colecţie închisă cu antibiogramă (aerobioză):
- germeni: nu s-au dezvoltat germeni aerobi;
- nu se evidenţiază germeni după 72 ore de incubare; cultură în curs de observaţie, frotiu colorat gram din cultura anaerobă – bacili gram negativi;
- examen microscopic colorat Ziehl-Nielsen (BK); BAAR: absenţi.
Examenul histopatologic al ganglionilor limfatici decelează necroză cazeoasă (tubeculoză intraperitoneală).
Bărbat de 28 de ani, diagnosticat la internare cu plastron apendicular, toxicomanie, hepatită virală C, infecţie cu HIV.
Diagnostic la 72 de ore și principal la externare: abces apendicular, apendicită acută flegmonoasă, abces intramezenteric, multiple adenopatii supurate mezenterice.
Diagnostice secundare: hepatită virală C, infecţie cu HIV, toxicomanie.
Ecografia abdominală efectuată la internare nu decelează nimic deosebit.
La prezentare, pacientul, afebril, acuză dureri abdominale. Abdomenul este mobil cu respiraţia, dureros spontan și la palpare, fără semne de iritaţie peritoneală.
Se efectuează radiografie toracică și abdominală simplă, cea din urmă decelând câteva nivele hidroaerice la nivelul fosei iliace drepte.
S-a intervenit chirurgical și s-au practicat: apendicectomie, drenarea abceselor apendiculare și intramezenterice, incizia nodulilor limfatici supuraţi.
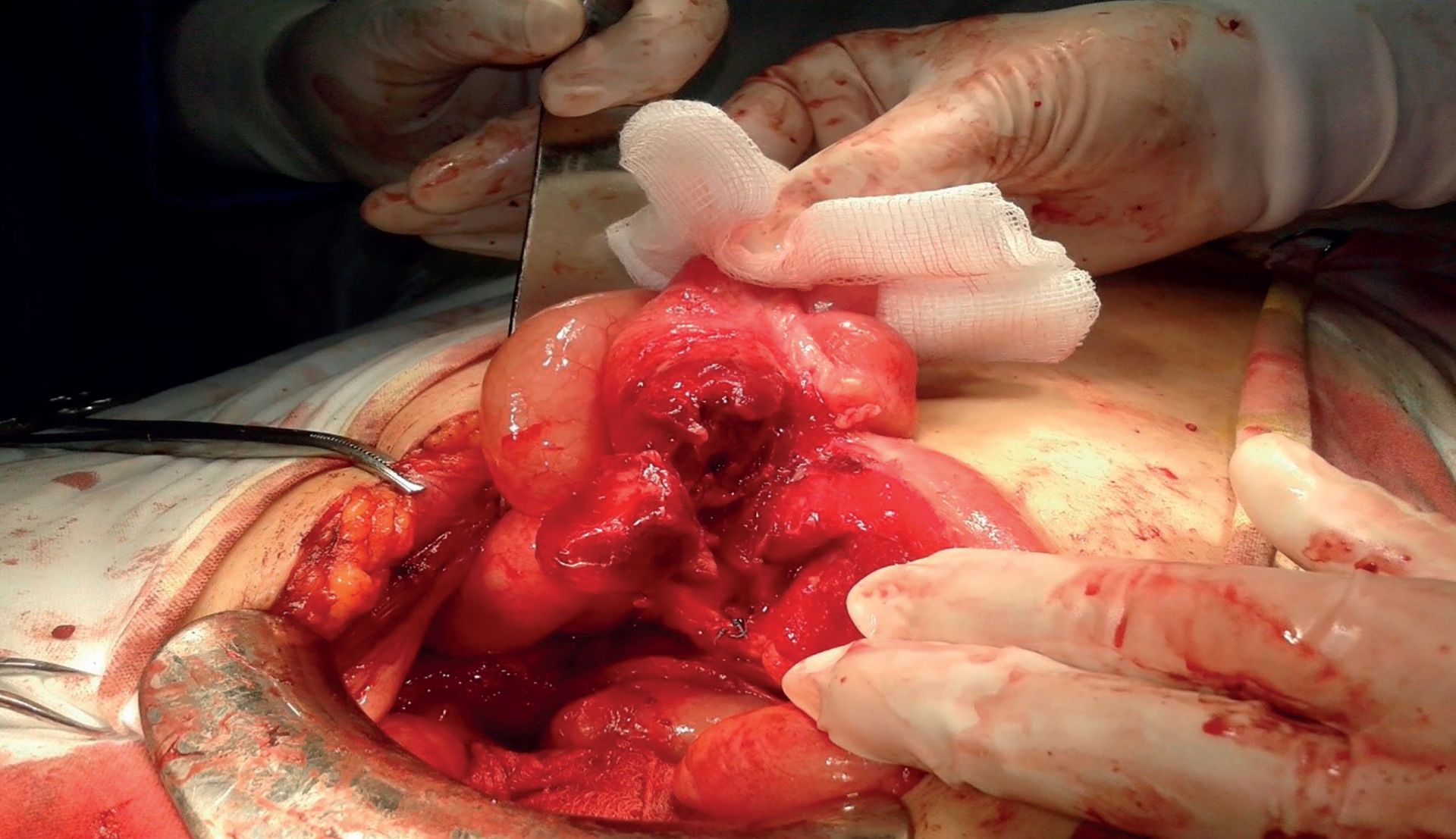
Intraoperator, se observă ileonul terminal cu pereţii edemaţiaţi, hiperemici, cartonaţi, precum și multiple adenopatii la nivel mezenteric. Apendicele vermiform este vizibil, de aspect flegmonos, aderent la bază de ghemul pseudotumoral format din ansele ileale (foto).
Se efectuează apendicectomie, adezioliza ghemului pseudotumoral, cu evidenţierea unui abces cu puroi gălbui, cremos, inodor, care se recoltează pentru examen bacteriologic.
Colecţie purulentă intramezenterică, ce conţine un puroi similar celui descris anterior, care se evacuează. Tentativele de biopsiere a nodulilor limfatici intramezenterici evacuează de la nivelul acestora puroi (adenită supurată). Se recoltează, totuși, un nodul limfatic mezenteric pentru examen morfopatologic. Colecţia purulentă se trimite la examen bacteriologic, iar apendicele, la examen morfopatologic. Se face lavaj abundent cu ser fiziologic călduţ, se fixează tub de dren în Douglas.
Postoperator, pacientul este conștient, echilibrat hemodinamic, cu stare generală bună, afebril. Abdomenul este elastic, mobil cu respiraţia, nedureros spontan, dureros la palpare în fosa iliacă dreaptă, fără semne de iritaţie peritoneală.
Ecografia abdominală (reevaluare) în ziua externării nu decelează lichid în peritoneu.
Examenul histopatologic al nodulilor limfatici decelează, și în acest caz, necroză cazeoasă (tuberculoză intraperitoneală).
Concluzii
1.Pe fondul creşterii incidenţei infecţiei cu HIV, au reapărut cazuri grave de tuberculoză intestinală.
2.Diagnosticul de tuberculoză abdominală este dificil de stabilit în perioada preoperatorie. În momentul internării, tuberculoza intestinală este în faza complicaţiilor (obstructive, perforative).
3.Elementele de diagnostic postoperator se bazează pe examenul histopatologic al probei şi mai puţin pe examenele bacteriologice.
4.La bolnavii cu tuberculoză abdominală întâlnim dificultăţi terapeutice atât în ceea ce priveşte tratamentul medicamentos (imposibilitatea utilizării căii orale), cât şi cel chirurgical. În acest sens, ori de câte ori este posibil (perforaţii limitate ca număr), este preferabilă transformarea perforaţiei într-o enterostomie „a minima”, comparativ cu sutura, ce prezintă risc maxim de dezunire (stare generală precară, bolnavi deproteinizaţi, anemici).
5.Dificultăţile diagnostice şi terapeutice se reflectă în mortalitatea ridicată din tuberculoza intestinală complicată cu perforaţie sau cu stenoză. În practica medicală, dificultăţile de stabilire a diagnosticului continuă să existe.
1. Didilescu C., Marica C. Tuberculoza în România, Breviar epidemiologic, ediţia a II-a, editura Curtea Veche, 1998, 94-1422.
2. Anastasatu C., Jalbă M. Date despre morbiditatea prin tuberculoză în secolul XX în România. Pneumoftiziologia, 1996, 1:293.
3. Raviglione M.C., Snider D.E. Jr., Kochi, A. Global epidemiology of tuberculosis: morbidity and mortality of a worldwide epidemic. JAMA, 1995, 273:2204.
4. Indaomi J.M., Kapur S., Kinhabwala M., Cello J.P. The laparoscopic evaluation of ascites. Gastrointest. Endosc. Clin. A. Am., 2001, 11:795.
5. Lisehora G.E., Lee Z.T.M., Barcia P.J. Exploratory laparotomy for diagnosis of tuberculous peritonitis. Surg. Gynecol. Ostet., 1989, 169:2996.
6.Ahmad M., Ahmed A. Tuberculous peritonitis: fatality associated with delayed diagnosis. South. Med. J., 1999, 92:406
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe