Salvarea mobilităţii membrelor în anchiloza survenită după operaţia luxaţiei congenitale de șold la copiii preșcolari poate fi posibilă prin neoacetabuloplastie cefaloobturatorie.
Tratamentul copiilor preșcolari care au suferit anchiloză fibroasă rigidă este o problemă discutabilă. În cazul prezenţei unor leziuni articulare incompatibile cu reconstrucţia șoldului se poate avea în vedere și neoacetabuloplastia cefaloobturatorie.
Anchiloza șoldului la copii este o complicaţie redutabilă care impune un regim de viaţă dificil din cauza redorii (înţepenirii) șoldului. Copiii care nu au mers vor deprinde un stil de mers diform și vor merge mai târziu, după vârsta de 1 an.
Anchiloza se manifestă iniţial ca o rigiditate fibroasă, mobilitatea șoldului fiind limitată. Mai târziu, rigiditatea se accentuează, mobilitatea se reduce progresiv și anchiloza devine fixă. Rigiditatea apare din cauza limitării spaţiului articular și apariţiei unor osificări între suprafeţele articulare ale capului femural și acetabul. De regulă, anchiloza este vicioasă și uneori poate fi însoţită și de dureri ce devin mai intense la efort.
Anchiloza osoasă vicioasă impune un mers haotic, care afectează fazele mersului ale ambelor membre și suprasolicită în faza de sprijin șoldul anchilozat, rahisul, genunchiul și articulaţia tibiotalară. În anchiloza osoasă, poziţia vicioasă a femurului este mai frecvent exprimată prin flexie, abducţie și rotaţie internă. Scurtarea apare ca urmare a încetinirii ritmului de creștere la nivelul fizisului proximal și/sau abstenţiei dinamice a membrului pelvin afectat.
Anchiloza survine mai frecvent după osteoartrita osteomielitică a șoldului la nou-născut și copilul mic, luxaţia de dezvoltare a șoldului, îndeosebi cea teratologică, după tuberculoză (TB) de șold, artrită idiopatică juvenilă și osteoartro-displaziile de șold din sindroamele genetice. Numărul acestor anchiloze după luxaţia de dezvoltare a șoldului s-a redus semnificativ ca urmare a aplicării testului screening de depistare a displaziilor de șold la nou-născut după metoda Graf (1), ca urmare a vaccinării împotriva TB (2) și eradicării osteomielitei cronice (3).
O pacientă care are acum vârsta de 18 ani a crescut și s-a dezvoltat aparent normal până la vârsta de 1 an. Cu toate că putea beneficia de stabilirea unui diagnostic precoce a displaziei de dezvoltare a șoldului în cadrul unui Program Naţional pentru Eradicarea Luxaţiei de Dezvoltare a Șoldului (4), pacienta nu a făcut testul screening. A mers la vârsta de 18 luni, la 24 de luni mersul a devenit șchiopătat, iar membrul pelvin mai scurt. La un consult de specialitate s-a constatat luxaţia șoldului.
Mai târziu, la vârsta de 3 ani, părinţii s-au decis să înceapă tratamentul. La spitalul la care s-au prezentat s-a efectuat tracţiune-extensie 30 de zile, apoi reducerea deschisă a luxaţiei și imobilizare în aparat gipsat 45 de zile, după protocolul terapeutic al clinicii respective. La 3 luni după operaţie, radiografia de control a evidenţiat reluxarea capului femural.
După un an de la prima operaţie, la vârsta de 4 ani, s-a efectuat a doua intervenţie, care a constat în tenotomia de adductori, acetabuloplastie, reducerea luxaţiei, osteotomie de femur, osteosinteză cu placă și șuruburi și imobilizarea în aparat gipsat pentru 30 de zile. Am consultat fetiţa la 6 luni după a doua operaţie. Șoldul era rigid, fără mobilitate și fixat în flexie de 40 grade, abducţie 30 și rotaţie internă 25 grade. Radiografia ilustra luxaţia șoldului și un cap femural de dimensiuni inacceptabile pentru a obţine o congruenţă printr-o osteotomie supraacetabulară. După o perioadă de abstenţie dinamică îndelungată și imobilizare în aparat gipsat, a efectuat kinetoterapie în tentativa de a recupera parţial mobilitatea unui șold reluxat și operat de două ori. A făcut mai multe cure de kinetoterapie, dar șoldul a rămas rigid.
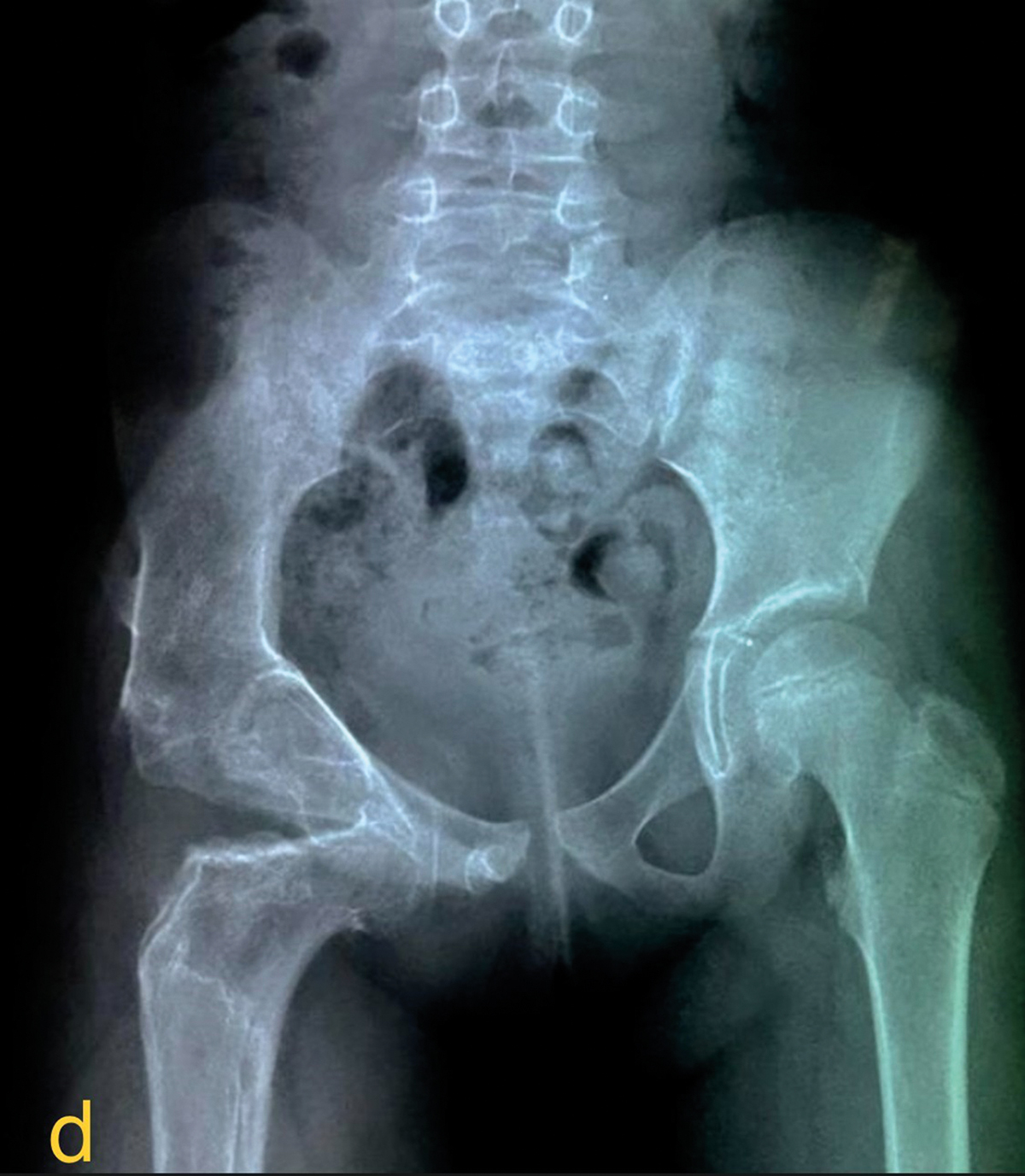
Imaginea radiologică a șoldului luxat evidenţia o posibilă sinostoză între epifiza femurală și porţiunea acetabulară a osului iliac. Anchiloza totală a șoldului și prezenţa unei eventuale sinostoze sugera posibilitatea fixării extremităţii proximale a femurului numai pe suprafaţa portantă, corespunzătoare porţiunii acetabulare a osului iliac, pentru a evita o hipoplazie considerabilă a hemibazinului și fixarea în poziţie anatomică a membrului pelvin.
Revelaţia dintr-un caz anterior a adus în discuţie și o neoarticulaţie limitrofă, recte o neoacetabuloplastie cefaloobturatorie (5). Singura configuraţie anatomică aptă pentru a asigura un sprijin stabil era inelul obturator pe care se insera hemicircumferenţial un grup muscular. Mușchii dispuși în poziţia lor anatomică formează un puternic manșon muscular pericefalic, care augmentează stabilitatea dată capului femural de inelul obturator.
Pentru a efectua una din cele două intervenţii, reconstrucţia sau neoacetabuloplastia, după o evaluare preoperatorie, am decis un abord ventro-lateral (...).
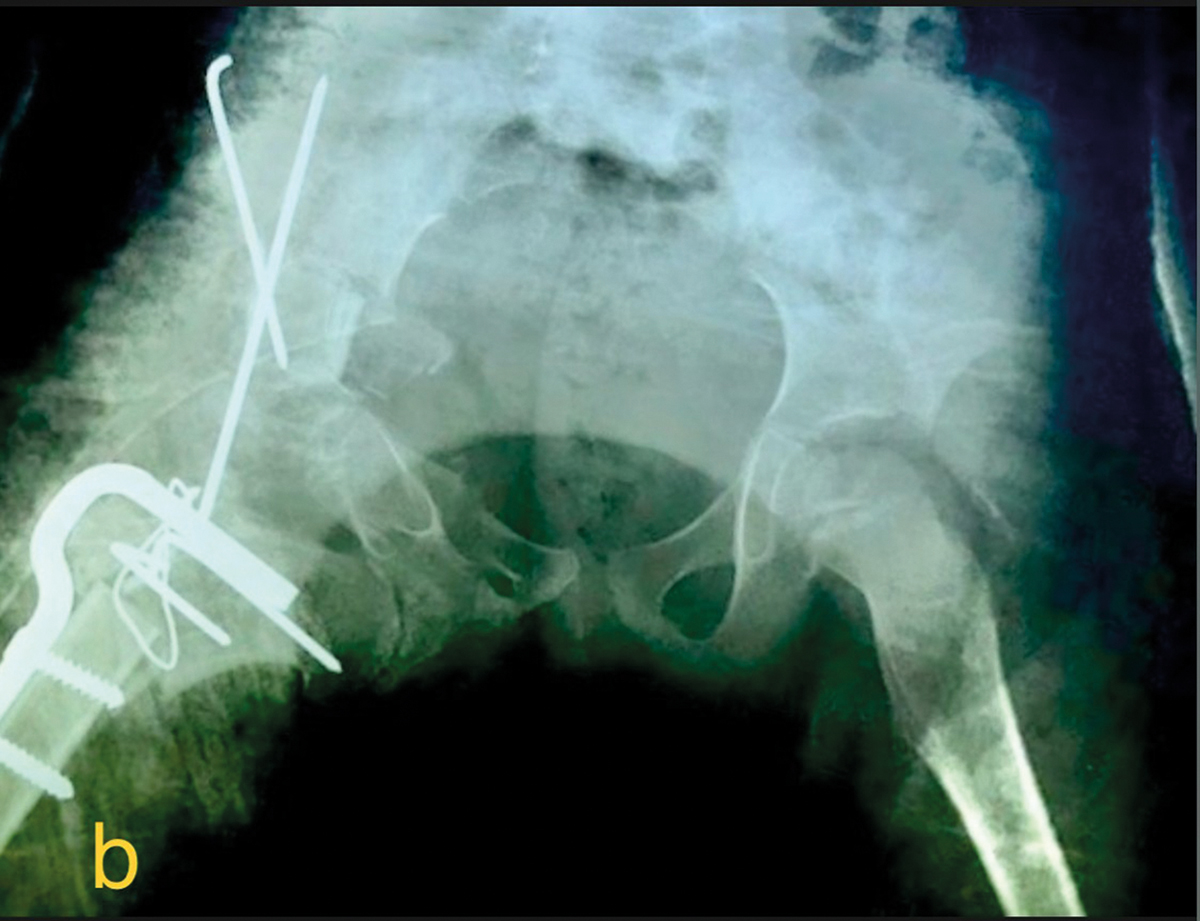
La intervenţia operatorie s-a constatat că suprafaţa articulară a acetabulului nu mai era acoperită de cartilajul articular, iar cea a capului femural era discondroplazică și cu multiple zone de condroliză. În aceste condiţii, reducerea luxaţiei echivala cu artrodeza șoldului la vârsta de 6 ani. Am recurs la neoacetabuloplastia cefaloobturatorie. Ligamentul rotund a fost un reper pentru a individualiza incizura acetabulară. Am individualizat interstiţiul dintre grupurile musculare dorsal și ventral și am plasat capul femural pe obturator extern sub inelul obturator, având anterior mușchiul pectineu, posterior – mușchii quadratus femoris, biceps, semimembranos și semitendinos, iar medial – adductor longus, brevis și gracilis. Stabilitatea și mobilitatea sunt conferite și de inserţiile mușchilor obturatorius internus, externus și piriformis pe creasta ventrală a marelui trohanter. Osteotomia supraacetabulară și aplicarea grefonului au coborât, orizontalizat și rotat anterior inelul obturator. Osteotomia de rezecţie-scurtare, fixarea provizorie restantă și fixarea cu un cui-placă și șuruburi au permis și ele consolidarea stabilizării unui șold mobil (Figura 1). Testarea intraoperatorie a mobilităţii șoldului a evidenţiat intervale de mișcare normale ale tuturor mișcărilor și o neoarticulaţie stabilă.
Fig. 1. Evaluarea radiologică pre- și postoperatorie a bazinului;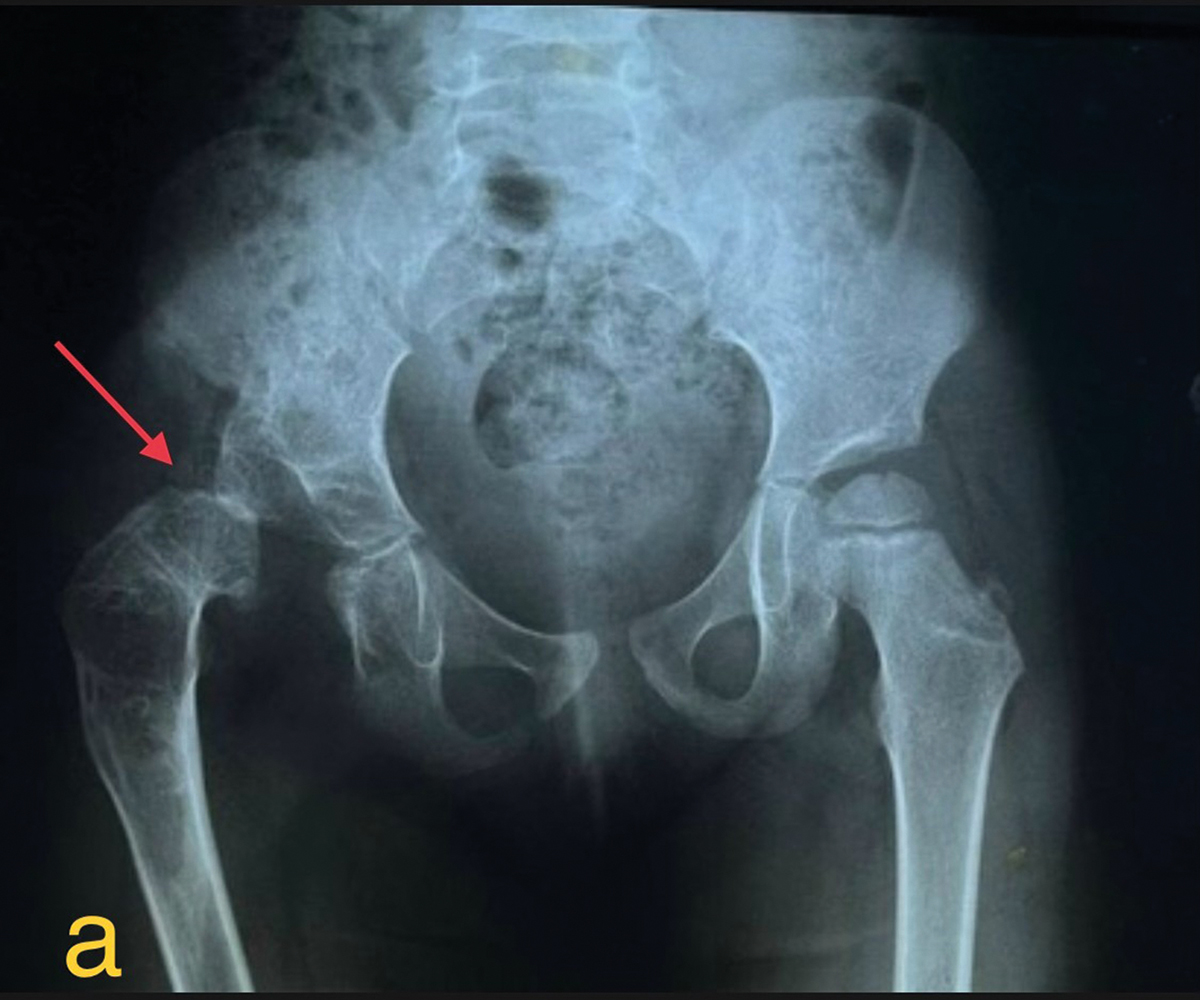
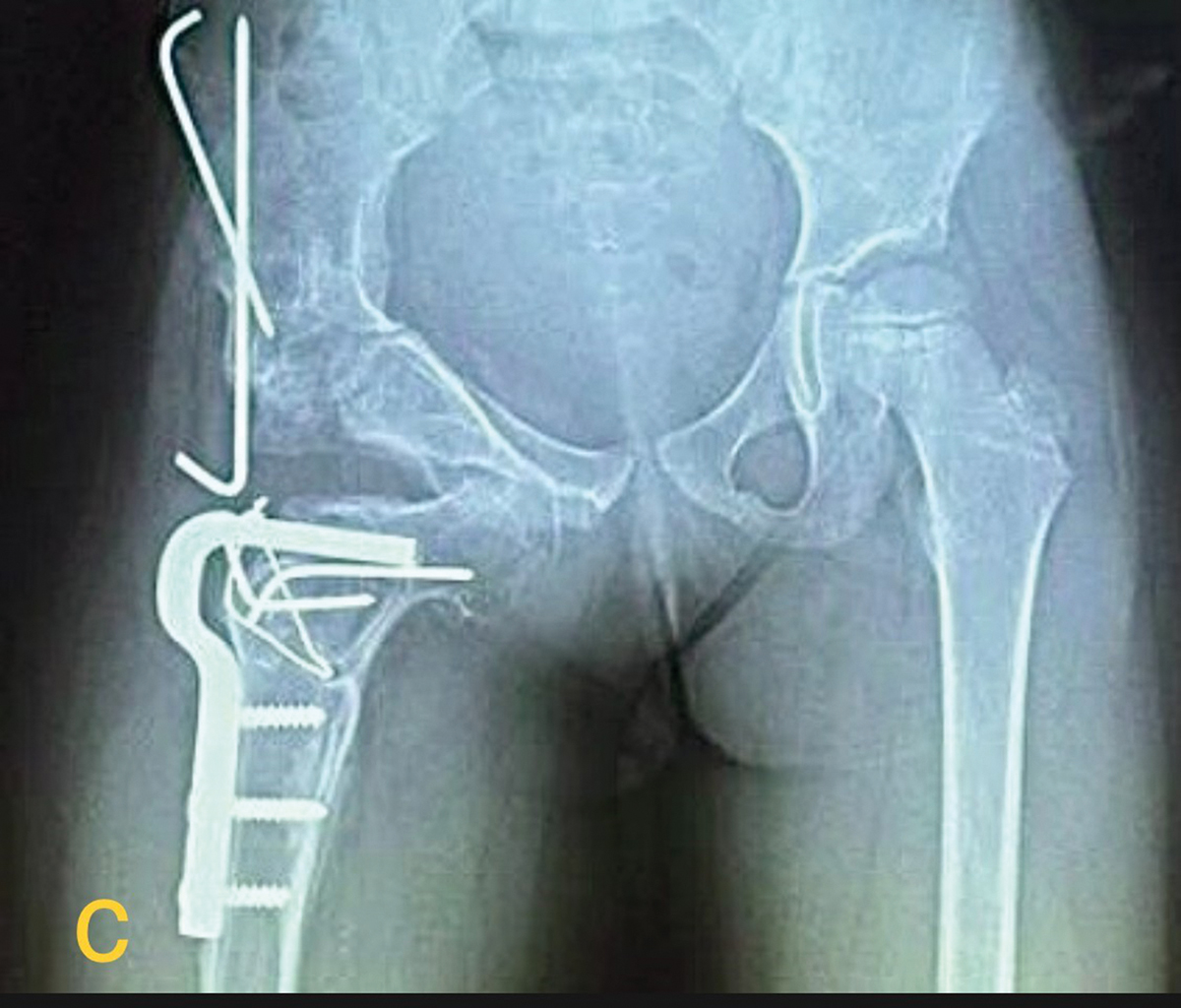
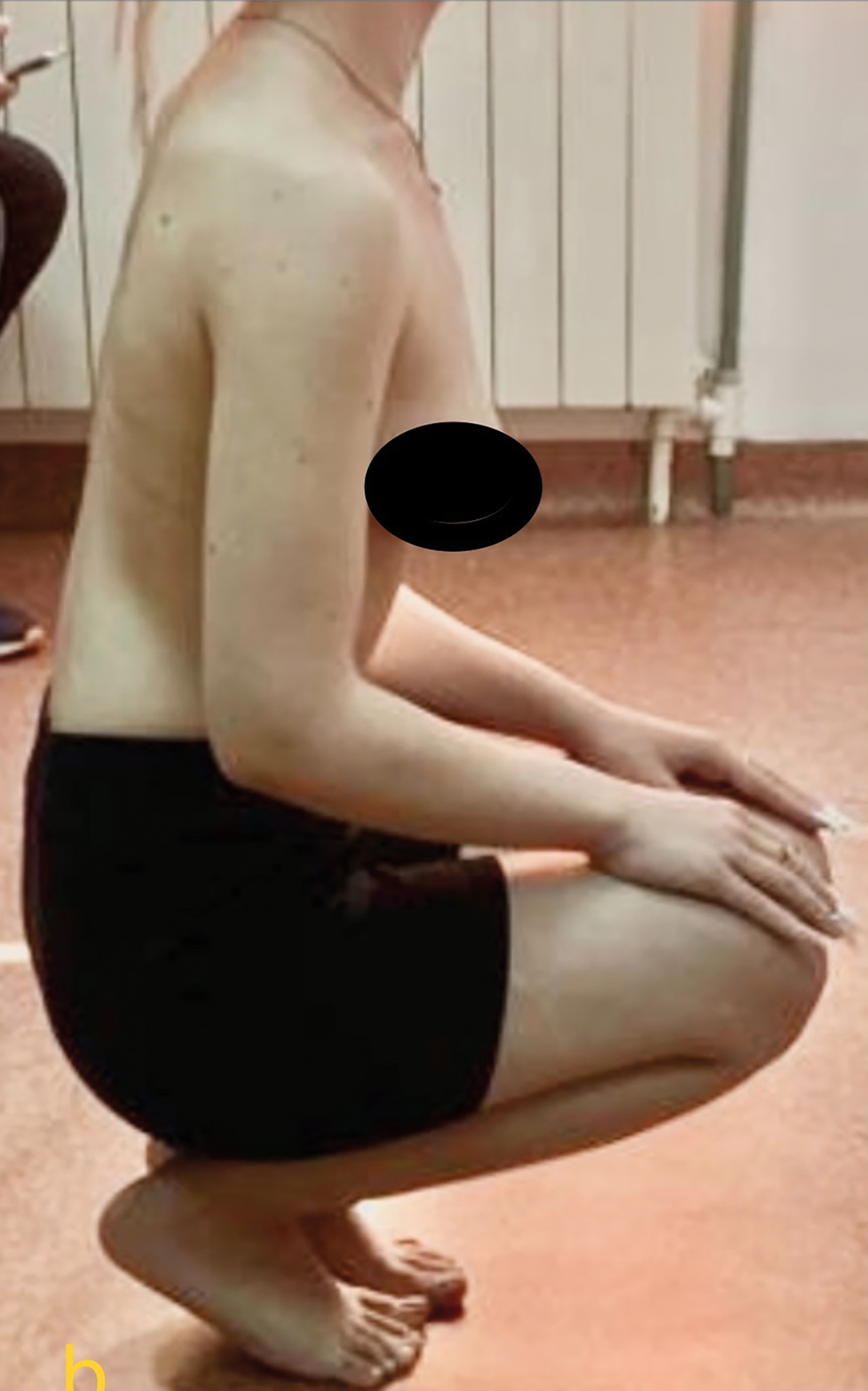
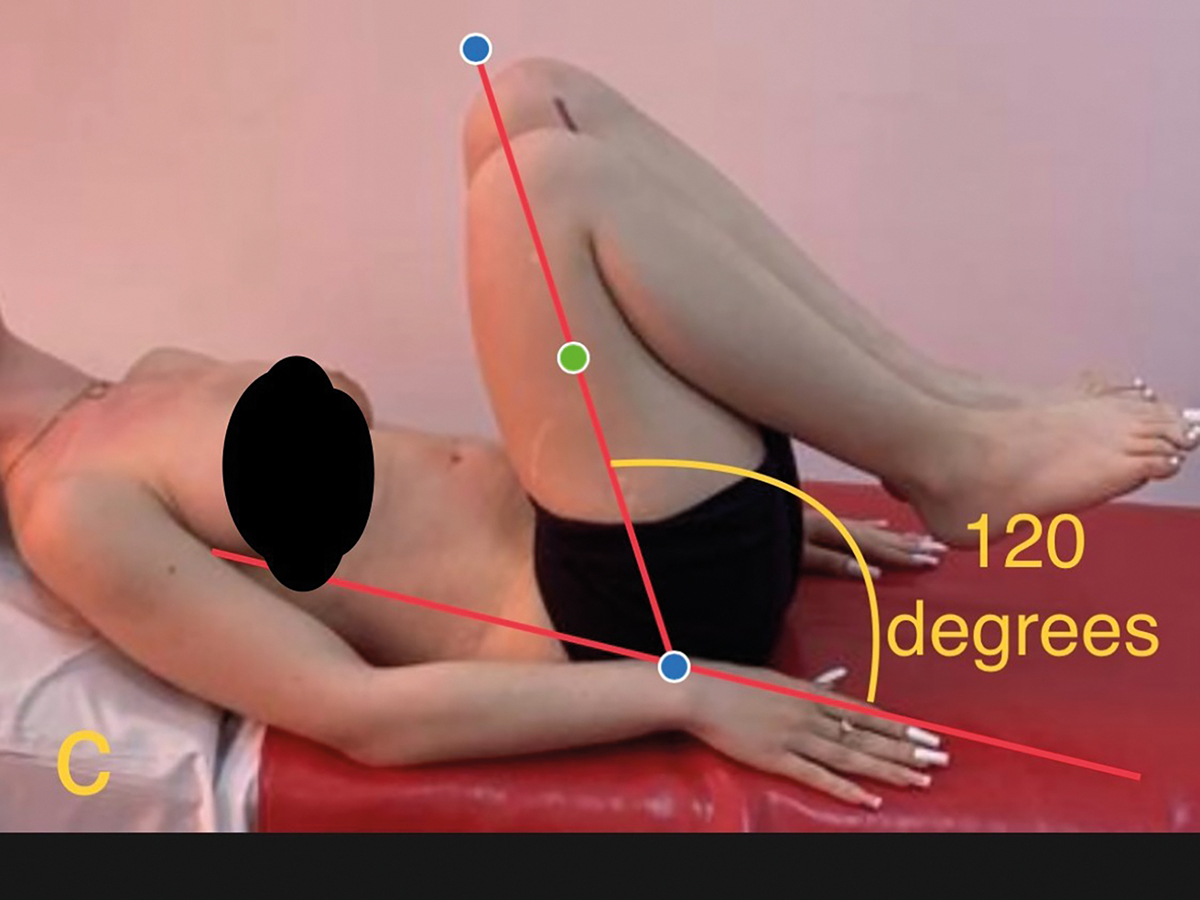
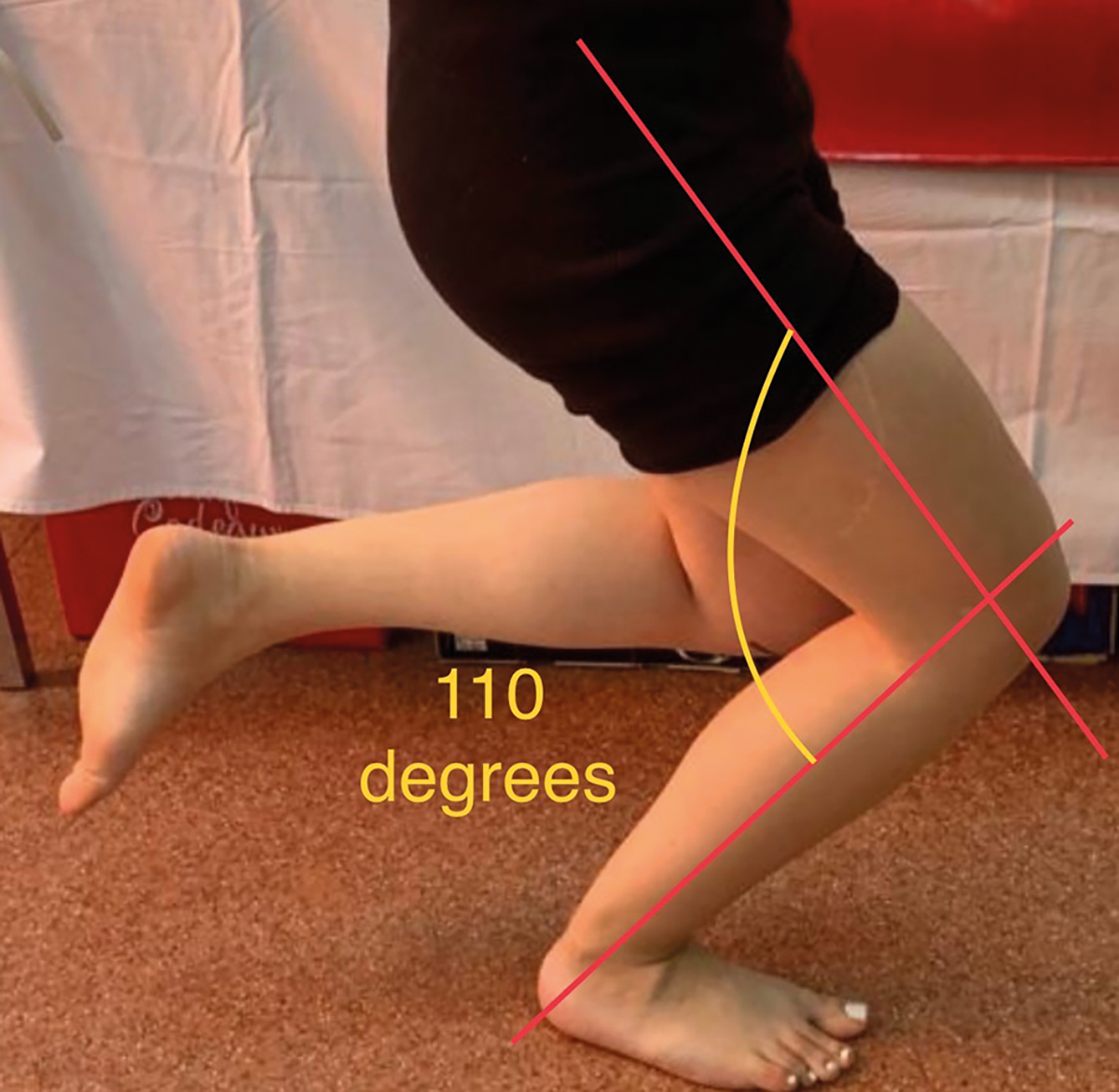
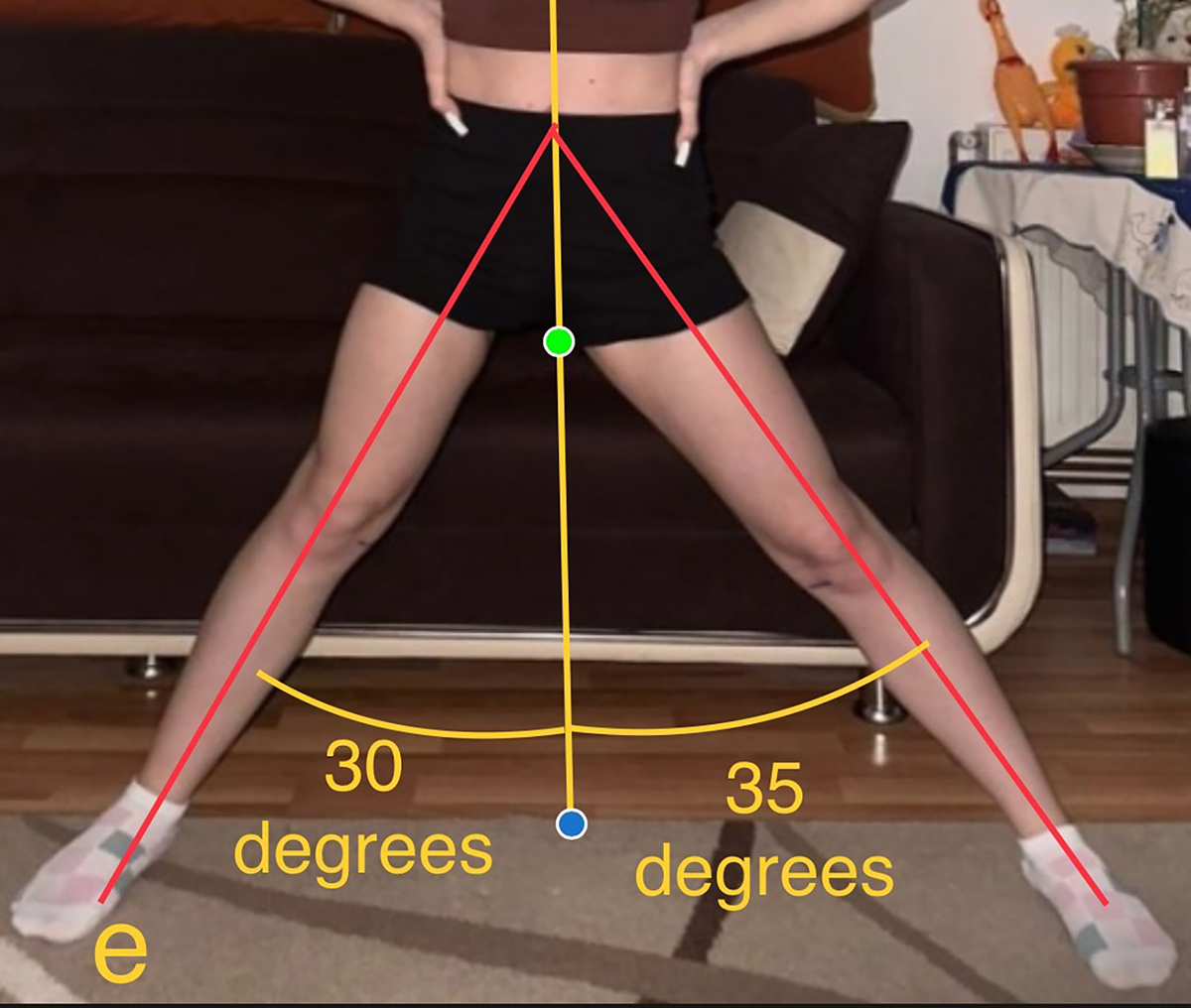
La trei luni postoperator, după șase săptămâni de imobilizare și două cure de kinetoterapie de câte două săptămâni fiecare, pacienta mergea fără durere și fără reţinere. A urmat cursurile școlii primare, gimnaziale și liceale fără restricţii. A efectuat orele de sport și activităţi practice în regim comun cu toţi colegii, purtând un înălţător plantar drept de 1,5 cm. Dansează și merge normal. A suportat cu stoicism distorsiunea de femur stâng și s-a programat pentru osteotomie de derotare și scurtare 1,5 cm femur stâng după examenul de admitere la facultate. Ultima evaluare efectuată la vârsta de 18 ani, după 12 ani de la intervenţia operatorie, scoate în evidenţă că toate mișcările în articulaţia șoldului sunt în limite normale (Figura 2). Efectuează genuflexiuni cu sprijin pe antepicioare și poate face și numai pe membrul pelvin drept, iar amplitudinea lor este la fel cu a membrului pelvin stâng. Abducţia coapsei drepte este normală, la limita inferioară a ROM, fiind mai mică decât cea de partea controlaterală cu 5 grade.
Fig. 2 Amplitudinea mobilităţii șoldului este în limite normale; 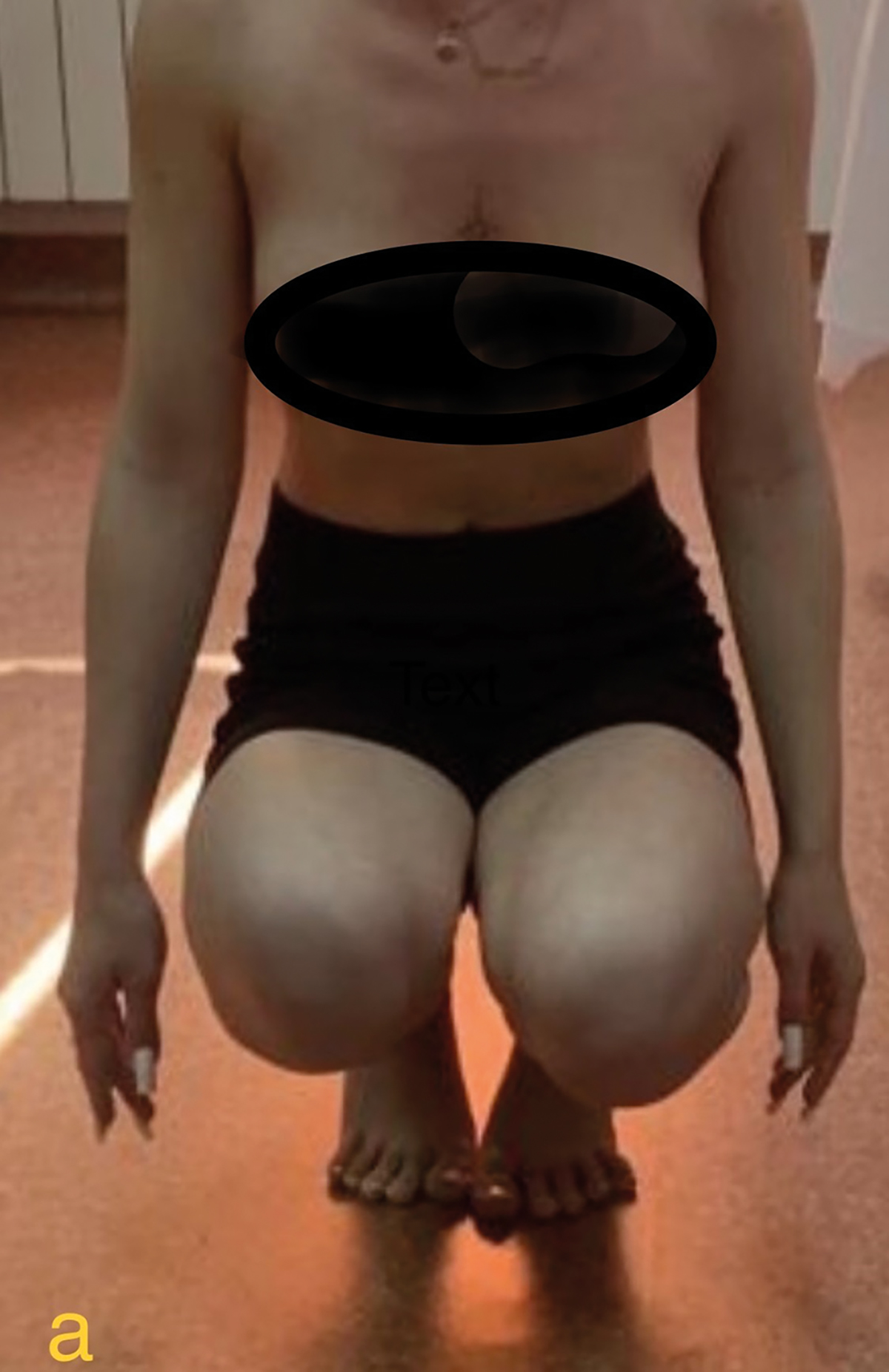
Bibliografie
1. Gaillard F, Murphy A, Ranchod A, et al. Graf method for ultrasound classification of developmental dysplasia of the hip. Reference article, Radiopaedia.org (Accessed on 18 Oct 2023) https://doi.org/10.53347/rID-2724
2. Dijkman, K., Lindenstrøm, T., Rosenkrands, I. et al. A protective, single-visit TB vaccination regimen by co-administration of a subunit vaccine with BCG. npj Vaccines 8, 66 (2023). https://doi.org/ 10.1038/s41541-023-00666-2
3. Burnei G. Eradication of chronic osteomielitis în Romania. Retrospective analysis with practicat applicability. International Journal of Medical Dentistry. 2023; 27(1): 151-3
4. Burnei G. Eradicating developmental dislocation of the hip: a national program în Romania using the Graf method of ultrasound examination. Med Ultrason. 2014 Dec;16(4):391-2. PMID: 25463898.
5. https://youtu.be/wytU9byeZPo?si=YbIMKGw1YzNxF5SX. Stancu
A . „Punctual” Show, RTV Galati - Braila, June 2023
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe