
Imunologia și reumatologia pediatrică sunt domenii orfane ale pediatriei. Medicii care se ocupă cu diagnosticul și tratamentul acestor boli, de cele mai multe ori rare, sunt foarte puţini. De aceea, adesea diagnosticul este întârziat.
Asociaţia Imunopedia organizează evenimente adresate atât medicilor de specialitate, cât și pediatrilor generaliști și medicilor de familie, pentru conștientizarea și recunoașterea promptă a acestor boli. La sfârșit de 2020 a avut loc cea de-a patra ediţie a Conferinţei Imunopedia, prima cu participare internaţională, organizată în parteneriat cu Institutul pentru Sănătatea Mamei și Copilului „Alessandrescu Rusescu” din București.
Pe parcursul vieţii, o persoană va avea diverse patologii cauzate de agenţi infecţioși – virusuri sau bacterii. Cele mai multe dintre infecţii au loc în copilărie, atunci când sistemul imunitar „învaţă” care sunt principalii germeni din comunitate și cum să se apere împotriva lor. Un copil sănătos prezintă 10-12 episoade de infecţie respiratorie acută pe an. În faţa acestor episoade de „răceală” părinţii devin uneori anxioși și se adresează medicului pediatru pentru a afla dacă micuţul lor are imunitatea scăzută.
În timpul consultaţiei, medicul efectuează o anamneză riguroasă și un examen clinic obiectiv complet, pentru a putea răspunde la această întrebare. Există zece semne de alarmă care indică posibilitatea existenţei unei imunodeficienţe, după Jeffrey Modell Foundation, și anume: istoricul familial de imunodeficienţă, falimentul creșterii, nevoia administrării de antibiotice intravenos sau nevoia de a administra mai mult de două antibiotice pentru vindecarea infecţiilor bacteriene, peste două episoade de infecţie pulmonară într-un an, peste patru episoade de otită într-un an, peste două episoade de sepsis sau meningită de la naștere până în prezent, istoric de candidoză recurentă sau rezistentă, istoric de abcese tegumentare ori la nivelul diferitelor organe sau peste două infecţii serioase într-un an.
Conf. dr. Mihai Craiu, medic primar pediatrie, a precizat că 6% dintre copii au infecţii respiratorii recurente, cu o frecvenţă mai mare la vârsta de sugar. În spatele acestor infecţii respiratorii recurente se află câteva etiopatogenii, și anume: copilul sănătos aflat în colectivitate, copiii atopici care prezintă wheezing recurent sau rinită alergică, pacienţi cu boli cronice (reflux gastroesofagian, malformaţie cardiacă congenitală, corp străin inhalat sau fibroză chistică).
O proporţie de 10% dintre infecţiile respiratorii recurente survin la copiii cu imunodeficienţe. În cazul lor, infecţiile sunt mai severe, sunt persistente și au o evoluţie neobișnuită ori sunt recurente. În faţa unui pacient care prezintă infecţii recurente, ale cărui probe funcţionale respiratorii indică un sindrom restrictiv sever sau anomalii de difuziune cauzate de afectare interstiţială, medicul pneumolog va solicita un consult interdisciplinar.
Corelarea deficitelor imunologice cu patologii
Microorganismele sunt clasic împărţite în organisme nepatogene (comensale), care sunt prezente în mod normal în diverse locuri din organism, condiţionat patogene (oportuniste) – acele microorganisme care nu produc îmbolnăvire la persoanele imunocompetente – și microorganisme patogene, care au capacitatea de a îmbolnăvi chiar și persoanele cu o imunitate normală. În funcţie de tipul de afectare a sistemului imunitar pot apărea diverse simptome. Astfel, în cadrul afectării limfocitelor de tip B, pacientul poate avea infecţii sino-pulmonare cu germeni încapsulaţi (Streptococcus pneumoniae, Haemophilus influenzae de tip B) sau prezintă bronșiectazii fără a avea fibroză chistică. De asemenea, acești pacienţi nu vor sintetiza anticorpi după vaccinare. Cea mai frecventă boală cu acest tip de afectare este boala Bruton X-linkată. Infecţiile virale neobișnuit de severe, candidoza cronică, pneumocistoza, pneumonia cu Pneumocystis sau pneumoniile fungice sunt apanajul afectării limfocitelor de tip T. Diverse grade de afectare a acestor limfocite au loc în imunodeficienţa comună variabilă.
Există şi boli în care se produc anomalii ale imunităţii înnăscute, în care există un deficit de fagocitoză, iar pacientul prezintă infecţii cu germeni catalazo-pozitivi (Aspergillus fumigatus, Burkholderia cepacia, Serratia marcescens). Neutrofilele pacienţilor cu boală granulomatoasă cronică pot fagocita bacterii, dar nu le pot distruge, astfel încât pot apărea adenoflegmoane, abcese cutanate, osteomielită, pneumonie. În cadrul afectării specifice a imunoglobulinelor există pacienţi cu deficit selectiv de imunoglobulină A, care de obicei sunt asimptomatici, pentru că există un efect compensator al imunoglobulinelor G. Uneori, copiii pot avea infecţii recurente sino-pulmonare și gastrointestinale.
Profesorul Andrew Gennery (Newcastle University, Anglia) a atras atenţia și asupra altor semne care pot fi observate la examenul clinic al unui copil cu deficit imun, și anume: dismorfism facial, hipo- sau hiperpigmentări cutanate. Prin cunoașterea cât mai multor semne și simptome, acești copii vor fi diagnosticaţi rapid și vor putea beneficia de tratamentul optimizat dezvoltat în ultimii 20 de ani.

„Toate analizele, vă rog!”
De multe ori, părinţii se prezintă la medic și doresc „toate analizele”. Acest lucru vine din dorinţa de a ști că cel mic este sănătos. În funcţie de particularităţile fiecărui pacient, medicul este cel care decide ce fel de analize vor fi efectuate pentru a putea răspunde cu adevărat la această întrebare. În mod ideal, analizele sunt efectuate după o anamneză și un examen clinic complet.
Medicul trebuie să cunoască utilitatea analizei efectuate și semnificaţia rezultatului (într-un sens sau în celălalt) și să poată corela rezultatele cu restul datelor anamnestico-clinice. Câteva exemple de investigaţii efectuate fără justificare ar putea fi efectuarea ANA (anticorpilor antinucleari) la un copil care nu prezintă niciun criteriu pentru lupus sau efectuarea FR (factorului reumatoid) la o persoană care nu se încadrează clinic în definiţia artritei reumatoide. ANA poate fi pozitiv la 5-15% din populaţia pediatrică sănătoasă și singur nu reprezintă un criteriu pentru vreo boală autoimună. Șef. lucr. dr. Alexis Cochino a expus pe larg aceste aspecte în cadrul conferinţei. Investigaţiile de laborator și interpretarea acestora sunt cu atât mai importante cu cât în ultimii ani au fost făcute progrese remarcabile în ceea ce privește mecanismele genetice și moleculare, diagnosticul de laborator și tratamentul acestor boli.
De asemenea, a fost discutată și semnificaţia rezultatelor considerate „normale” pentru unele analize. Intervalul de referinţă normal pentru un anumit parametru biologic poate fi privit ca o convenţie, adică 95% din totalul valorilor unui parametru într-o mulţime. Dacă rezultatul unei persoane se află în afara intervalului respectiv nu înseamnă că ea este neapărat bolnavă, după cum dacă persoana se află la acel prag nu înseamnă că este neapărat sănătoasă. Valorile în limitele de interval sunt importante mai ales în cadrul parametrilor care au o semnificaţie clinică, precum glicemia sau transaminazele.
Atât pentru medic, dar mai ales pentru pacient este important să nu se monitorizeze analize al căror rezultat nu se mai modifică. Analizele pot constitui un motiv de angoasă. Un rezultat pozitiv al HLAB27 nu se mai modifică în timp, deci nu există nici o justificare pentru repetarea acestuia. Repetarea la anumite intervale de timp a ATPO (anticorpi antitireoperoxidază) nu va duce la modificarea tratamentului cu hormoni de substituţie, pentru că tratamentul nu este condus de valorile acestuia.
Citokinele proinflamatorii sunt responsabile de inflamaţie, de leziuni structurale și manifestări sistemice. Citokinele ajung la nivelul celulei și activează căi de semnalizare intracelulară. În ultimii 30 de ani au avut loc progrese importante în ceea ce privește tratamentul inflamaţiei. Iniţial, citokinele proinflamatorii au reprezentat ţinte terapeutice. Astăzi, prin cunoașterea căilor de semnalizare și prin blocarea acestora pot fi blocate concomitent mai multe citokine.
Există, în prezent, substanţe terapeutice biologice care blochează o anumită citokină sau receptorul său și substanţe biologice cu molecule foarte mici, sub 1.000 Da, care pot pătrunde în interiorul celulei și pot bloca căile de semnalizare intracelulară. În cadrul conferinţei Imunopedia, conf. dr. Andra Bălănescu a prezentat o lucrare prin care a explicat modul de acţiune a diverselor medicamente biologice.
Citokinele se leagă de receptorii de pe suprafaţa celulelor și determină activarea și polimerizarea receptorilor asociaţi janus kinazelor (JAK). Odată activate, JAK-urile fosforilează receptorii care leagă STAT (transductori de semnal și activatori ai transcripţiei) și care, activate la rândul lor, ajung la nucleul celulei, unde activează transcripţia de noi gene.
Există patru tipuri de kinaze: JAK1, JAK2, JAK3 și TYK2. Ele acţionează în pereche și sunt implicate în creșterea, supravieţuirea, dezvoltarea și diferenţierea celulară, fiind esenţiale pentru celulele imune și hematopoietice. Cu excepţia JAK3, a cărei expresie este predominantă pe celulele hematopoietice, limfoide și mieloide, celelalte janus kinaze sunt exprimate ubicuitar pe suprafaţa celulelor.
JAK inhibitorii au capacitatea de a intra în celule și de a bloca activitatea janus kinazelor, astfel că vor bloca sinteza de noi mediatori ai inflamaţiei. Primul JAK inhibitor aprobat a fost Tofacitinibul (inhibă JAK1/JAK3), urmat de baricitinib (inhibă JAK1/JAK2), filgotinib și upadacitinib (inhibă selectiv JAK1). Toate aceste medicamente au fost aprobate pentru tratamentul poliartritei reumatoide, tofacitinibul fiind primul aprobat și în tratamentul artritei idiopatice juvenile. Pacienţii care primesc acest tratament au avut un număr mai scăzut de pusee de activitate a bolilor, iar timpul dintre pusee a fost mai lung. JAK inhibitorii au două puncte „nevralgice”, și anume: riscul de infecţie cu herpes zoster și cel de evenimente trombotice. Conform studiilor, profilul de siguranţă al acestor medicamente este mai bun în cazul copiilor faţă de populaţia adultă. La sfârșitul lunii septembrie 2020, US Food and Drug Administration a aprobat utilizarea tofacitinib pentru tratamentul formelor poliartriculare de artrită reumatică juvenilă.

După expunerea la frig, degetele de la mâini se pot răci și poate apărea eritem tegumentar, ca urmare a unei reacţii fiziologice. În fenomenul Raynaud există o demarcare netă a modificărilor de culoare, tegumentul eritematos fiind net demarcat de cel normal colorat. Ulterior apare cianoza tegumentului, care trebuie diferenţiată de acrocianoză – caz în care cianoza este persistentă – sau de fenomenul degetului albastru determinat de un hematom. În cadrul conferinţei Imunopedia, dr. Carina Mihai (Zürich, Elveţia) a prezentat pe larg abordarea practică a acestui fenomen.
În majoritatea cazurilor aceste modificări apar fără o altă patologie subiacentă, situaţie în care se numește sindrom Raynaud. Din punct de vedere fiziopatologic, în fenomenul Raynaud apare vasospasm urmat de ischemie și ulterior de reperfuzia tegumentului. În 30% dintre cazuri este consecinţa unor boli de ţesut conjunctiv, ca urmare a expunerii la vibraţii, compresii vasculare extrinseci sau vâscozităţii crescute a sângelui. În cadrul fenomenului Raynaud secundar acesta prezintă anumite caracteristici: apare de obicei la vârsta de peste 40 de ani, atacurile sunt asimetrice, iar simptomele se accentuează în timp.
Diagnosticul este efectuat pe baza anamnezei. În perioada de reperfuzie pot apărea durere și parestezii, dar acestea nu sunt obligatorii. Un pacient care se prezintă cu fenomen Raynaud ar trebui investigat complet. Se recomandă efectuarea unei capilaroscopii și nu se încurajează efectuarea testelor de provocare. Pacientul poate fi ajutat pentru a recunoaște această patologie prin arătarea unor fotografii cu mâini în timpul unei crize Raynaud.
Factorii de risc asociaţi cu sindromul Raynaud primar sunt sexul feminin, clima rece și istoricul familial pozitiv pentru sindrom Raynaud. Fenomenul Raynaud poate apărea în sindromul CREST.
Acest sindrom reprezintă o formă de scleroză sistemică ce se caracterizează prin: calcinoză cutanată, fenomen Rayaud, afectarea motilităţii esofagiene, sclerodactilie și telangiectazie.
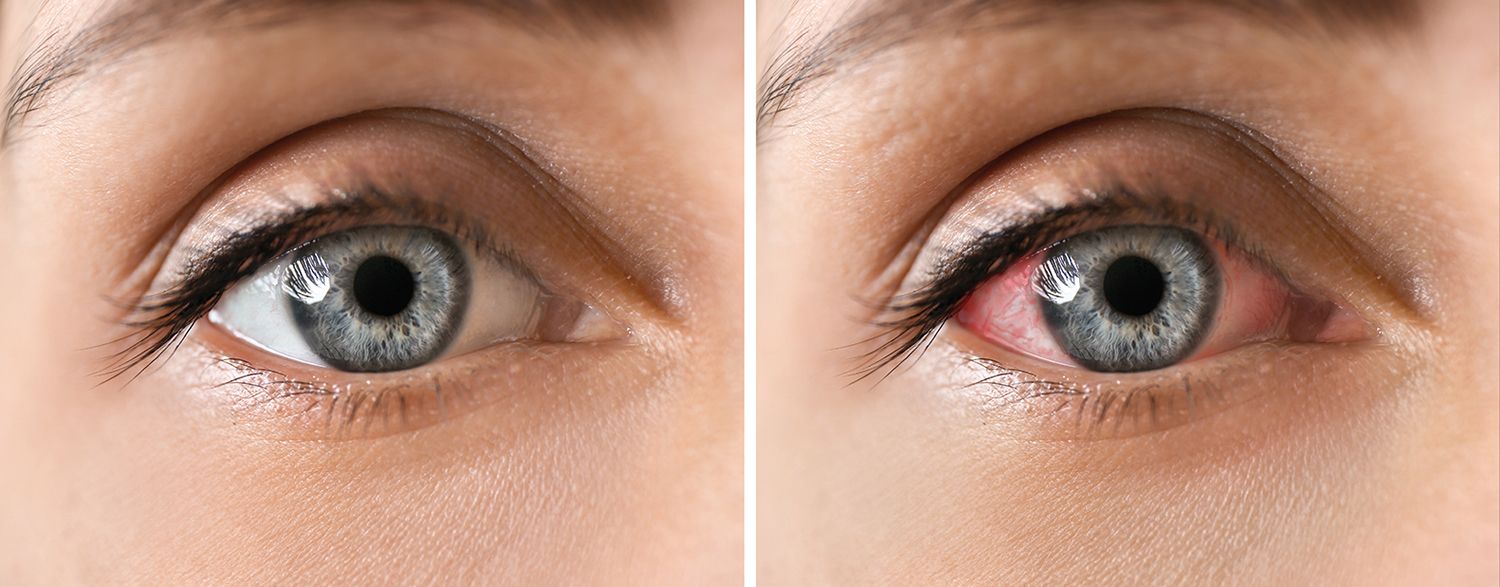
Uveita reprezintă inflamaţia tractului uveal. Pentru diagnosticul uveitei anterioare acute în cadrul populaţiei adulte poate fi utilizat algoritmul de diagnostic DUET (Dublin Uveitis Evaluation Tool), elaborat de reumatologi. Pacientul prezintă fotofobie, durere, roșeaţă și scăderea acuităţii vizuale. În majoritatea cazurilor este unilaterală, nongranulomatoasă și nonhipertensivă. Prognosticul este favorabil, însă recurenţele multiple pot afecta acuitatea vizuală. Nu există corelaţie între uveita anterioară și alte manifestări extraarticulare.
Sinovita vilonodulară pigmentară este o boală cu evoluţie nefavorabilă, cu aspect pseudotumoral al sinovialei, care prezintă depozite de hemosiderină. Boala este agresivă local, cu durere și tumefacţie articulară și limitare masivă a mobilităţii articulare. La pacienţii cu artrită idiopatică juvenilă, la examenul anatomopatologic poate fi regăsit aspectul unei sinovite vilonodulare, însă fără depozite de siderină, inflamaţia fiind distinctă faţă de sinovita vilonodulară pigmentară.
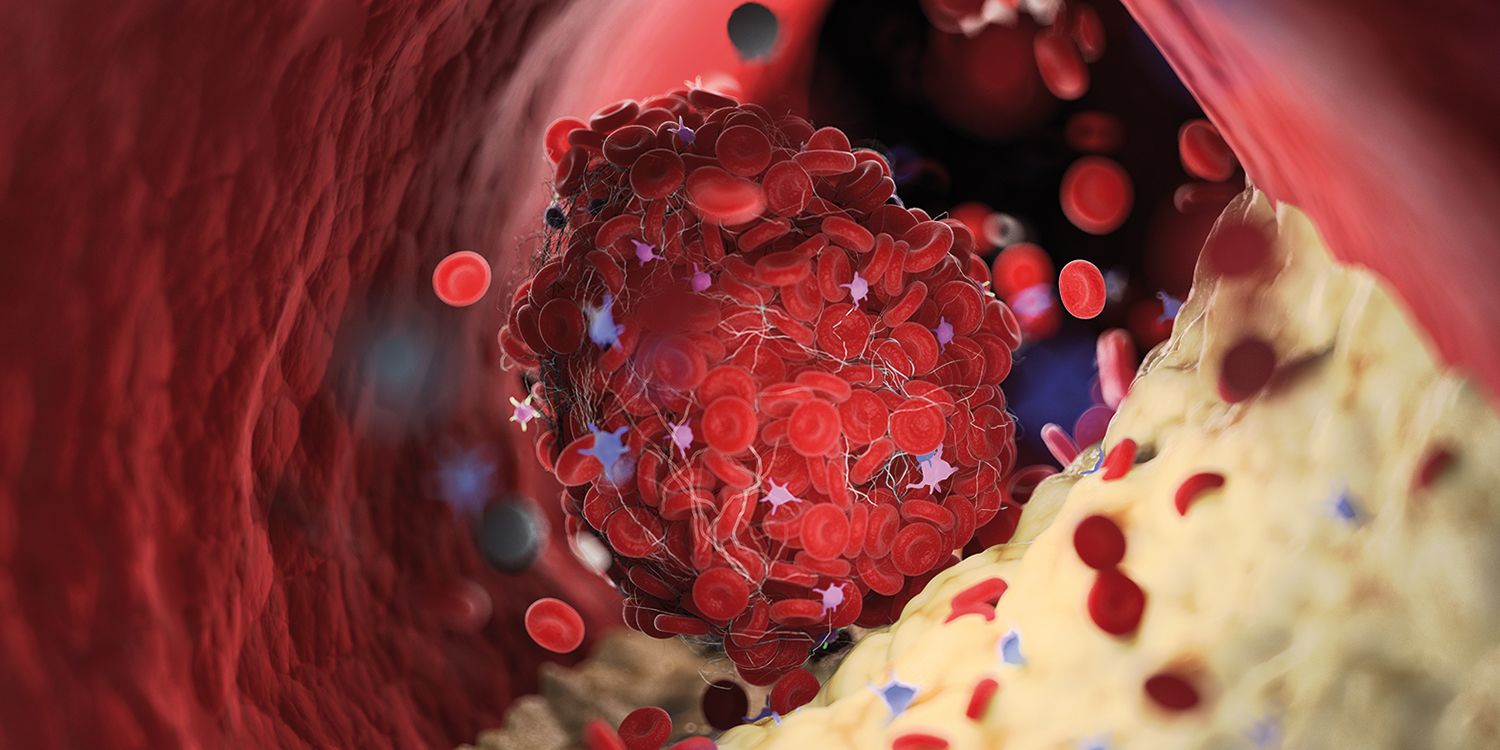
Sindromul antifosfolipidic (SAFL) poate apărea secundar lupusului eritematos sistemic, neoplaziilor, hepatitelor virale B și C, sepsisului sau poate fi provocat de anumite medicamente. Pacienţii cu SAFL primar prezintă frecvent tromboză arterială. În cazul copiilor, SAFL este adesea secundar și provoacă tromboze venoase. Riscul de eveniment trombotic este semnificativ mai mare la pacienţii cu vasculită, cu necroză avasculară sau anticorpi antifosfolipidici pozitivi. Cei mai specifici anticorpi antifosfolipidici sunt anticorpii anticardiolipină, anticoagulantul lupic și anticorpii anti beta 2 glicoproteina 1.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe